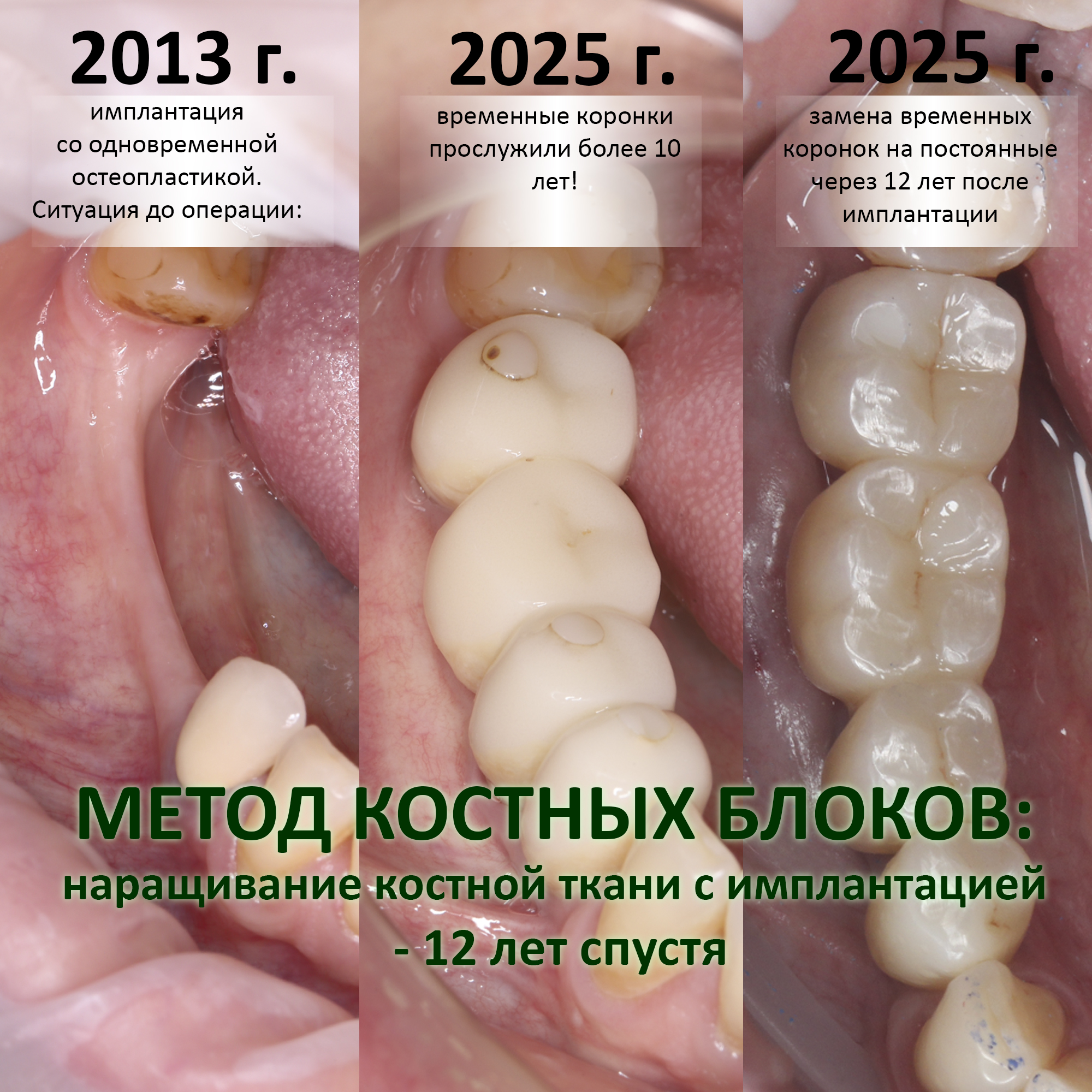
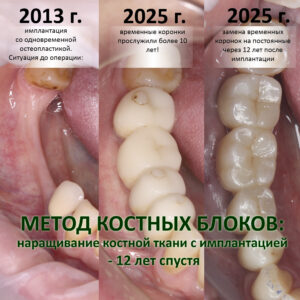
Уважаемые друзья, я предлагаю вам продолжить обсуждение интересной и очень важной темы и поговорить о наращивании костной ткани перед операцией имплантации. Напомню, что в прошлый раз я уже писал о:
- почему вообще необходимо наращивать костную ткань перед имплантацией? И что для этого нужно?
- какие методы наращивания костной ткани существуют? И в чём между ними разница?
- почему мы иногда используем биоматериалы (искусственную кость и мембраны) для наращивания костной ткани? Какими они бывают и можно ли без них обойтись?
А сегодня мы подробно, шаг за шагом, рассмотрим совершенно ординарную операцию наращивания костной ткани, и я расскажу вам, когда мы можем сочетать её с установкой имплантата, а когда — нет.
Ахтунг! Важный дисклеймер. Задача данной статьи — не выпендриться перед вами, мол «смотрите все, как мы умеем!». Её цель прямо противоположная — максимально просто, без кровищи и прочей расчленёнки, показать наиболее важные моменты и акцентировать внимание на нюансах операции остеопластики как метода на хирургическом этапе стоматологической реабилитации. Разумеется, сделать это в рамках одной клинической ситуации невозможно, поэтому иллюстрациями к сегодняшней публикации служат фотографии и картинки, собранные из разных клинических случаев. Примеры решения конкретных клинических задач вы можете найти на сайте https://implant-in.com в статьях с хэштегом «остеопластика» — их там достаточно много.
* * *
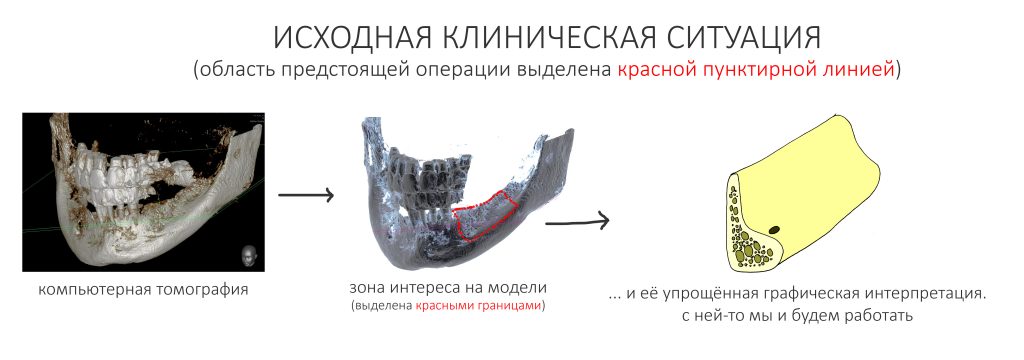
Итак, у нас с вами есть некоторая клиническая задача. Выглядит она следующим образом:
От автора. Как видите, я специально стараюсь свести всё к моделям и рисункам, чтобы не пугать вас кровищей и прочей расчленёнкой. Если по каким-то причинам вы чувствуете зов крови, а ваша девичья фамилия Чикатило - добро пожаловать в мир кровожадных стоматологов. А так... эту статью можно смотреть даже детям. Хорошим и умным детям.
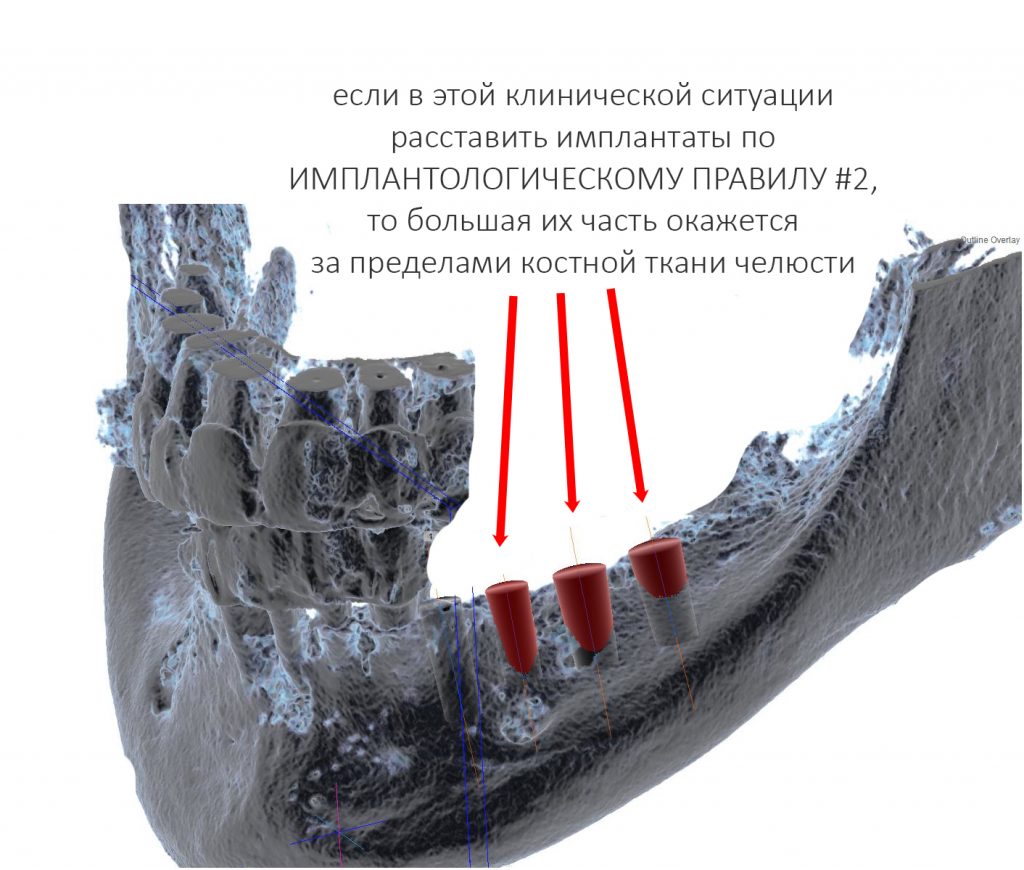
Если мы, руководствуясь имплантологическим правилом #2, хотим правильно провести имплантологическое лечение, в этом клиническом контексте необходима операция остеопластики.
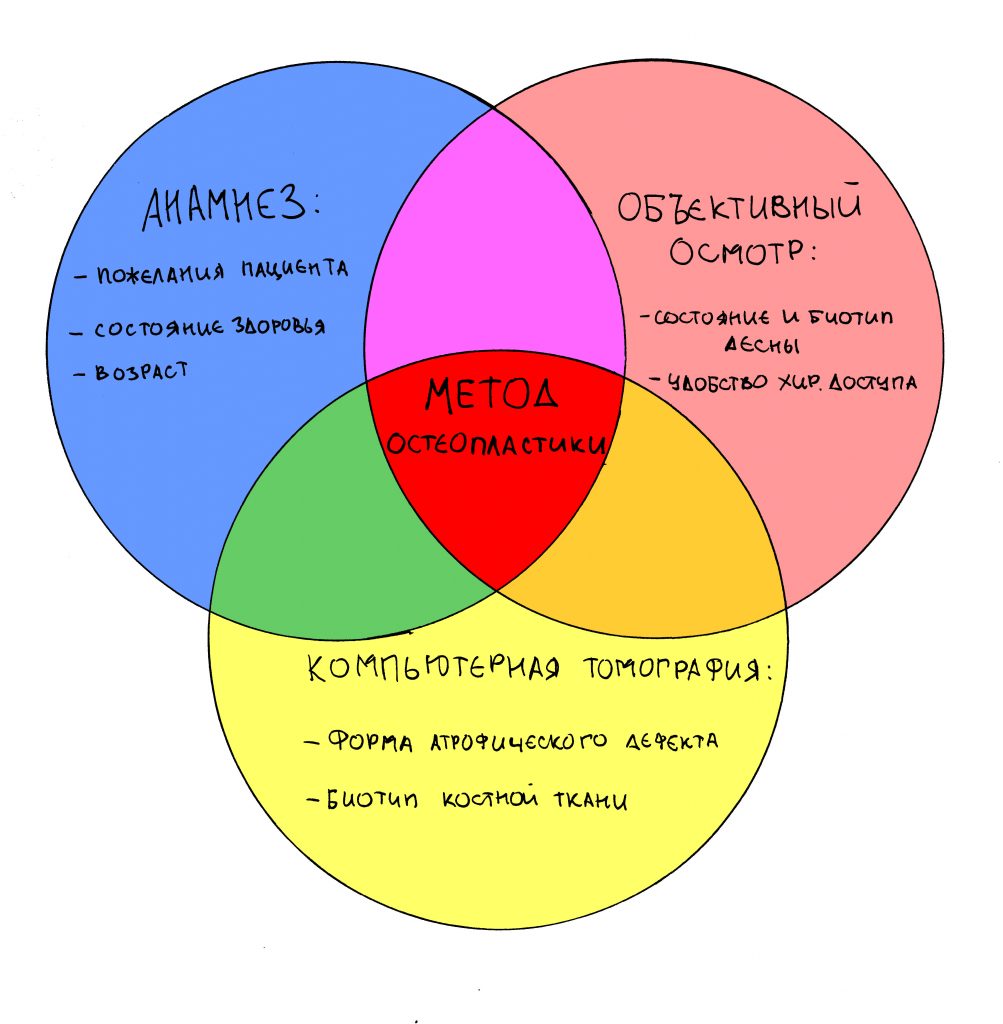
Чтобы правильно выбрать метод, нам необходимы данные, которые мы получаем, изучая анамнез, проводя объективный осмотр и анализируя компьютерную томографию:
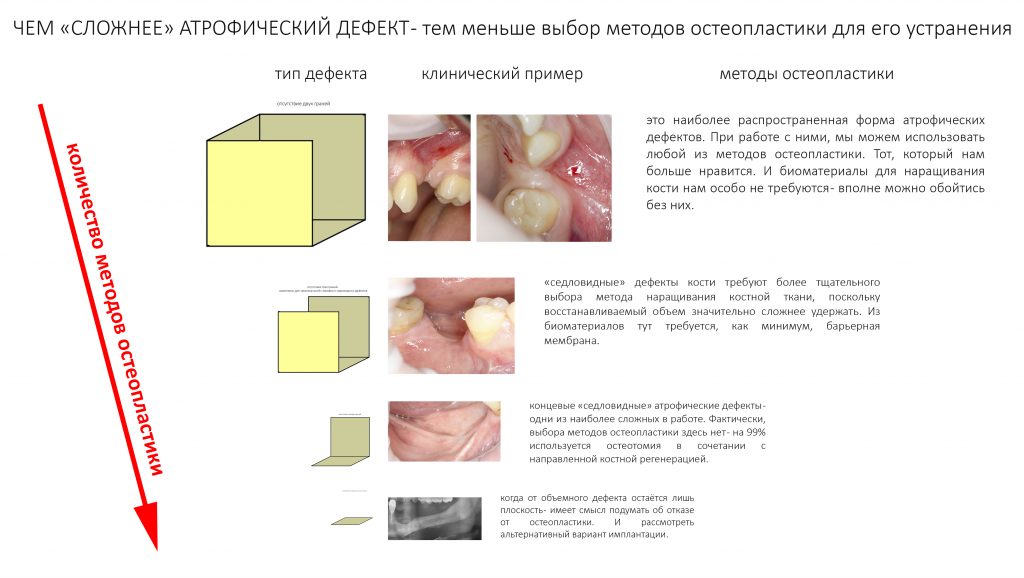
Каждый из вышеперечисленных пунктов, безусловно, влияет как на выбор метода остеопластики, так и на решение о проведении операции вообще. Например:
— пожелания пациента — кто-то готов мириться с керамической десной, а для кого-то это является проблемой. Соответственно, в некоторых случаях (именно в некоторых, а не во всех!) мы можем отказаться от операции остеопластики в пользу компромиссного протезирования.
Кроме того, актуальным является финансовый вопрос — разные методики остеопластики имеют разную стоимость, и, в современных стоматологических реалиях, мы не можем это не учитывать. Так, цена операции остеопластики в нашем стоматологическом центре не зависит от методики и составляет от 0 до 45 тыс. рублей, однако разные варианты её исполнения требуют разного количества биоматериалов, от «нифига» (аутотрансплантация костных фрагментов) до «дофига» (какая-нибудь остеотомия или НКР), поэтому конечная стоимость наращивания кости может варьироваться в широких пределах. В традициях наших докторов — обращаться с финансами пациента максимально рационально, поэтому мы всегда стараемся свести использование биоматериалов к минимуму.
— состояние здоровья и возраст, возможные хронические заболевания, образ жизни, привычки и т. д., в первую очередь влияют на регенеративные способности организма, во вторую — на его реактивные возможности (читайте, на течение послеоперационного воспаления). Не думает об этом лишь тот, кто оперирует свиные головы, бараньи челюсти и фантомные модели. Мы же, работая с живыми людьми, обязательно должны брать во внимание множество мелких и, на первый взгляд, ничего не значащих факторов. Так, при прочих равных условиях, метод остеопластики, рекомендации в послеоперационном периоде и сроки реабилитации у пациентов в 30 и 75 лет будут существенно отличаться. Хотя бы тем, что в 75 лет, возможно, мы, ради снижения рисков, постараемся не рисковать и, возможно, откажемся от остеопластической операции в пользу компромиссной имплантации.
состояние и биотип слизистой оболочки, а проще говоря — её целостность и толщина, являются ключевыми моментами, обеспечивающими герметичность послеоперационной раны, а она, в свою очередь, является важным фактором успеха остеопластических операций (см. Фактор III).
удобство хирургического доступа, в том числе степень открывания рта важны хотя бы потому, что разные методики наращивания костной ткани требуют разных разрезов и пространства для манипуляций. Так, пациенты иногда сталкиваются с отказом в остеопластике при атрофии костной ткани в области верхних седьмых зубов — а это связано именно с очень неудобным хирургическим доступом к этому участку зубного ряда.
Ну, а роль биотипа костной ткани и формы атрофического дефекта при планировании операции остеопластики мы с вами обсудили в прошлый раз. Подробности здесь>>
Анестезия
В амбулаторной хирургической стоматологии, коей мы тут занимаемся, любое вмешательство начинается с анестезии. Точнее, с местной анестезии, наиболее безопасного вида обезболивания.
С ответственностью можем утверждать, что 99,999% хирургических манипуляций в полости рта, в том числе и операции наращивания костной ткани, можно и нужно делать под местной анестезией. На это есть ряд причин.
Во-первых, это безопасно. Если покурить статистику летальных случаев в стоматологии (обратившишь, например, к Гуглу), то 98% из них связаны с бесконтрольным использованием седации и общего наркоза. Да, это, конечно, прикольно — сел-уснул-проснулся-полный рот зубов, — но на деле из тысяч клиник, предлагающих подобные услуги, лишь единицы имеют всё необходимое (оборудование и подготовленный персонал), чтобы спасти вас, если вдруг что-то пойдёт не так.
Во-вторых, это удобно. Проводя операцию под местной анестезией, ты ловишь реакцию пациента и стараешься сделать так, чтобы причинить наименьший дискомфорт. Отсутствие вербальной или невербальной реакции со стороны пациента «развязывает руки» хирургу, и даёт повод воплотить в проводимой операции все его садистские пристрастия. Как результат — операция, априори, получается гораздо более травматичной, чем могла бы быть на самом деле.
В-третьих, это дёшево. Нередко, стоимость анестезиологического пособия получается дороже, чем сама хирургическая операция. Как, например, в случае с удалением зубов мудрости.
А вообще, анестезия в стоматологии — это хороший повод для отдельного разговора. Все мы боимся боли. Это нормально. Проблему боли можно надёжно и безопасно решить с помощью местной анестезии. Или, наоборот, можно спекулировать на ней, «разводя» на дорогостоящую седацию даже в случаях, когда она не нужна, и создавать при этом совершенно не оправданные риски для жизни и здоровья пациента.
В общем, поговорим мы еще об обезболивании. В какой-нибудь ближайшей статье.
Разрез
Разрез в хирургии — это как почерк в каллиграфии. Одно движение скальпеля — и сразу становятся понятными опыт и квалификация доктора.
Разрез должен быть предельно рациональным. С одной стороны, мы должны получить достаточный обзор и пространство для манипуляций, с другой — свести к минимуму травму и повреждение окружающих тканей.

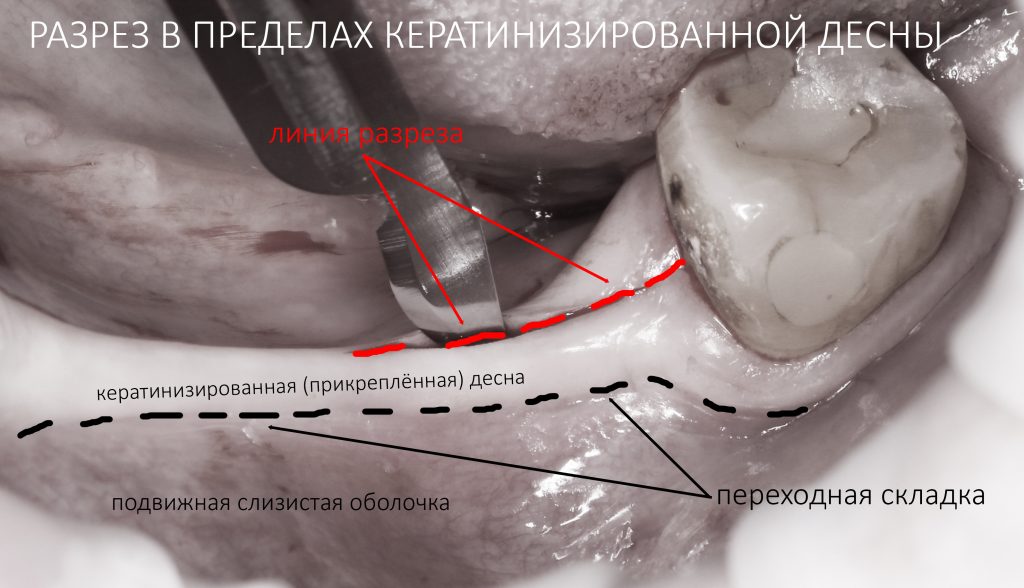
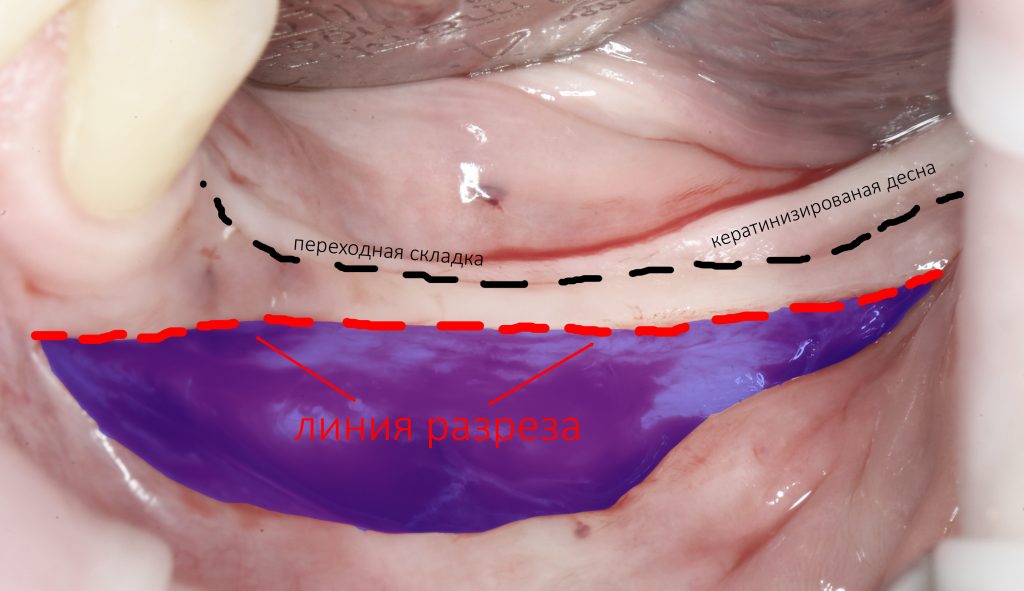
Уже на этапе разреза следует думать о том, как рана будет зашиваться. Всё, что легко стягивается — также легко растягивается, поэтому, в идеале, нужно проводить все разрезы в пределах кератинизированной десны, поскольку её толщина, упругость и прочность, впоследствии обеспечат достаточную герметичность послеоперационной раны.
Причём, два миллиметра прикреплённого участка слизистой — это не проблема, ведь можно сделать точный разрез, отступив по миллиметру от переходной складки
Редко, очень редко мы делаем разрез по подвижной слизистой оболочке, обычно с щёчной стороны. Это актуально при операции горизонтальной остеотомии:
или при синуслифтинге если мы проводим его отдельной операцией.
Такие же правила устанавливаются при скелетировании и сепарации тканей (открытия поверхности кости) — до уровня достижения приемлемых обзора и пространства для манипуляций, но без излишеств.
Подготовка графта
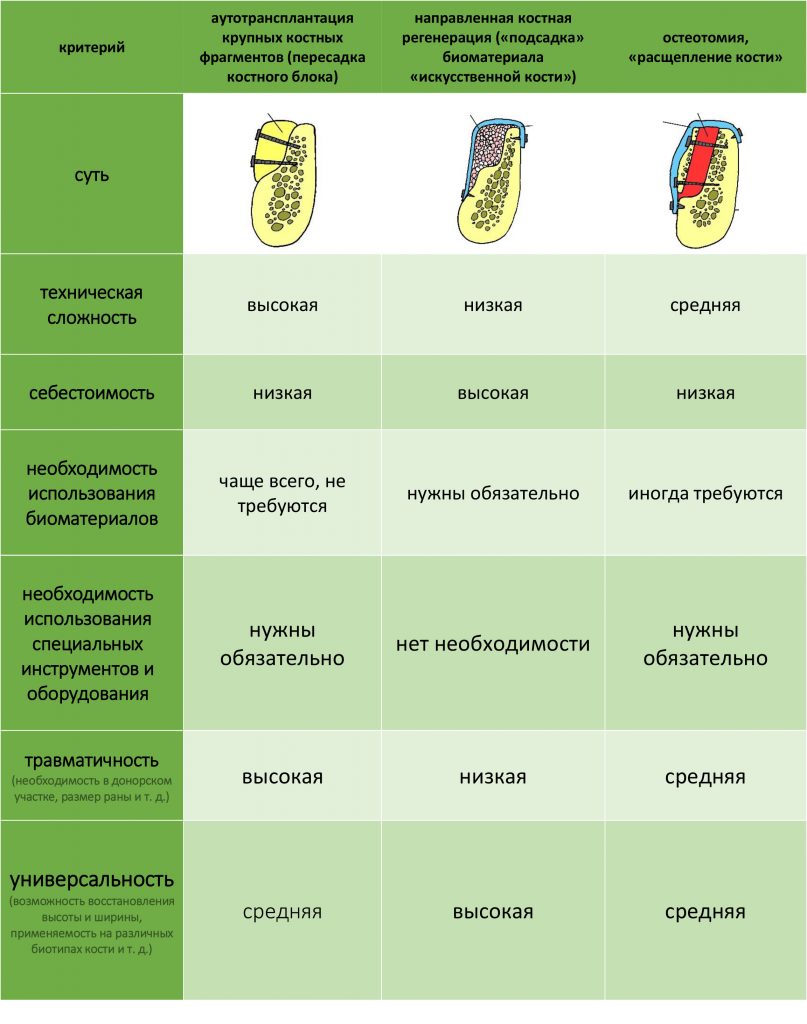
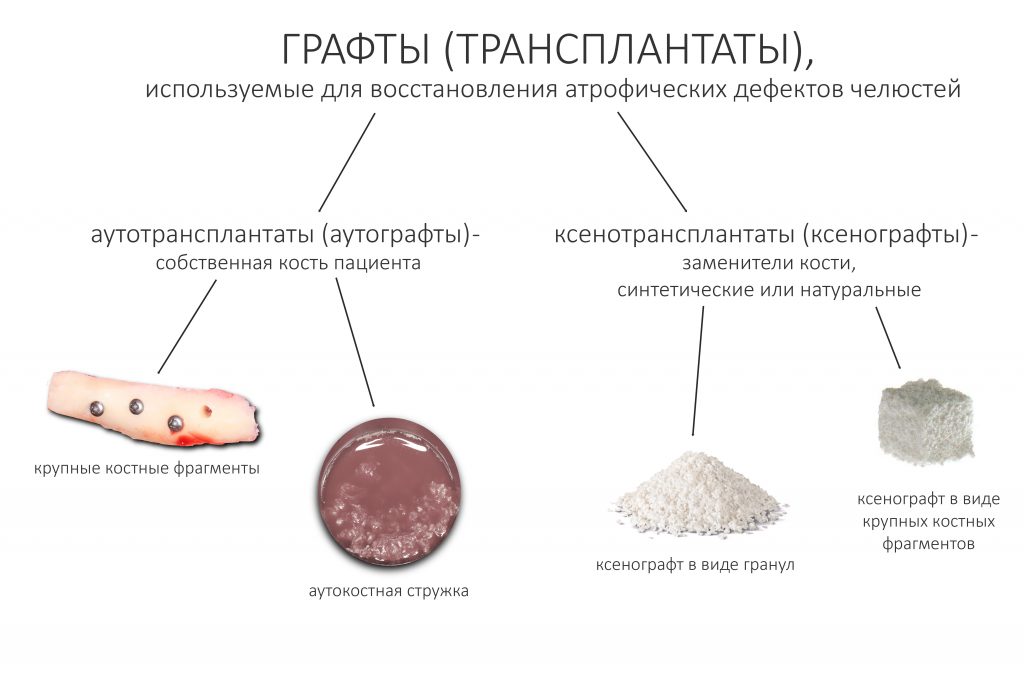
Под термином «графт» (от англ. graft — «трансплантат») мы подразумеваем всё то, что будет «наращивать» атрофический дефект. И в качестве графта мы можем использовать как собственную костную ткань (в виде аутокостных крупных фрагментов, стружки), так и различные биоматериалы.
О биоматериалах подробно написано в предыдущей части данной статьи. Можно почитать здесь>>
Что же касается собственной костной ткани, то существует ряд серьёзных проблем, ограничивающих её применение:
— аутокость нужно где-то взять. Это неизбежно увеличивает травматичность операции остеопластики.
— довольно сложно получить большой объём аутокостной ткани из внутриротовых источников.
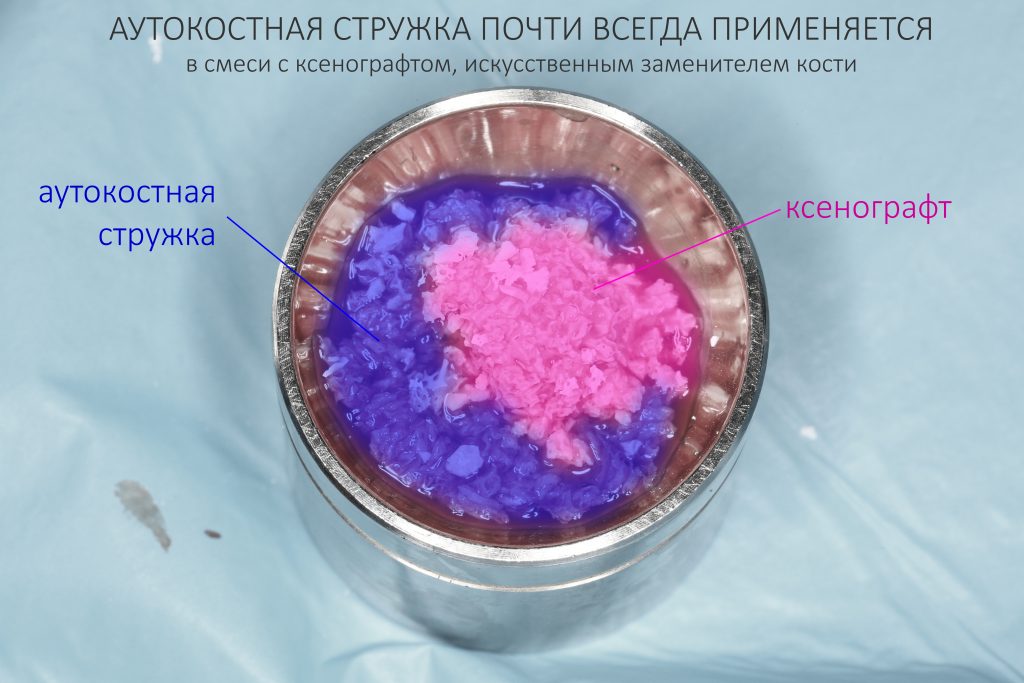
— аутокостная стружка, вследствие своих биологических свойств, может потерять до 70% объёма. Именно поэтому её почти никогда не применяют без «искусственной кости».
Если мы говорим об использовании собственной костной ткани для наращивания, то обычно подразумеваем крупные костные фрагменты. Простыми словами — костные блоки.
Для начала, их нужно где-то взять.
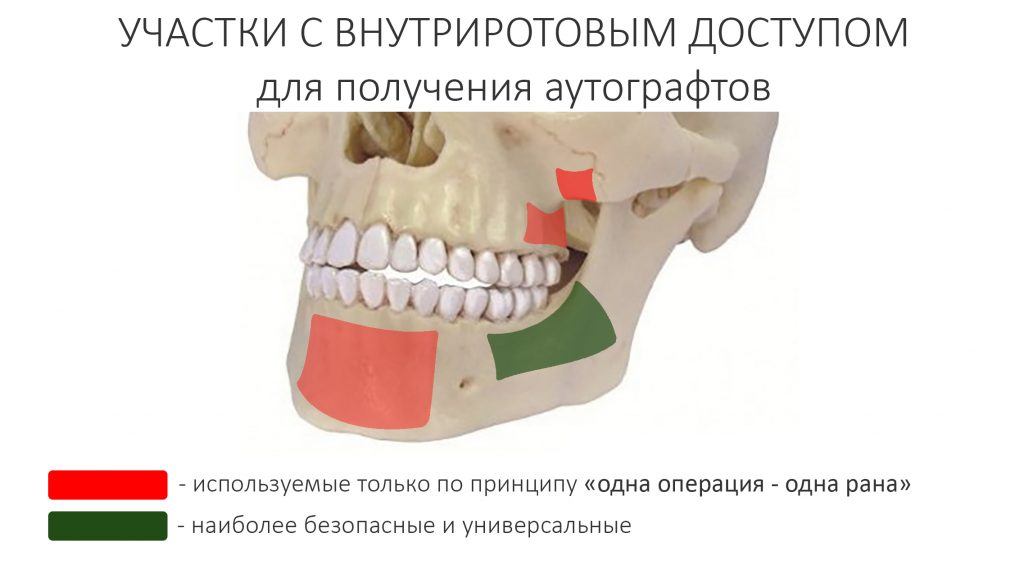
Технически, мы можем использовать абсолютно любую область челюстных костей в качестве донорской, однако руководствуемся принципами наименьших рисков и медицинской целесообразности.
Один из основных принципов щадящей и рациональной хирургии — «одна операция — одна рана», — требует забирать костный блок для пересадки в непосредственной близости от атрофического дефекта.
Кроме того, мы обязательно учитываем то, что разные донорские участки заживают по-разному, с разной степенью дискомфорта. Как раз по этой причине мы практически не используем подбородочную область для забора «собственной кости», хотя с точки зрения оперативной техники это намного удобнее. НО у всех живых людей к подбородку прикрепляются мышцы, поэтому в послеоперационном периоде при разговоре, мимике всё это очень болит.
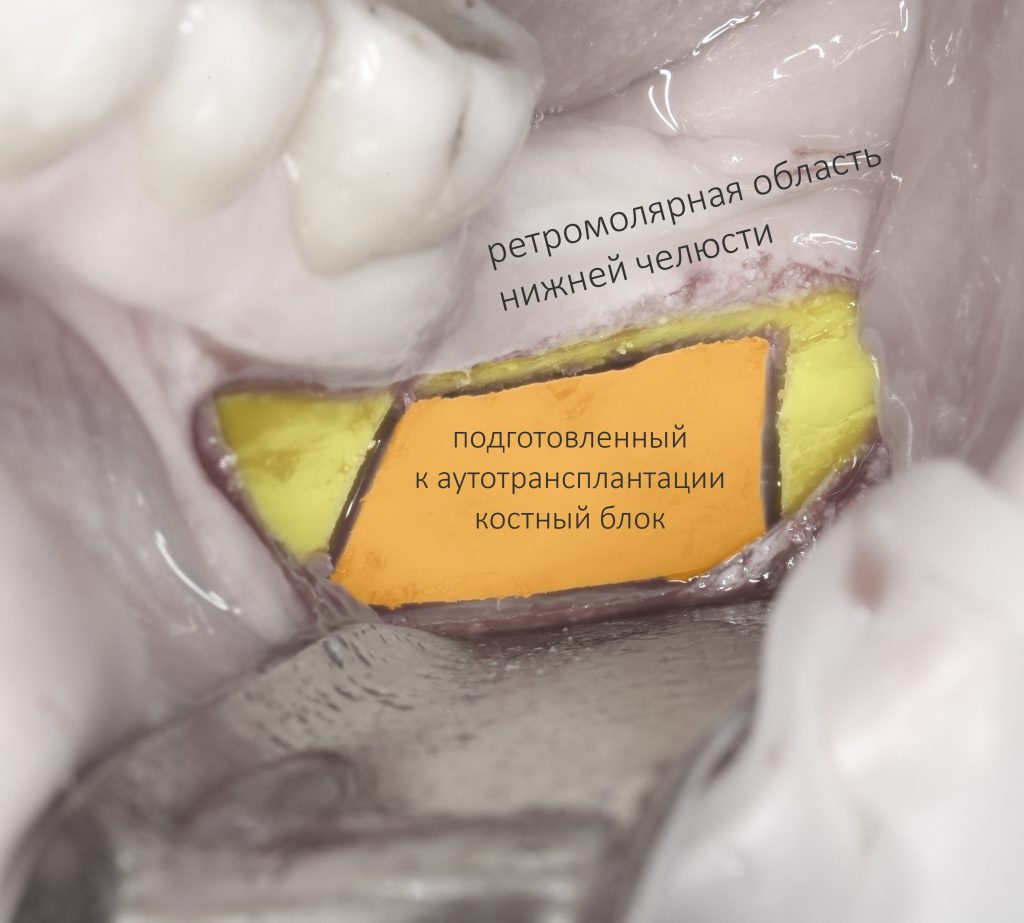
И поэтому наиболее популярной и комфортной областью забора аутокостного фрагмента является угол нижней челюсти, ретромолярная («зазубная») область и наружная косая линия (на картинке эта зона обозначена зеленым цветом), хотя они являются довольно сложными в плане доступа.
Зато у пациента всё отлично заживает. И почти ничего не болит.
После выделения костный фрагмент аккуратно отламывается и помещается в банку с физиологическим раствором, где находится до момента фиксации. Раньше мы проводили какую-то подгонку блоков до фиксации, сейчас так не делаем — и результаты стали намного лучше.
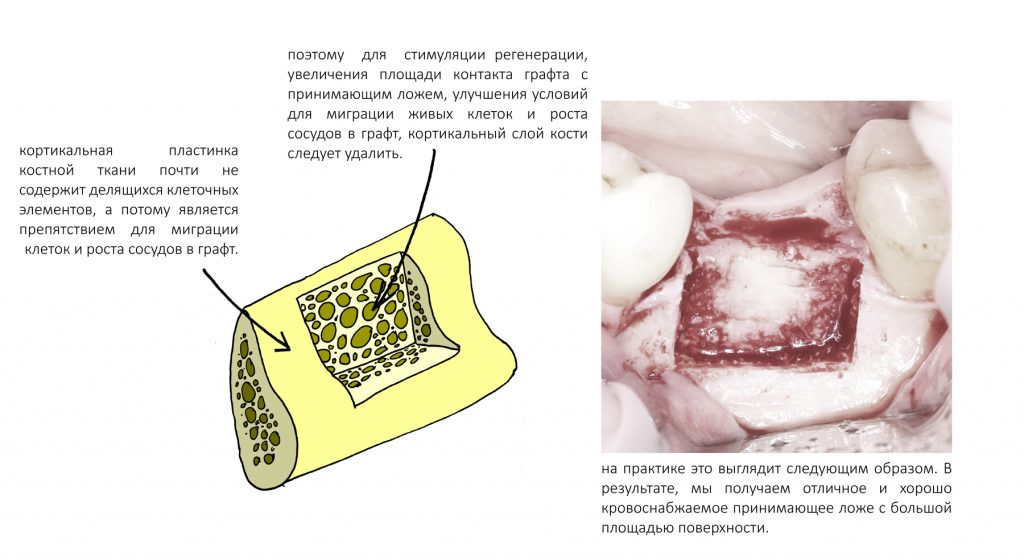
Подготовка принимающего ложа
Правильная подготовка принимающего ложа — пожалуй, один из главных наших секретов. Благодаря ей, мы свели к минимуму отторжение любых графтов, существенно снизили уровень их резорбции и почти полностью отказались от смешивания графта с аутокостной стружкой. Ну и, осложнений стало намного меньше — не более 1-2% от общего числа остеопластических операций.
Если мы обратимся к статье «Теория Остеопластики» и примем за тезис то, что рост, миграция клеток, васкуляризация графта идут ТОЛЬКО со стороны принимающего ложа,

становится очевидным, что кортикальная (компактная) пластинка кости будет являться препятствием для всего этого.

Для улучшения условий, есть очень простое решение — снести кортикальную пластинку нафиг, чтобы облегчить клеткам и сосудам доступ в графт.
Вторая причина, по которой необходима подобная процедура — это увеличение площади контакта графта с поверхностью кости.

Чем она больше — тем больше клеток будет попадать в графт, тем более предсказуемой будет его интеграция.
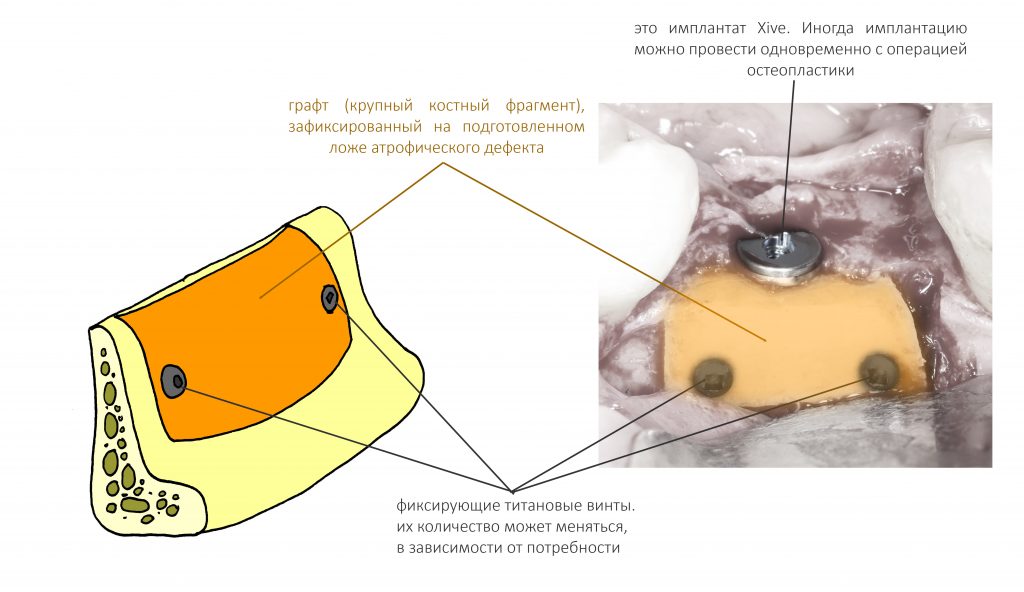
Фиксация графта
Для фиксации графта мы используем различные металлоконструкции, наиболее частыми из которых являются винты. Изредка используются сетки, пластины и прочие приспособления:

Принципиально важный нюанс — это ПОЛНАЯ неподвижность графта относительно атрофического дефекта. Поэтому количество винтов и варианты фиксации могут меняться, в зависимости от клинической ситуации. Подробно об этом можно почитать в статье, посвящённой факторам успеха остеопластических операций (фактор IV) где-то здесь>>
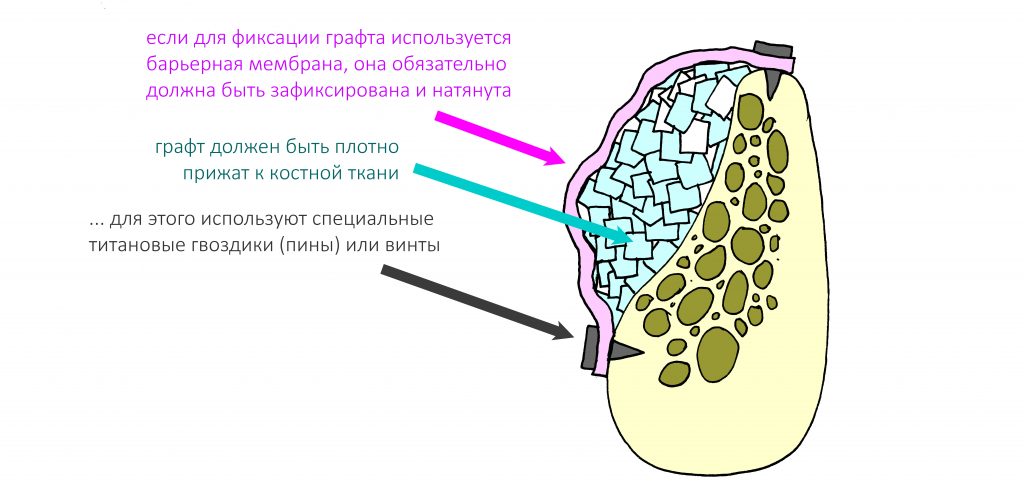
Если с костными блоками и пластинами всё понятно, то с графтом типа «порошок искусственной кости» могут быть сложности. Для его надёжной фиксации используют специальные сетки или барьерные мембраны, закреплённые к костной ткани пинами (маленькими гвоздиками) или винтами.
При этом, барьерная мембрана должна не просто «покрывать графт», а прижимать его к области дефекта, т. е., должна быть натянутой на пины.
В противном случае, использование пинов или винтов теряет смысл.
Необходимость использования биоматериалов
Про биоматериалы, используемые для наращивания костной ткани, есть отдельная статья. Рекомендую почитать здесь>>
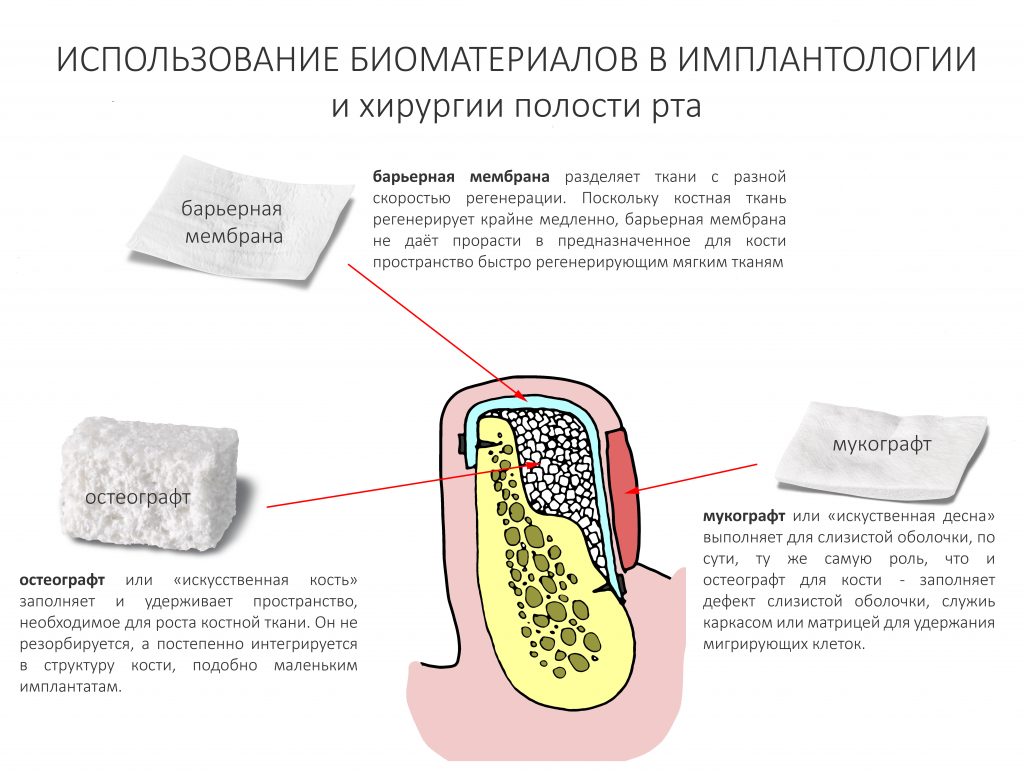
В целом, вы должны знать, что использование биоматериалов для наращивания костной ткани — это всегда компромисс, цель которого — снизить травматичность и сложность хирургического вмешательства.
Второе, не менее, важное — это то, что технически возможно провести операцию остеопластики любой сложности, вообще не используя искусственную костную ткань и барьерные мембраны.
В нашей клинике мы стараемся свести применение биоматериалов для наращивания костной ткани к минимуму. Как раз по этим причинам. Ну, еще потому, что они пипец, какие недешёвые.
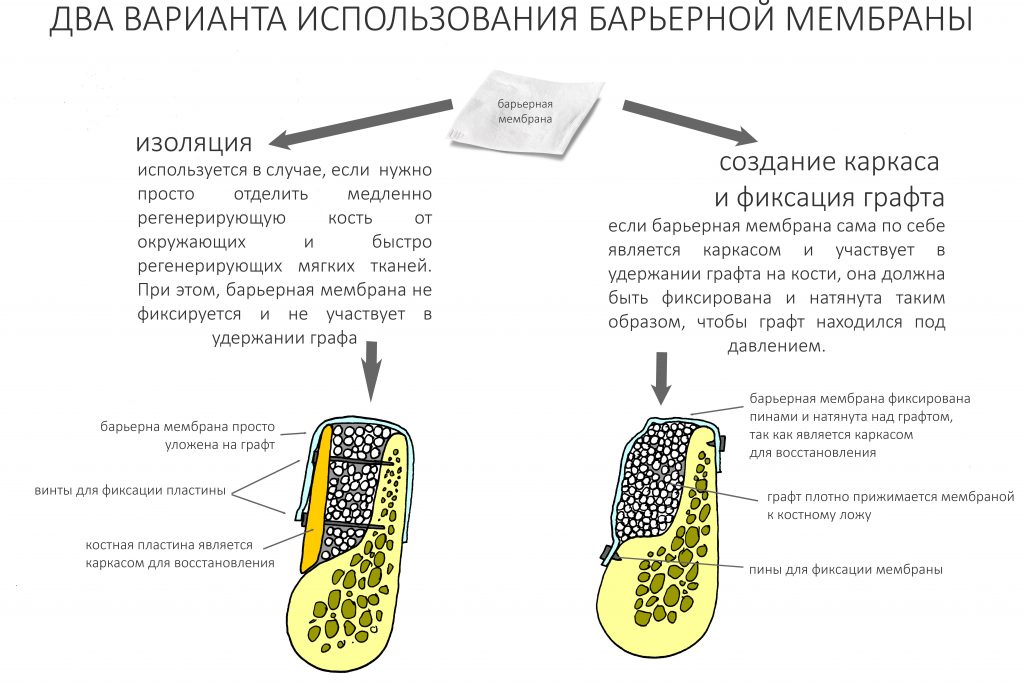
Использование костнозамещающих материалов и барьерных мембран требует соблюдения целого ряда правил. Так, костнозамещающие материалы нельзя утрамбовывать, а барьерная мембрана, если используется как каркас, должна быть натянута и плотно прижимать графт к костной ткани. В противном случае её смысл как каркаса для остеопластики теряется.
И наоборот, если мы изолируем барьерной мембраной костный блок, сетку, тентовые винты, пластины и т. д., в её фиксации нет необходимости.
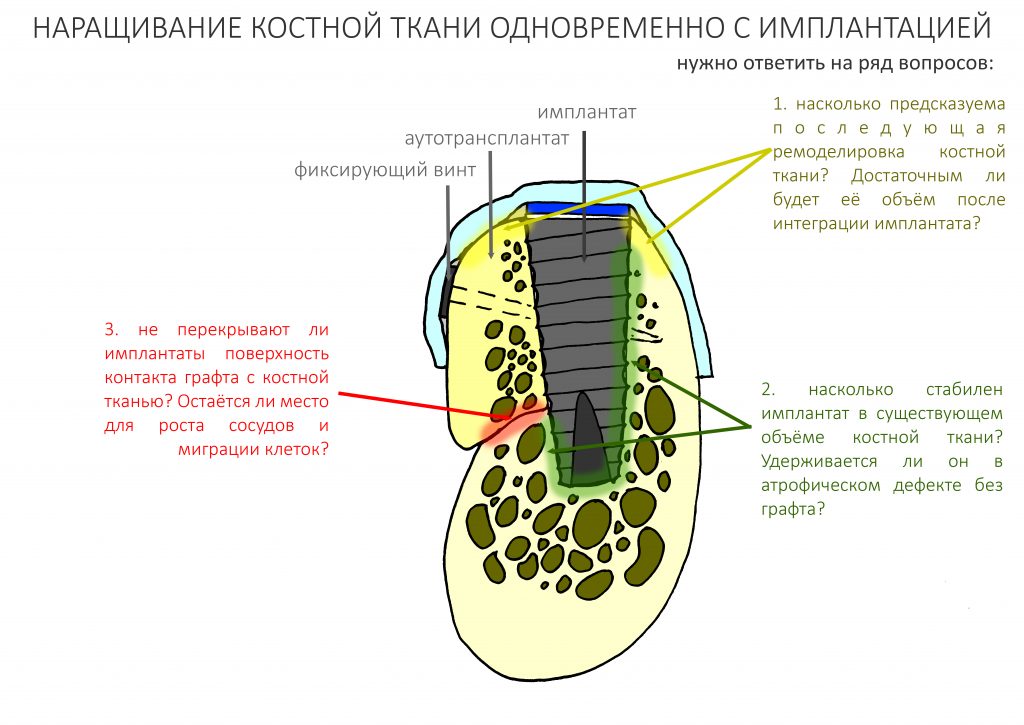
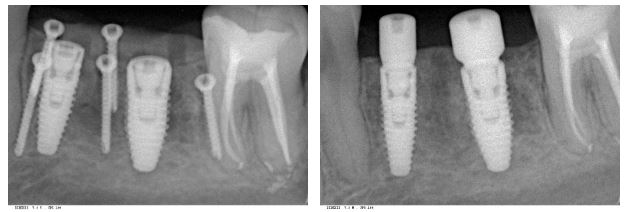
Можно ли сразу во время остеопластики поставить имплантаты?
По этому поводу на моём личном сайте есть две статьи, где описываются примеры установки имплантатов одновременно с операцией наращивания костной ткани. Рекомендую почитать тут>> и здесь>>.
В общих чертах, чтобы однозначно решить вопрос о совмещении остеопластики и имплантации, нам необходимо выяснить:
- есть ли у нас возможность стабилизировать имплантаты нужного размера в нужном положении в существующем объёме костной ткани?
- если предположить, что сосуды и клетки попадают в графт только со стороны костной ткани, не перекрывают ли им доступ установленные имплантаты?
- как в дальнейшем будет ремоделироваться костная ткань? Достаточным ли будет её объём в области имплантатов после ремоделирования?
Если ответы будут «да-нет-да», то мы спокойно можем сочетать имплантацию с наращиванием костной ткани. И, признаться, мы делаем это довольно часто.
Во всех других случаях лучше выделить операцию остеопластики в отдельный хирургический этап.
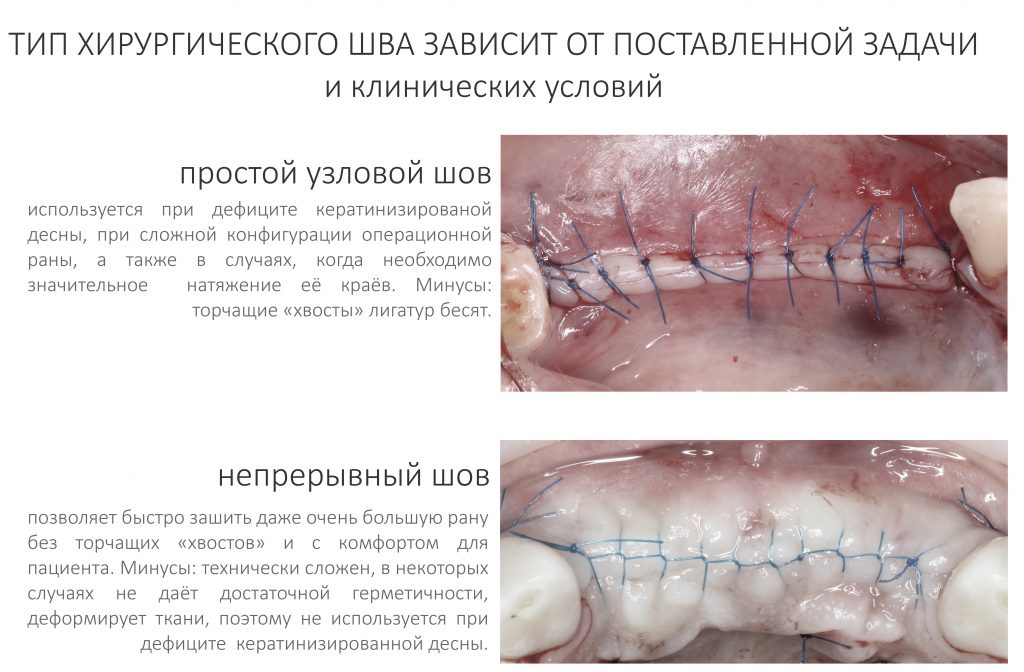
Наложение швов
Если мы сделали всё правильно на этапе разреза, то с наложением герметичных швов у нас проблем не будет. «Герметичных» — это ключевое слово, поскольку именно это условие необходимо для получения хорошего результата остеопластической операции. Про это, кстати, есть отдельная статья. Можно почитать здесь>>
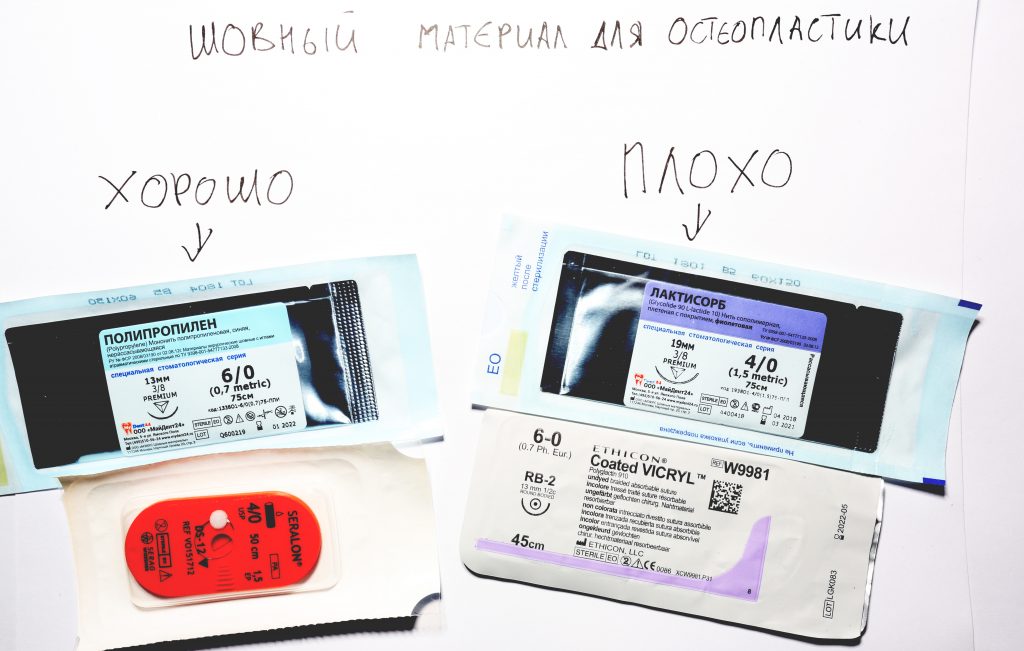
Для наложения швов после операции остеопластики мы используем ТОЛЬКО нерезорбируемый монофиламентный шовный материал,
при этом сам тип шва может меняться, в зависимости от клинической ситуации.
Послеоперационная реабилитация
Как говорят умные доктора, хирургия — это всего 10% мануала, остальное — реабилитация.

Поэтому реабилитации, рекомендациям и назначениям в послеоперационном периоде мы уделяем максимум внимания.
Но… это тема следующей части.
Не переключайтесь!
Спасибо, что дочитали до конца.
С уважением, Станислав Васильев.
Что еще почитать про наращивание костной ткани и имплантацию в CLINIC IN?
- Имплантация зубов в CLINIC IN и её стоимость
- Хирургия полости рта в CLINIC IN и прейскурант на хирургические операции
- Вы планируете лечение в CLINIC IN. Что нужно знать еще до консультации стоматолога?
- Вы планируете имплантацию зубов. Что нужно знать об этом еще до консультации имплантолога?
- Консультация имплантолога
- Методы и технологии современного имплантологического лечения
- Имплантаты и биоматериалы, с которыми мы работаем
- Простой синуслифтинг. Большая статья — Часть I, Часть II, Часть III, Часть IV
- Атрофия костной ткани челюстей — откуда берётся и как исправляется?
- Сколько нужно ждать после операции наращивания костной ткани? И когда можно ставить импланты?
- О выборе метода наращивания костной ткани и неудачных результатах.
- Куда уходит костный блок?
- Простой. Надёжный. Дешёвый. Способ остеопластики
- Теория остеопластики: блоки, стружка, биоматериалы и остеогенез
- Остеопластические операции: факторы успеха. Фактор I, Фактор II, Фактор III, Фактор IV, Фактор V
- Не усложняйте! Остеопластика — это не так уж и страшно!
- Еще много полезных статей с хэштегом «остеопластика» и «имплантация» на сайте www.clinicin.ru. Ну и, конечно — WWW.IMPLANT-IN.COM!