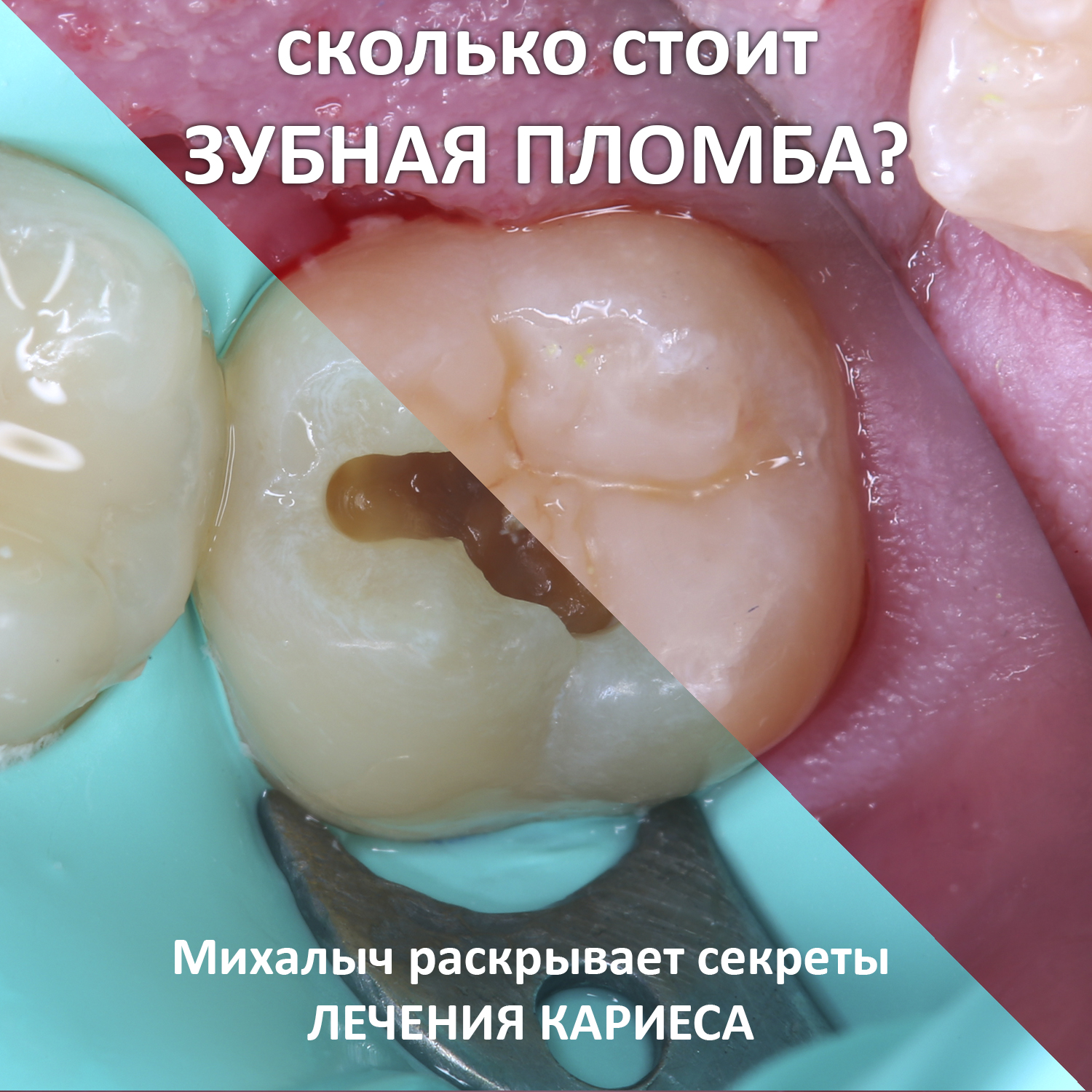
Это начало большой и очень подробной статьи, посвящённой использованию коллагеновых матриц (Mucograft и Fibro-Gide) в стоматологической практике.
Сразу подчеркну, что сегодняшнюю публикацию не стоит рассматривать как рекламную.
Во-первых, компания Geistlich Pharma даже не в курсе, что я её сделал. И деньги за неё мне, разумеется, никто не платил.
Во-вторых, её первоочередная цель — это обобщение моего опыта работы с коллагеновыми матрицами. Немаленького такого опыта, должен заметить.
В-третьих, причина появления сегодняшней статьи — патологическая тяга поделиться мыслями, мнением и информацией со своими друзьями и коллегами. Собственно, весь мой сайт, включая сайт нашей клиники и Живой Журнал появились, благодаря этой самой патологической тяге.
Почти 10 лет назад, мне выпала честь одному из первых начать работу с Geistlich Mucograft — и тогда многие доктора воспринимали появление ксенографта для мукогингивопластики как серьёзный технологический прорыв. Но… прошло время, ажиотаж спал, оптимизм слегка угас, реальность взяла своё — и сейчас, как мне кажется, пришло время поговорить о коллагеновых матрицах объективно, трезво и без рекламных слоганов. Тем более, что в 2020 году в Россию пришёл давно ожидаемый Fibro-Gide, и ситуация с его продвижением и продажами во многом напоминает аналогичную с Mucograft в 2012 году.
Прежде, чем мы начнём разговор, я рекомендую вам почитать всё то, что мы писали о Мукографте и биоматериалах ранее:
- Опыт применения коллагеновых матриц для пластики мягких тканей в зоне имплантации — одна из первых российских публикаций по использованию мукографта, вышла в журнале «ДенталЮг» в мае 2012 года.
- Опыт применения коллагеновой матрицы Mucograft в клинической практике практике — похожая публикация, но с моего сайта.
- Биоматериалы, пародонтология и регенерация — более-менее подробное описание вестибулопластики с использованием коллагеновой матрицы Geistlich Mucograft
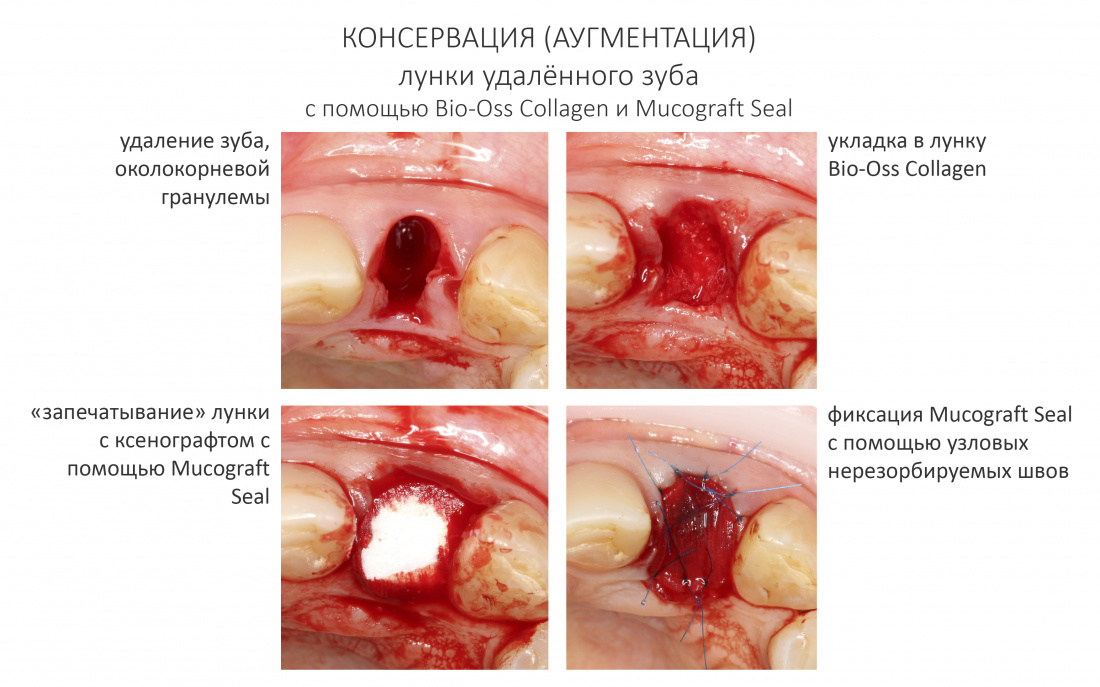
- Mucograft Seal и консервация лунок удаленных зубов. Только дураки не меняют своего мнения — опыт внедрения метода консервации (или аугментации) лунок с использованием Mucograft Seal, который тогда только-только появился. 2014 год, если что.
- Немедленная имплантация: от старта до финиша. Или как получить качественный результат лечения с минимальными усилиями — статья 2014 года об использовании коллагеновой матрицы Mucograft для аугментации лунки при немедленной имплантации.
- Не многовато ли хирургии в вашей жизни? — статья о НЕУДАЧНОМ опыте использования Mucograft.И о том, что хирургические решения не всегда оказываются верными.
- Наращивание костной ткани перед имплантацией — что нужно знать об этом пациентам? — статья, а точнее цикл статей, посвящённых остеопластике и восстановлению атрофических дефектов челюстей. В этой части>> прекрасно описываются биоматериалы, их свойства, получение, использование.
- Имплантология. Черты будущего — статья по мотивам Законов Артура Кларка «чтобы понять границы возможного, нужно сделать шаг в невозможное». Написана по моему докладу на экспертном совете Regeneration Board-2017.
- Сохранение и формирование десневого контура: от простого к сложному и наоборот — печатная и очень подробная версия моего доклада на международном конгрессе Dentsply World Tour в 2017 году.
- Когда биоматериалы — это вредно — статья о неудачных случаях использования биоматериалов в стоматологической практике. Лишний раз напоминает, что использование графтов, мембран, матриц — это всегда вынужденный компромисс.
Чтива хватит на несколько часов, и оно прекрасно демонстрирует всю эволюцию наших взглядов на использование не только Мукографта, но и биоматериалов вообще.
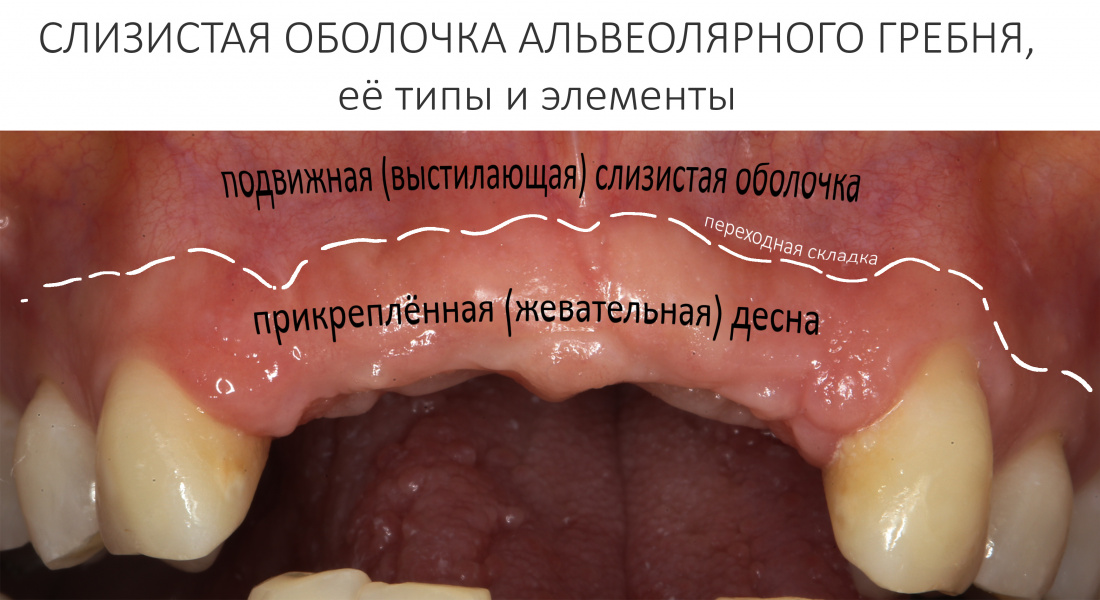
Слизистая оболочка альвеолярного гребня — что нужно о ней знать?
Покрывающую альвеолярный гребень слизистую оболочку можно разделить на два вида, прикреплённую и подвижную:
В более ранней литературе подвижную слизистую оболочку называют выстилающей, а прикреплённую жевательной — и это, на мой взгляд, более корректная терминология, а потому в этой статье мы будем использовать именно её.
Граница между выстилающей слизистой оболочкой и жевательной десной называется переходной складкой. Её положение и конфигурация является важным фактором, влияющим на состояние десны вокруг зубов и имплантатов, и мы об этом поговорим чуть позже.
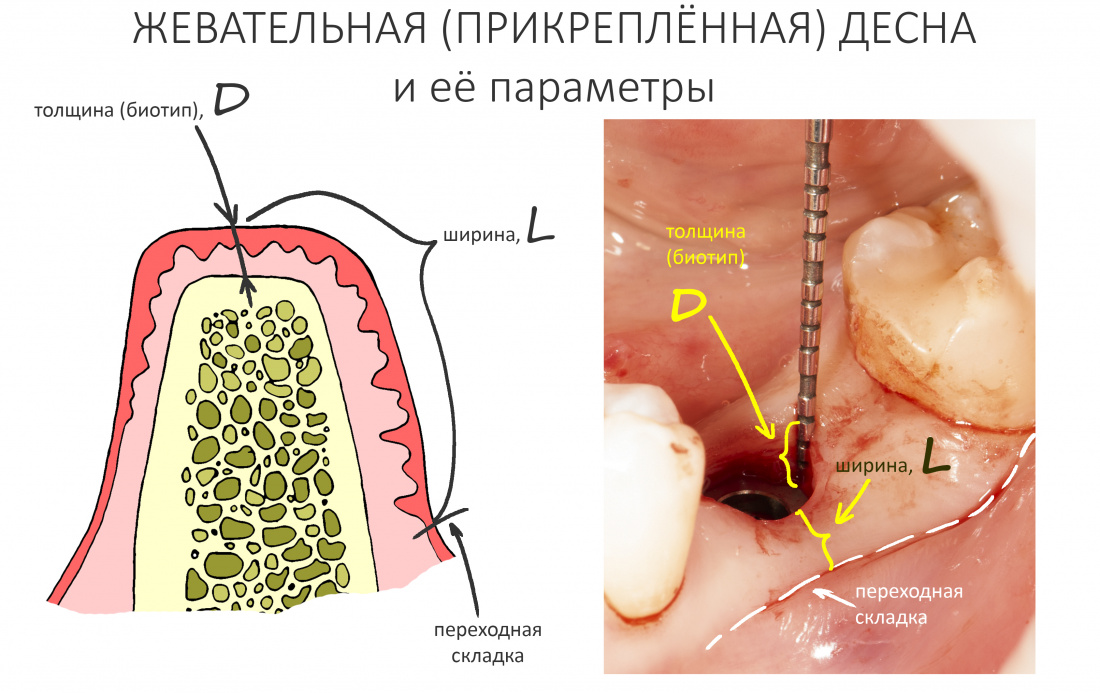
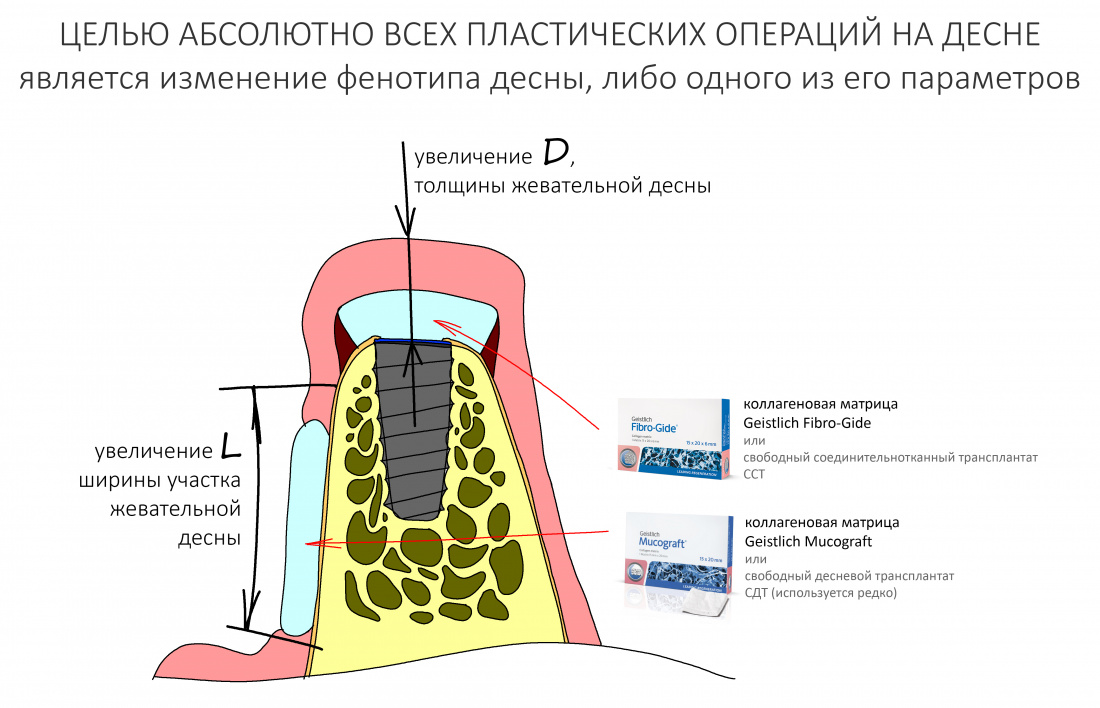
С клинической точки зрения, мы можем выделить два значимых параметра жевательной десны:
В совокупности они называются фенотипом, но, для большего понимания, здесь и далее мы будем их разделять и просто называть:
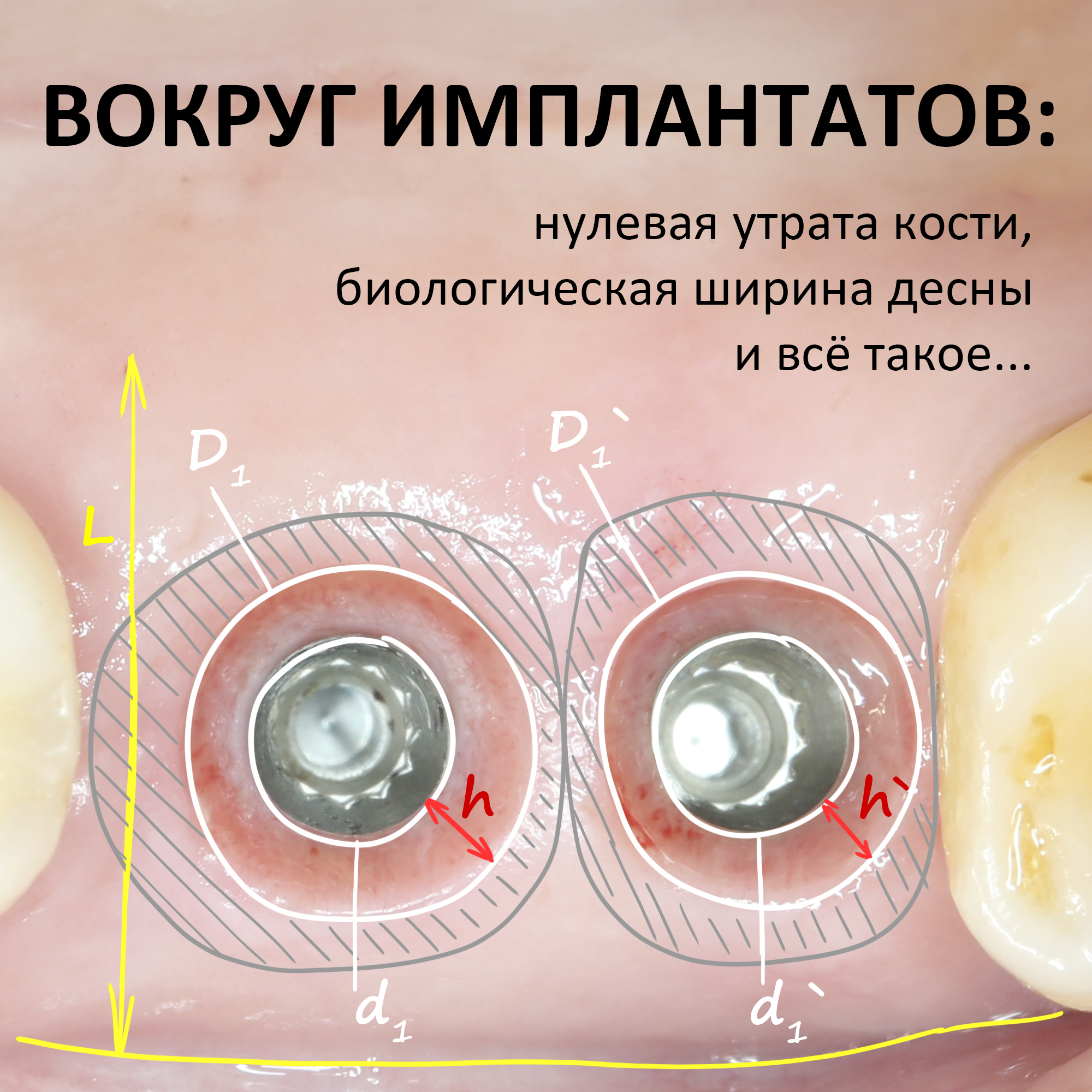
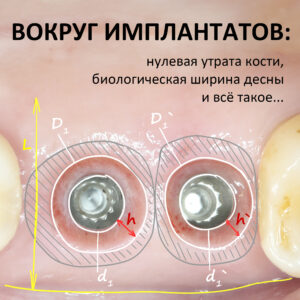
- D — толщина жевательной десны (биотип)
- L — ширина участка жевательной десны.
Фенотип десны — штука индивидуальная, зависит от генотипа или, проще говоря, передаётся по наследству точно также, как цвет глаз, волос или размер ноги. Есть люди с выраженной и развитой жевательной десной, и наоборот, есть такие, у которых прикреплённый участок десны чуть менее, чем никакой:
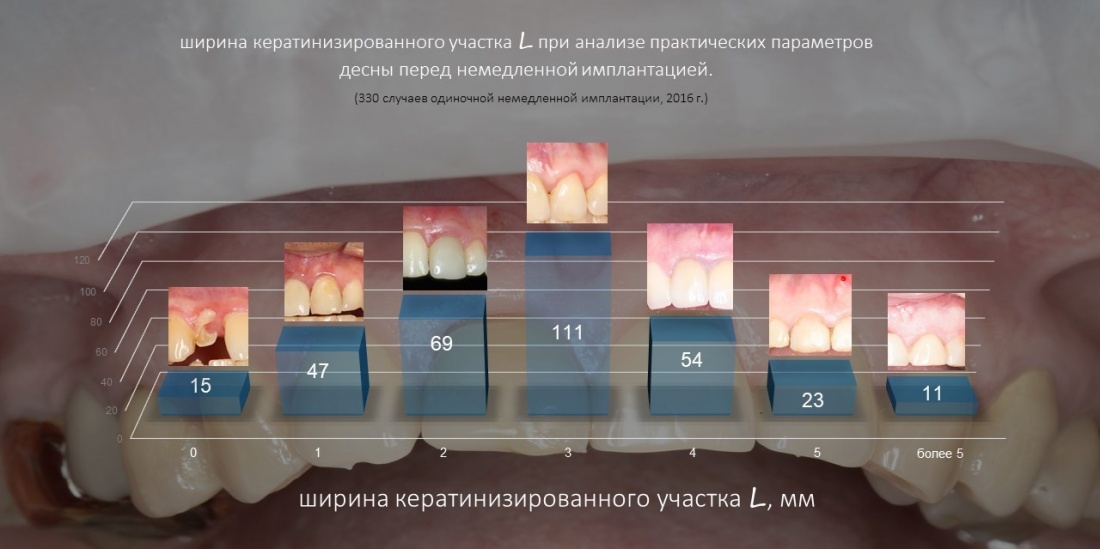
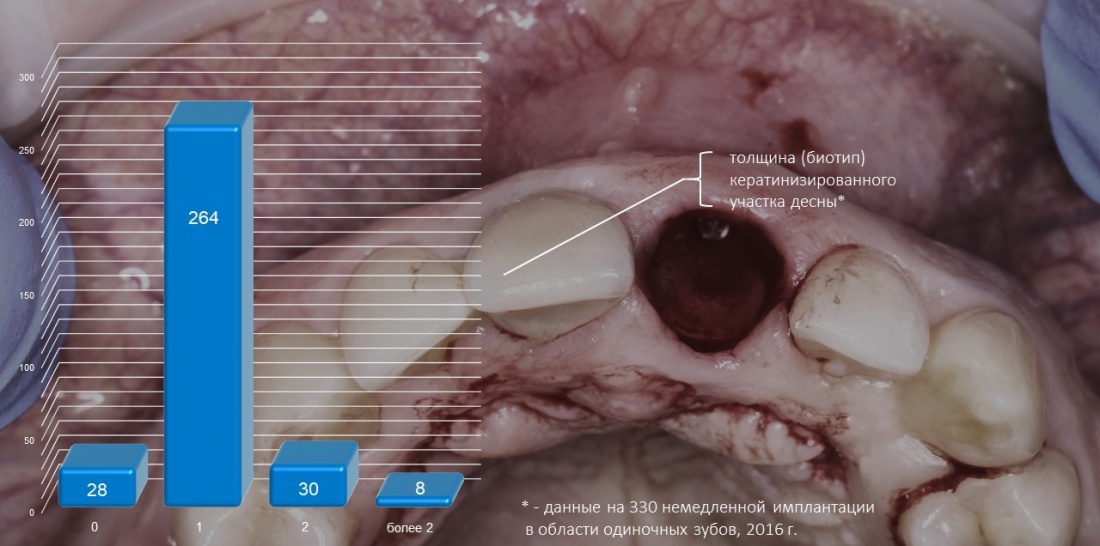
В 2016 году я провёл большое исследование, часть которого использовал для своего доклада, посвящённого сохранению и формированию десневого контура на этапах имплантологического лечения. В общих чертах, мы исследовали фенотип десны (правда, в приложении к немедленной имплантации) в 330 клинических ситуациях:
То есть, почти в двух третях клинических ситуаций ширина участка жевательной десны L превышает 3 мм, в то время как биотип D больше 1 мм у подавляющего числа пациентов:
Само исследование и его клиническая интерпретация находятся здесь>>
Чуть позже я объясню, почему нам нужно представление об этих цифрах.
Важное замечание: фенотип слизистой оболочки наряду с состоянием прикуса является одним из факторов предрасполагающих к пародонтиту, крайне неприятному заболеванию зубочелюстного аппарата. С этой точки зрения стоит заметить, что наследуется не "склонность к пародонтиту" и не сам "пародонтит", а всего лишь фенотипические факторы риска развития этого заболевания.
Соответственно, зная этиологию и патогенез возникновения рецессий, периимплантитов, пародонтитов и ту роль которую в этом патогенезе играет фенотип десны, в голову приходит простой вопрос:
Можем ли мы, влияя на фенотип десны, снизить риски развития рецессий, периимплантитов и пародонтитов?
Оказывается, можем.
Мукогингивопластика — суть и смысл
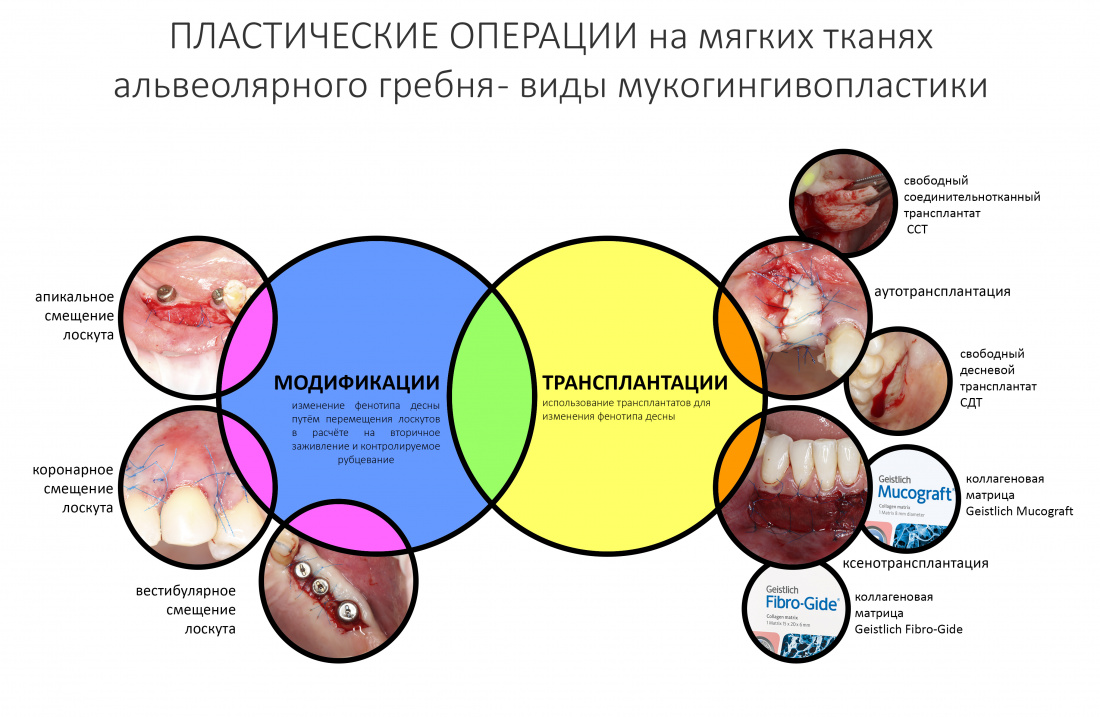
Этим труднопроизносимым словом называют группу хирургических вмешательств по изменению фенотипа десны в области зубов и имплантатов. По аналогии с классификацией остеопластических операций, мы можем разделить их на две большие группы:
Примечание: конечно, есть еще "лоскуты на питающей ножке" и т. д., их можно поставить в зелёный сектор.
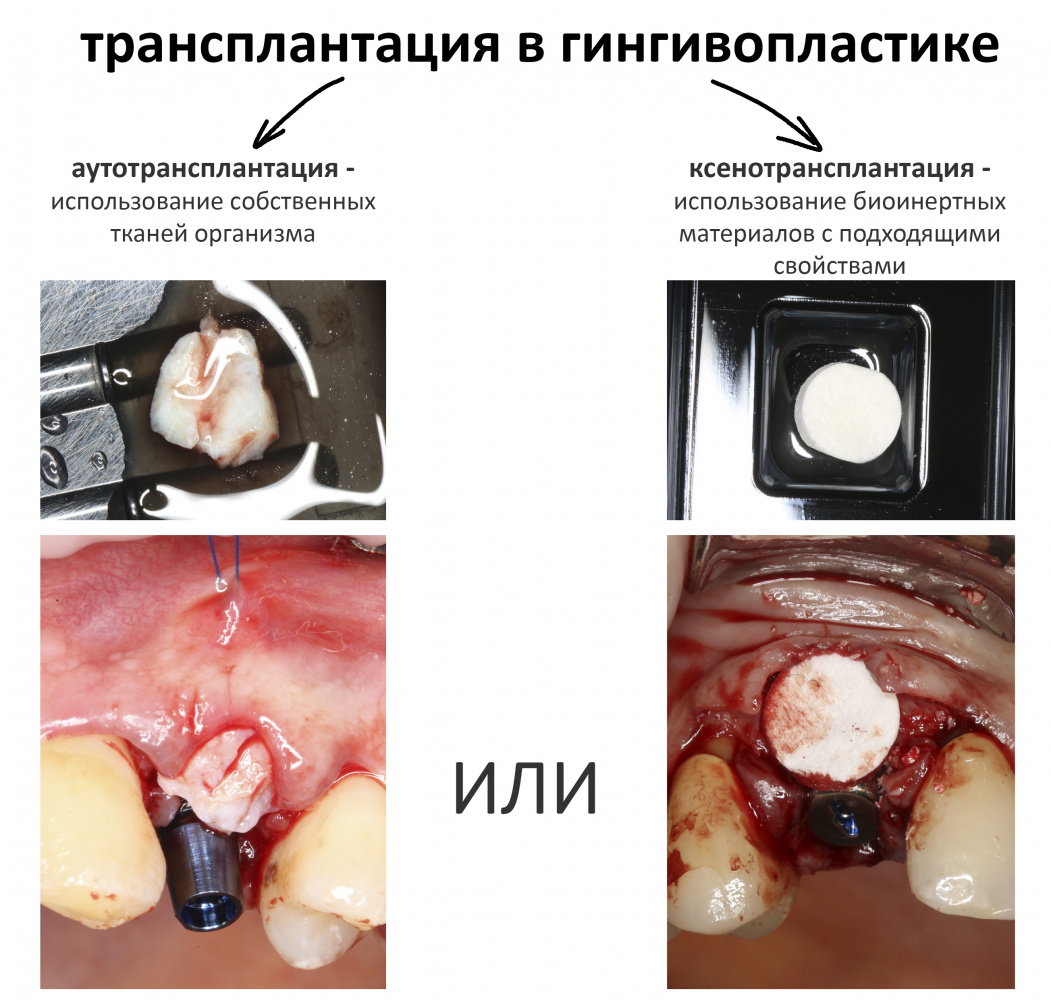
Тема сегодняшней статьи — коллагеновые матрицы, а потому оставим в покое модификации, далее мы будем говорить только о трансплантациях — тех операциях, когда что-то куда-то пересаживается. И здесь мы весьма ограничены в выборе — мы можем провести либо аутотрансплантацию, используя в качестве трансплантата (графта) собственную слизистую оболочку (СДТ) или один из её слоёв (ССТ), либо ксенотрансплантацию — если попытаемся заменить собственные ткани организма неким инертным биоматериалом.
Целью всех без исключения гингивопластических операций является изменение фенотипа десны, либо некоторых его параметров, L и D. В контексте нашей сегодняшней темы, мы можем это сделать, используя, в том числе ксенографты, коллагеновые матрицы.
Насколько возможно заменить аутотрансплантаты ксенографтами? Чтобы ответить на этот вопрос, нам нужно понять, что представляют из себя коллагеновые матрицы и как они работают.
Geistlich Mucograft — что это такое и как работает?
Сегодня мукогингивопластика является чуть ли не основным трендом современной хирургии полости рта, создание соответствующих ксенографтов было лишь вопросом времени. Так, в 2010 году компания Geistlich Biomaterials выпустила первую в мире коллагеновую матрицу, графт для мягких тканей Mucograft, а в 2017 году — Fibro-Gide.
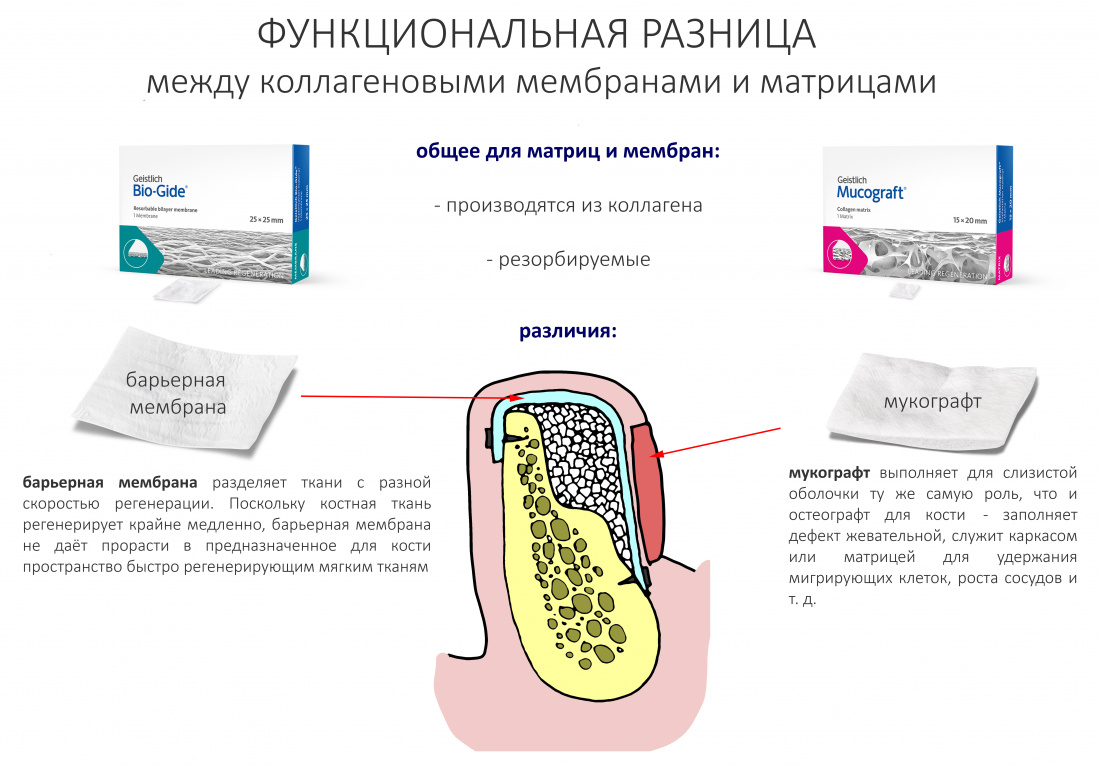
В 2011 году меня пригласили на встречу, где присутствовали очень важные и умные люди из нашего Института Стоматологии (ЦНИИС), а там как раз проходили необходимые для регистрации в РФ клинические испытания нового биоматериала. На встрече присутствовала известная дама-докторант, она показала готовую к публикации статью, в которой Geisltich Mucograft она называла «барьерной мембраной» и почему-то сравнивала именно с барьерными мембранами. Подобная ошибка до сих пор встречается в стоматологическом сообществе.
Mucograft — это не барьерная мембрана.
Если и проводить аналогию с известными вам биоматериалами, то Mucograft — это именно графт (кондуктор), что-то вроде Geistlich Bio-Oss, но для мягких тканей.
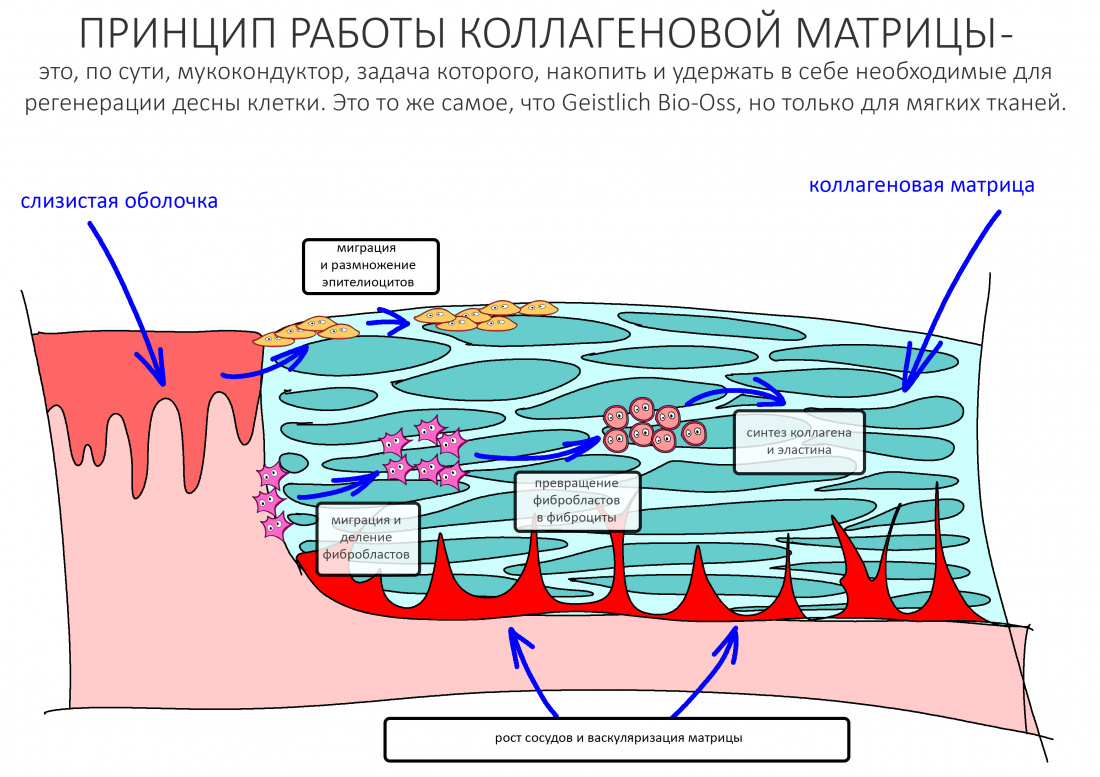
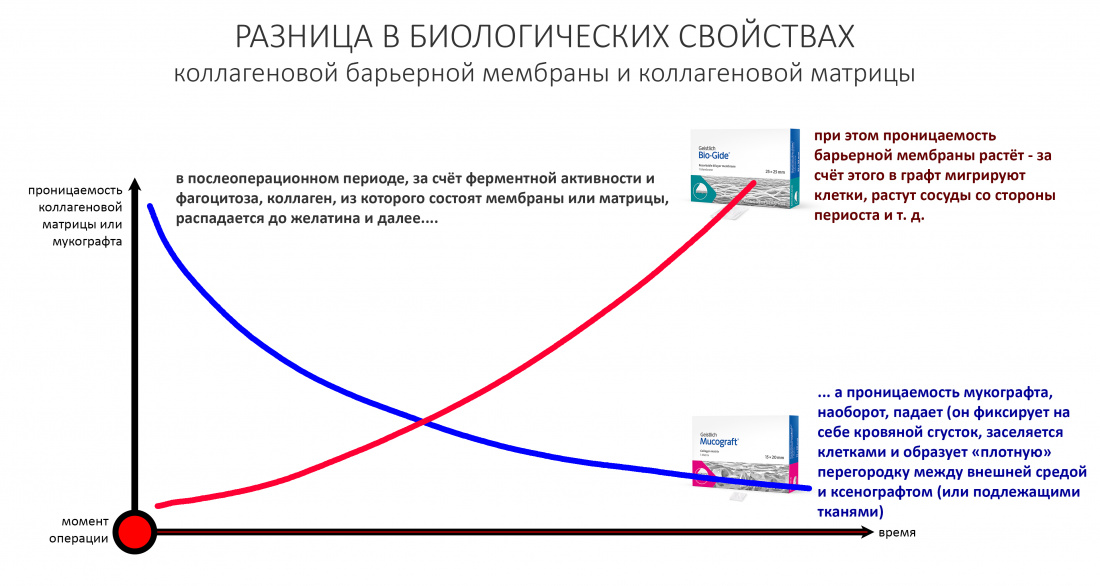
Как и Fibro-Gide, он представляет из себя трехмерную матрицу (пусть и не такую толстую) из биоинертного коллагена, задача которой проста и даже примитивна — удержать в себе кровяной сгусток на то время, пока в нем не окажутся фибробласты, эпителиоциты и прочие клетки, формирующие десну, прорастут сосуды и т. д.
Это отличает его от барьерной мембраны, основным назначением которой является разделение тканей с разной скоростью регенерации.
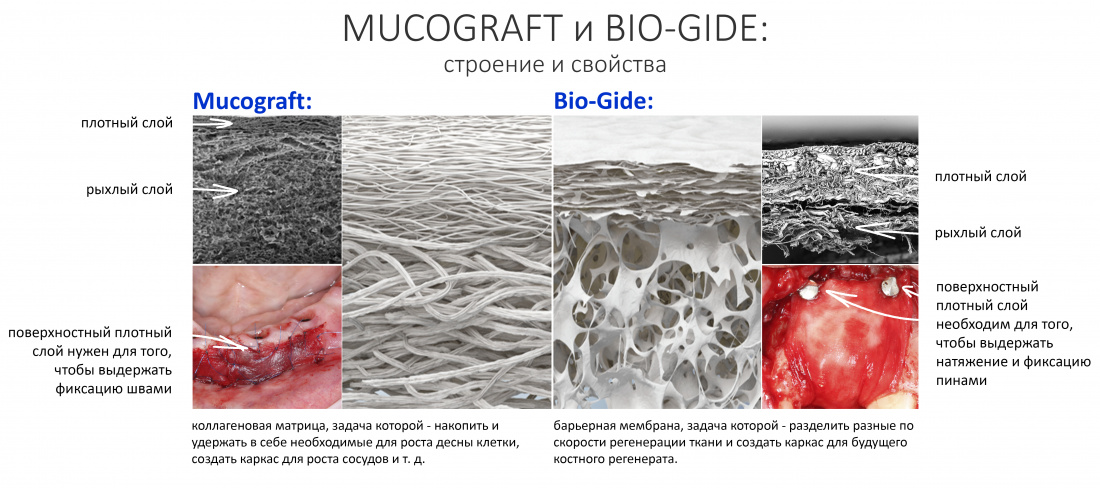
Можно заметить, что в отличие от Fibro-Gide, Mucograft неоднороден по своей структуре. В частности, его верхний слой намного более плотный, чем нижний:
Суть примерно та же, что и у барьерной мембраны Bio-Gide, она имеет исключительно практический аспект — в отличие от трёхмерного Fibro-Gide, Mucograft предполагается подшивать, а это значит, что он должен «держать шов». Более того, от способности «держать шов» будет зависеть успешность его применения, а при его разработке акцент был сделан не столько на сохранении толщины (чем славится Файброгайд, и что в рамках «двухмерного» Мукографта не так важно), сколько на прочности.
Важное замечание: причина похожего (двухслойного) строения мембраны Байогайд - в такой же необходимости "держать шов" или, если хотите, "держать пины". Все методы направленной костной регенерации, где барьерная мембрана выступает в роли каркаса будущего регенерата, предполагают не просто её фиксацию, но и натяжение - а для этого она должна быть достаточно прочной.
И тут можно возразить — мы ведь иногда используем Мукографт для изоляции ксенографта от внешней среды? Например, при консервации лунок.
Получается, что он может считаться барьерной мембраной?
Нет, не может.
Потому что в режиме «изоляции» Mucograft и барьерные мембраны работают по совершенно разным принципам:
Вот почему я категорически не рекомендую их путать и пытаться заменить одно на другое, в частности, использовать коллагеновую матрицу в НКР или пытаться вести барьерную мембрану «в открытую». Не секрет, что некоторые доктора пытаются убедить нас в обратном, но вменяемый критический анализ их «успешных результатов» говорит о банальном везении, но никак не об обоснованном и доказательном расчёте.
Не стоит переоценивать Mucograft. Это не панацея, он никогда не заменит мягкотканный аутотрансплантат на все сто процентов. Обладая превосходными для биоматериалов качествами, он, всё же, имеет ограниченный диапазон клинического применения.
При этом, не нужно относиться к коллагеновым матрицам пренебрежительно — в рамках собственного диапазона показаний, они ведут себя вполне предсказуемо, а получаемые с помощью них клинические результаты вполне можно назвать удовлетворительными.
В следующей части статьи мы поговорим о возможностях коллагеновых матриц Mucograft в решении конкретных клинических задач, рассмотрим «канонические» и «неканонические» варианты их применения, особенности послеоперационного ведения, сравним их с новым биоматериалом Fibro-Gide и т. д.
И это, кстати, отличный повод внести этот сайт в избранное, подписаться на обновления, страницы в социальных сетях и т. д.
Я с удовольствием отвечу на все ваши вопросы, если вы оставите их в комментариях под этой статьёй.
Спасибо, что дочитали до конца.
С уважением, Станислав Васильев.
Продолжение следует>>