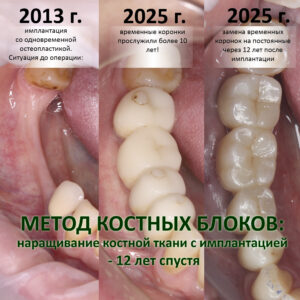
Действительно, в этом есть некий диссонанс.
С одной стороны, все возможные проблемы и осложнения возникают именно в послеоперационном периоде.
С другой, никто из моих коллег этот этап лечения не обсуждает, а пациенты им особо не интересуются. Покопав в интернете ссылки по наращиванию костной ткани, вы в лучшем случае найдете фото «до операции» и «через 9 месяцев» (плюс какие-то этапы самой операции), в худшем — просто снимки перед анестезией и после наложения швов. Что происходит с пациентом после операции, как из «ничего» получается «костная ткань», какова симптоматика послеоперационного периода и с чем она связана, как правило, вообще никого не интересует.
Несмотря на то, что мы уже об этом писали, а на наших сайтах есть подробные и понятные рекомендации по послеоперационному режиму, мы возвращаемся к этой теме. Но, прежде стоит вернуться немного назад и почитать про остеопластику:
- Часть 1. Что такое остеопластика, почему необходимо наращивать костную ткань,
какое обследование для этого требуется и т. д. - Часть 2. Какие методы наращивания костной ткани существуют,
чем они отличаются друг от друга? - Часть 3. Почему нам иногда требуются биоматериалы для наращивания костной ткани? Какими они бывают и в чём между ними разница?
- Часть 4. Как проходит операция наращивания костной ткани,
когда её можно сочетать с имплантацией, и в каких нюансах заключается её успех?
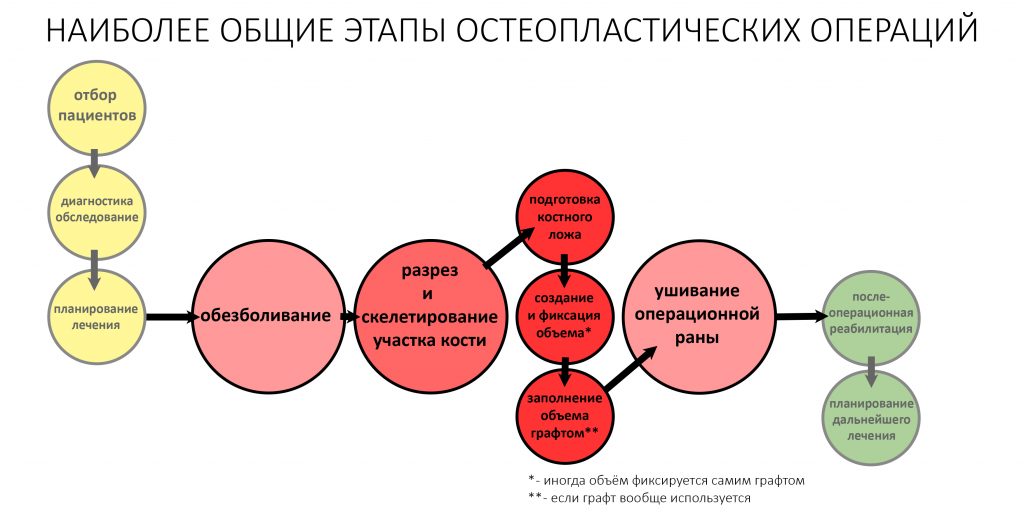
Вступлением к сегодняшней статье я хотел бы поставить ключевой для всей регенеративной хирургии тезис:
во время операции остеопластики мы не наращиваем костную ткань,
мы лишь создаём приемлемые условия для её регенерации
То есть, утверждения о том, что «имплантолог во время операции нарастил костную ткань» являются категорическими неверными — хирург всего лишь моделирует и фиксирует пространство, а затем различными способами пытается стимулировать миграцию клеток в это пространство. Само же «наращивание костной ткани» происходит уже после операции, за счёт естественных физиологических механизмов.
Мы рассмотрим эти механизмы в привязке к определённым этапам послеоперационного периода и снабдим их соответствующими рекомендациями. Разумеется, в контексте публикации мы рассмотрим некую сферическую биологическую модель в вакууме, называемую нормой, а потому должны дать соответствующий дисклеймер:
Симптоматика, течение и риск осложнений послеоперационного периода зависят от значительного числа индивидуальных факторов: состояния здоровья и особенностей организма пациента, характеристик оперированного участка, метода операции и качества исполнения хирургического мануала. Поэтому мы категорически не рекомендуем лечить себя самостоятельно и просим вас обязательно соблюдать рекомендации и назначения вашего лечащего врача. В течение всего послеоперационного периода вы должны находиться под наблюдением своего доктора, а в случае возникновения каких-либо жалоб, вопросов, поводов для беспокойства, обращаться, в первую очередь, к нему.
Любая операция — это травма.
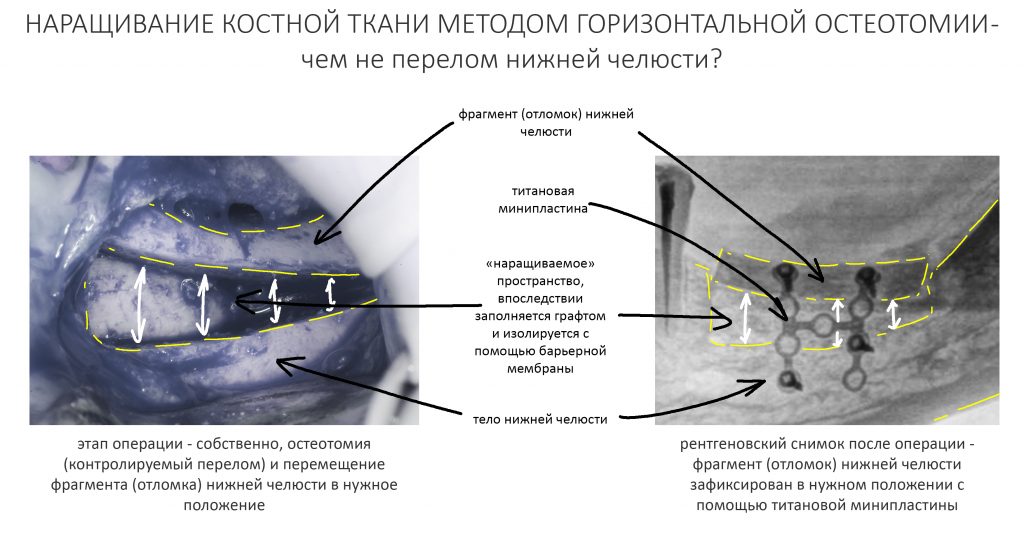
Даже во время самой простой хирургической операции мы нарушаем целостность организма: разрезаем покровные ткани, открываем оперируемую область (в нашем случае — челюстную кость), проводим необходимые манипуляции, затем всё ушиваем.
Для нашего организма нет принципиальной разницы, что прорезало кожу или слизистую, — хирургический скальпель или осколок стекла, — он воспринимает разрез как травму, а в контексте костнопластической операции — как перелом.
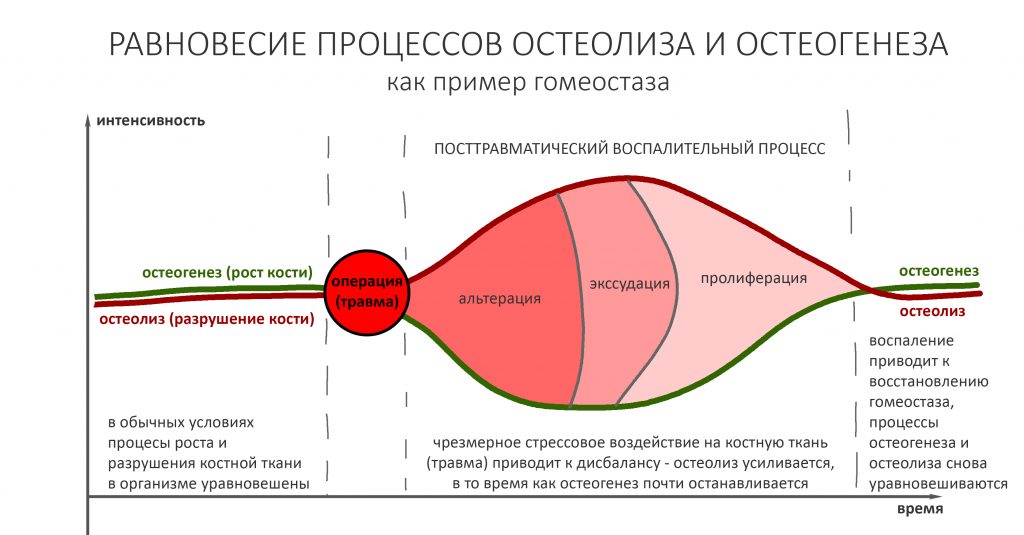
Травма (операция) приводит к нарушению биологического равновесия организма, называемого гомеостазом. В дальнейшем, все реакции нашего организма направлены на то, чтобы этот самый гомеостаз восстановить.
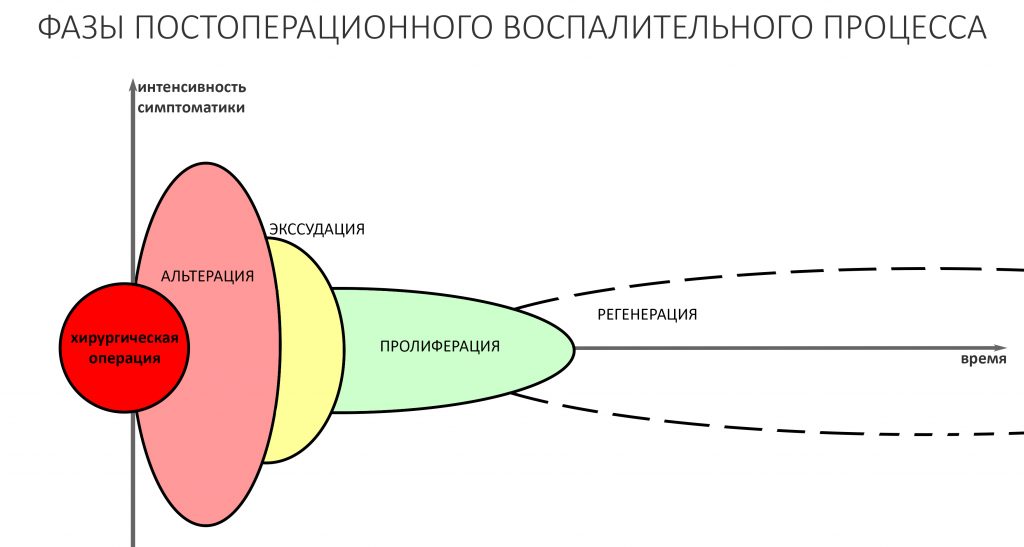
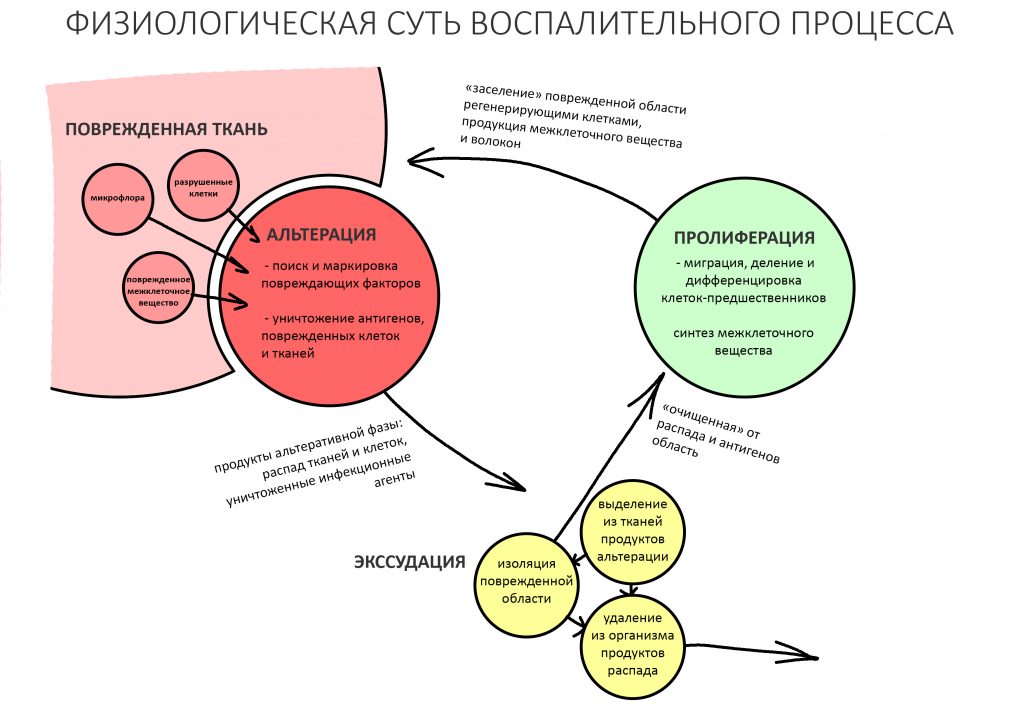
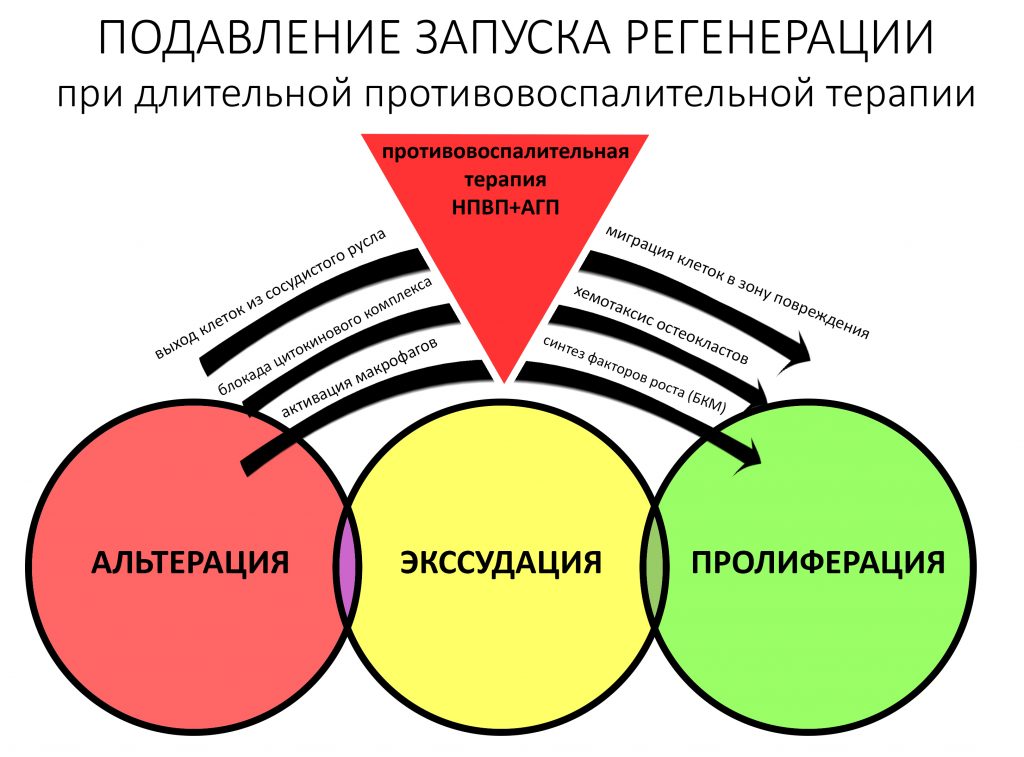
Воспалительный процесс после травмы или хирургической операции — это и есть реакция организма, направленная на восстановление гомеостаза. Он состоит из нескольких последовательных фаз, сопровождаемых различными внешними проявлениями, называемых симптомами.
Завершается воспалительный процесс фазой пролиферации, плавно переходящей в регенерацию и заканчивающийся полным или частичным восстановлением целостности и функции повреждённых тканей и органов. Именно регенерация служит физиологическим фундаментом всей современной дентальной имплантации, остеопластики и прочей регенеративной медицины.
Что происходит с вами после остеопластической операции?
Как я уже заметил выше, вашему организму без разницы, что нарушило его целостность — хирург в операционной или гопник в подворотне. Он воспринимает хирургическую операцию как повреждение (травму) и запускает каскад патофизиологических реакций, задачами которого являются:
- определение того, что организм повредило.
- обозначение повреждающего агента и поврежденных нежизнеспособных тканей
- их выделение и удаление из организма
- восстановление того, что было повреждено.
Между фазами воспаления нет четких границ, они плавно переходят одна-в-другую. Бывает, что пролиферация начинается тогда, когда альтерация еще не закончилась.
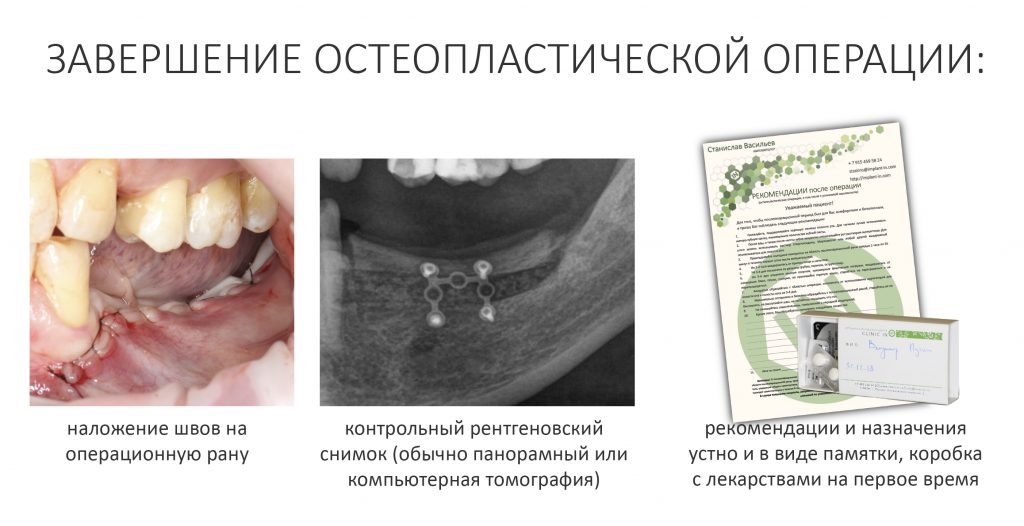
Итак. Хирург наложил швы, сделал контрольный снимок, дал рекомендации, сделал назначения, после чего отпустил вас домой. Что с вами будет дальше?
Первые 12 часов…
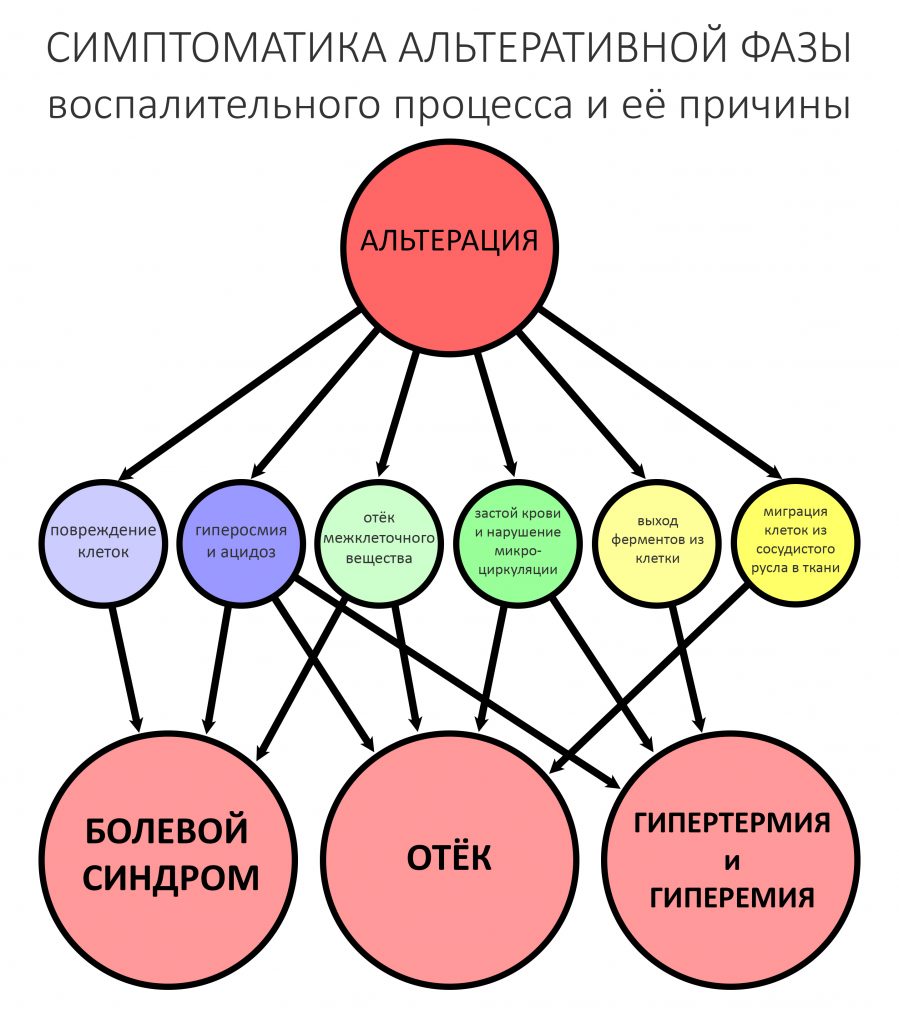
Через 1-2 часа после операции заканчивается действие анестетика. Вы почувствуете усиливающуюся боль — это ваши ноцицепторы (болевые рецепторы) реагируют на изменение Ph среды, гиперосмию и повышение внутритканевого давления.
Появляется пульсация, повышается температура в области операции — это связано с изменением кровотока — артериолы, приносящие кровь к тканям, расширяются, а венулы, отводящие кровь, наоборот, сужаются. Возникает, т. н., микроциркуляторный стаз — застой крови в области операции.
Из-за этого повышается давление крови в капиллярах, которое, в свою очередь, иногда выдавливает тромбы из сосудов и приводит к постоперационному кровотечению. Причём, кровь может не течь из раны, а инфильтрировать окружающие ткани и образовывать внутритканевые гематомы, участвуя в формировании постоперационного отёка.
Из-за сосудистой реакции и кровотечения повышается внутритканевое давление, появляется сопровождаемое болью ощущение распирания.
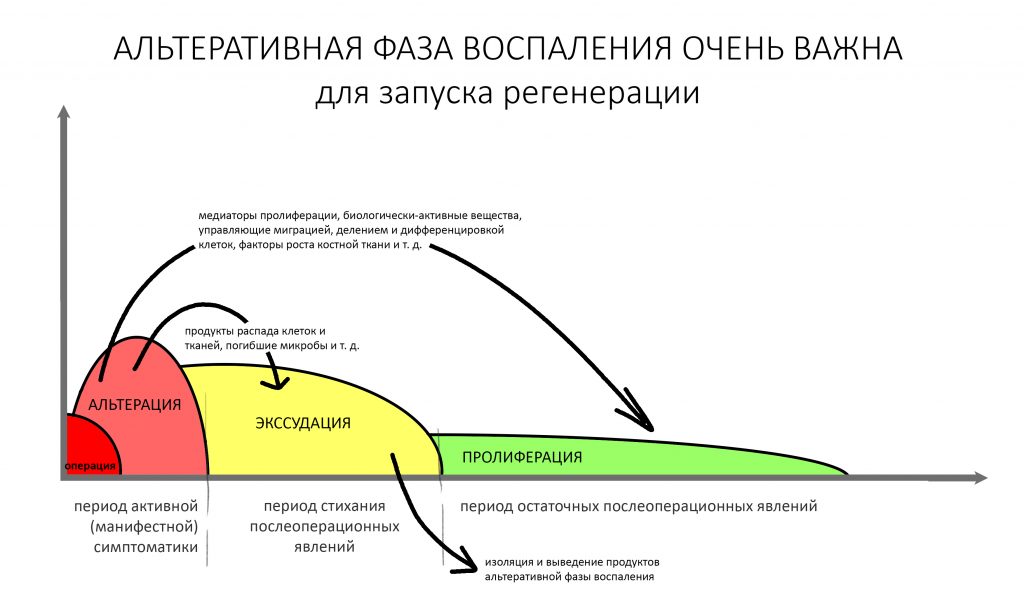
Так выглядит начало альтеративной фазы постоперационного воспалительного процесса.
12-36 часов после операции…
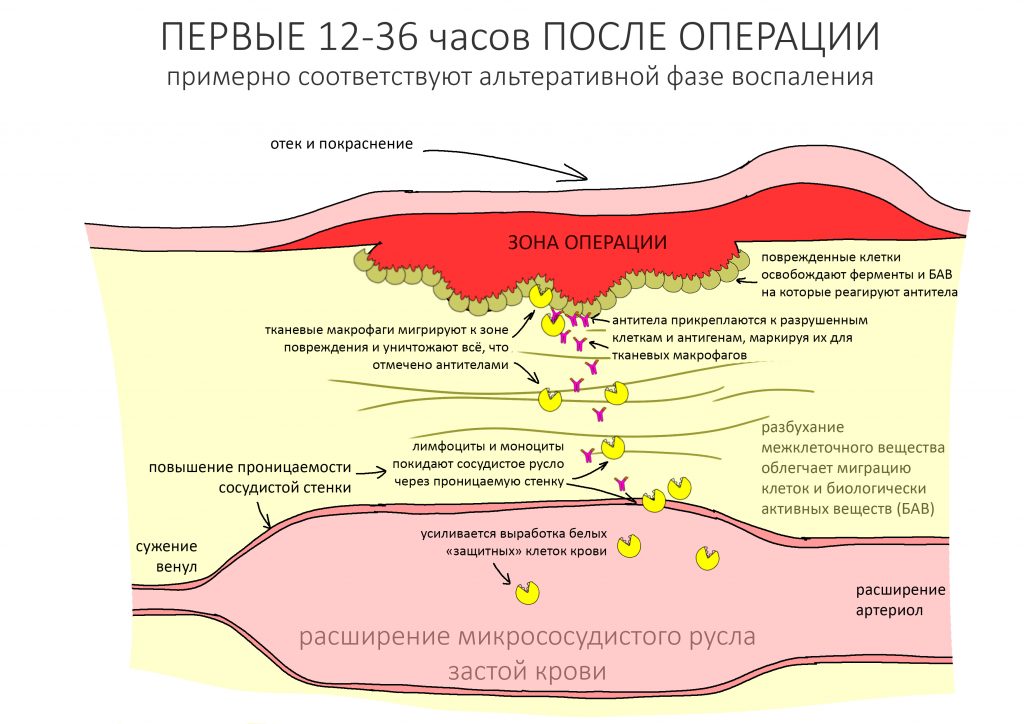
Микрососудистое русло расширяется, межклеточное вещество максимально разбухает, проницаемость сосудистой стенки существенно увеличивается. Благодаря этому, часть клеток крови (в основном, лимфоциты, циркулирующие в крови макрофаги и т. д.) выходит за пределы сосудистого русла и мигрируют в сторону повреждения.
Удаление чужеродных повреждающих объектов (антигенов), повреждённых клеток, коллагеновых волокон и т. д. начинается с их «маркировки» антителами — происходит, т. н. «опсонизация» (см. картинку выше).
И вот тут начинается самое интересное. Поскольку графты, которые мы используем для наращивания костной ткани, биоинертны, антитела их не замечают, они не опсонизируются. Это свойство позволяет им «встраиваться» в структуру будущей костной мозоли и становиться, своего рода, каркасом для мигрирующих клеток.
Антитела (опсоны) прикрепляются к попавшим в организм чужеродным объектам, случайным бактериям (что неизбежно во время операции), поврежденным клеткам, обрывкам межклеточных волокон и т. д. Тканевые макрофаги (клетки-пожиратели) реагируют на опсоны и уничтожают все то, к чему они прикрепились. Свободный от опсонов графт (или поверхность имплантата) не вызывает никакого интереса с их стороны.
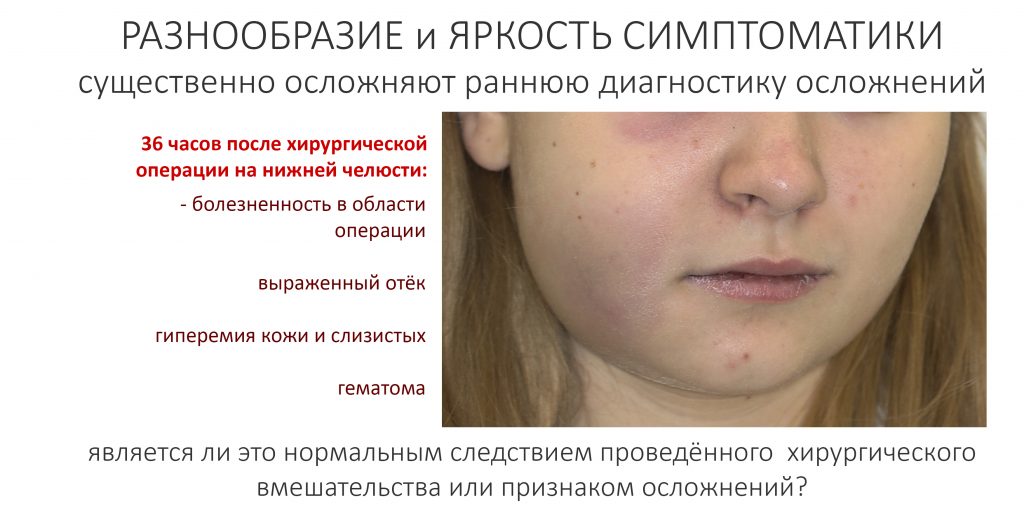
С точки зрения пациента, всё это выглядит и ощущается не самым приятным образом — именно на этот период приходится наиболее выраженная симптоматика послеоперационного воспалительного процесса:
- болевой синдром уходит на второй план — пациенты чувствуют снижение интенсивности болевых ощущений и часто уже в этом периоде могут обходиться без обезболивающих лекарств.
- отёк и припухлость тканей в области операции достигают своего максимума.
- кровотечение прекращается, но из послеоперационной раны иногда выделяется сукровица.
- на коже и слизистых проявляются гематомы
- изредка мы наблюдаем реакцию в виде регионарного лимфаденита (отёка лимфатических узлов) в области операции
Повышенная биохимическая и физиологическая активность в оперированной области влияет на весь организм. Изредка мы наблюдаем повышение температуры тела и ухудшение общего самочувствия. Если бы мы сделали биохимические анализы, то заметили бы лейкоцитоз, увеличение СОЭ (скорости оседания эритроцитов) и другие общие проявления воспалительной реакции.
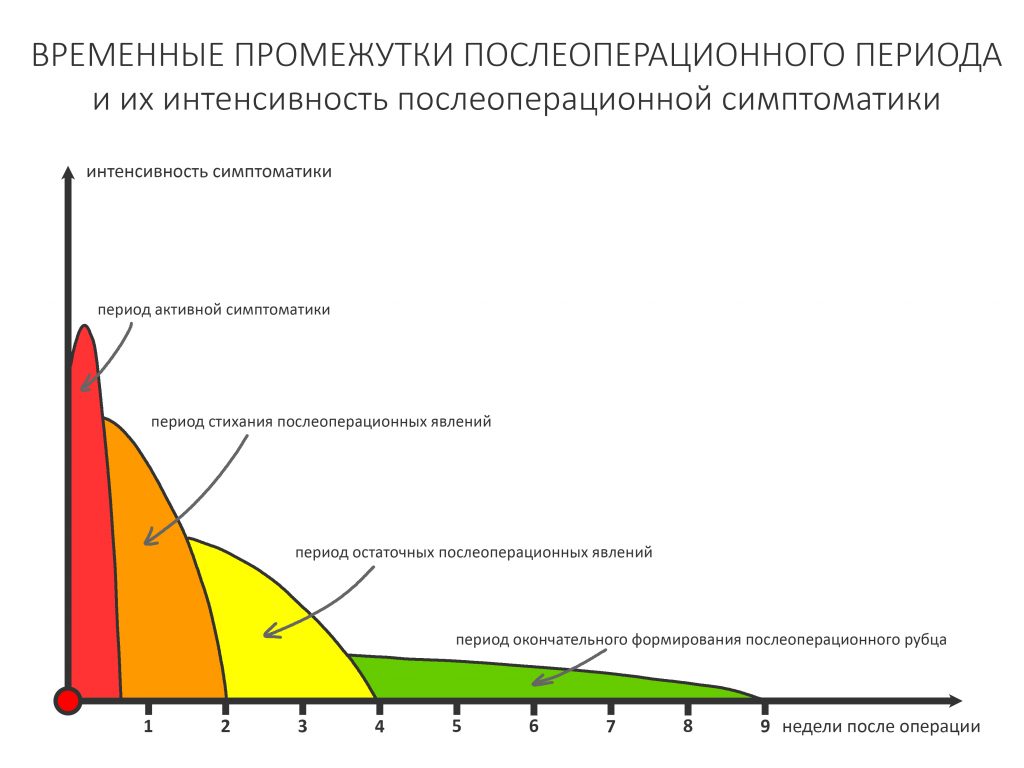
Первые 2-3 суток после операции — это самый неприятный для пациента период всего лечения. Для врача (подчеркну — для ХОРОШЕГО врача) это самый беспокойный этап работы, поскольку разнообразие и яркость симптоматики затрудняют поиск её причин — не всегда понятна граница между «нормальным следствием проведённой операции» и «начинающимся осложнением».
Этот период, — мы назовём его периодом активной (манифестной) симптоматики, — по своей продолжительности примерно соответствует альтеративной фазе воспаления. Несмотря на причиняемые им боль, дискомфорт и прочие неудобства, он критически важен для последующей регенерации, поскольку именно в альтеративную фазу воспаления вырабатываются все необходимые медиаторы и факторы, управляющие последующей регенерацией.
То есть, без разрушения не будет восстановления — этот факт доктора часто игнорирует, что приводит к неудачам при наращивании костной ткани. No pain, no gain, как говорится.
3-7 сутки после операции…
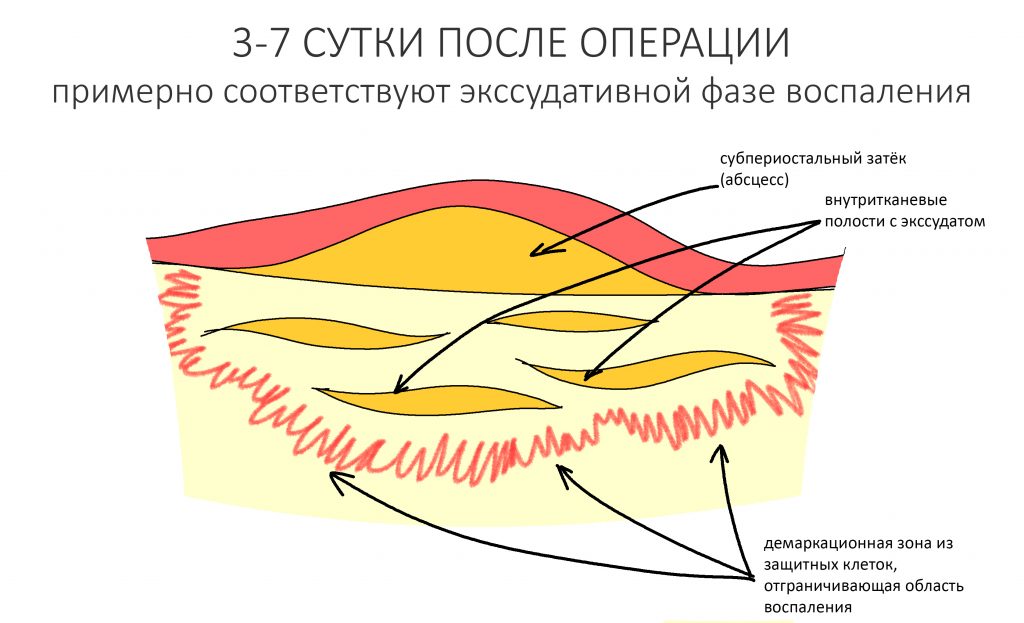
Альтеративная фаза постоперационного воспалительного процесса плавно переходит в экссудативную. К этому времени организм практически уничтожил как антигены, так и повреждённые клетки и ткани, теперь он выделяет, отграничивает и пытается эвакуировать их из области операции.
Вопреки распространённому мнению, экссудативная фаза воспалительного процесса отнюдь не всегда выглядит как собственно «экссудация», выделение из раны гноя, сукровицы или чего-то там еще. В 90% случаев экссудативная фаза проходит незаметно для пациента, её внешние проявления сводятся к постепенному угасанию симптоматики и нормализации самочувствия.
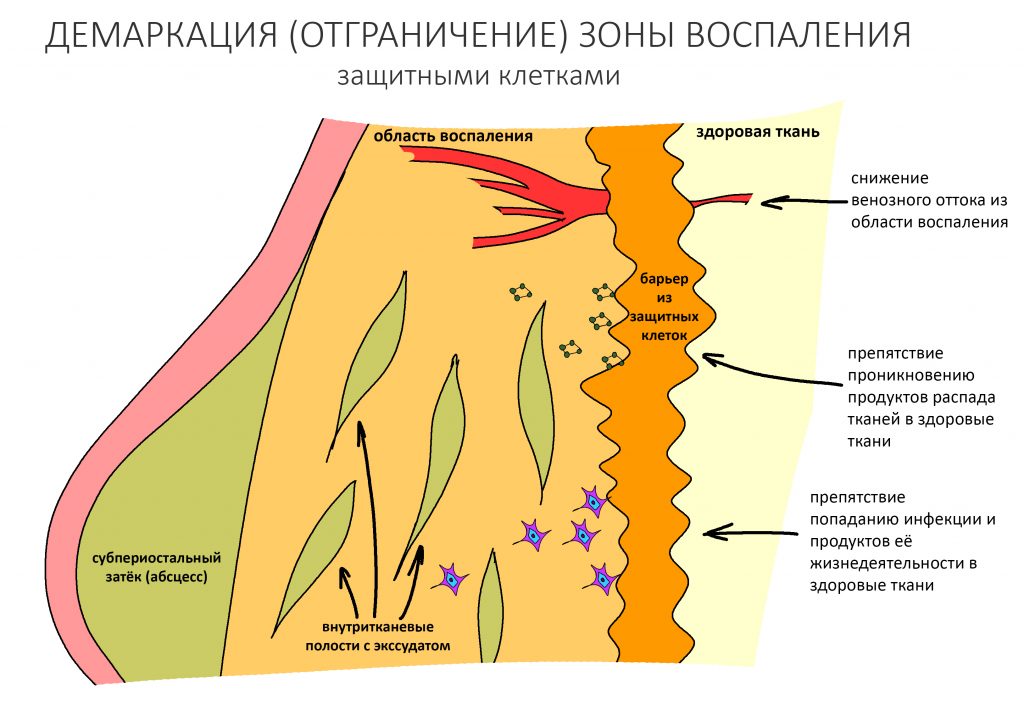
В это время организм выстраивает по периметру оперированной (повреждённой, с его точки зрения) области т. н. «демаркационную зону» (барьер) из защитных клеток:
Венозный отток из этой области по-прежнему затруднён, что, с одной стороны, не даёт продуктам альтеративной фазы воспаления распространяться по организму, с другой — никак не способствует уменьшению отёка межклеточного вещества и припухлости в зоне операции. Отграничение участка позволяет тканевым макрофагам (фагоцитам) закончить свою работу по «санации» очага травмы. Продукты распада тканей, клетки крови и т. д. образуют экссудат, который более-менее равномерно распределяется в межклеточном пространстве, но иногда формирует видимые невооруженным глазом полости.
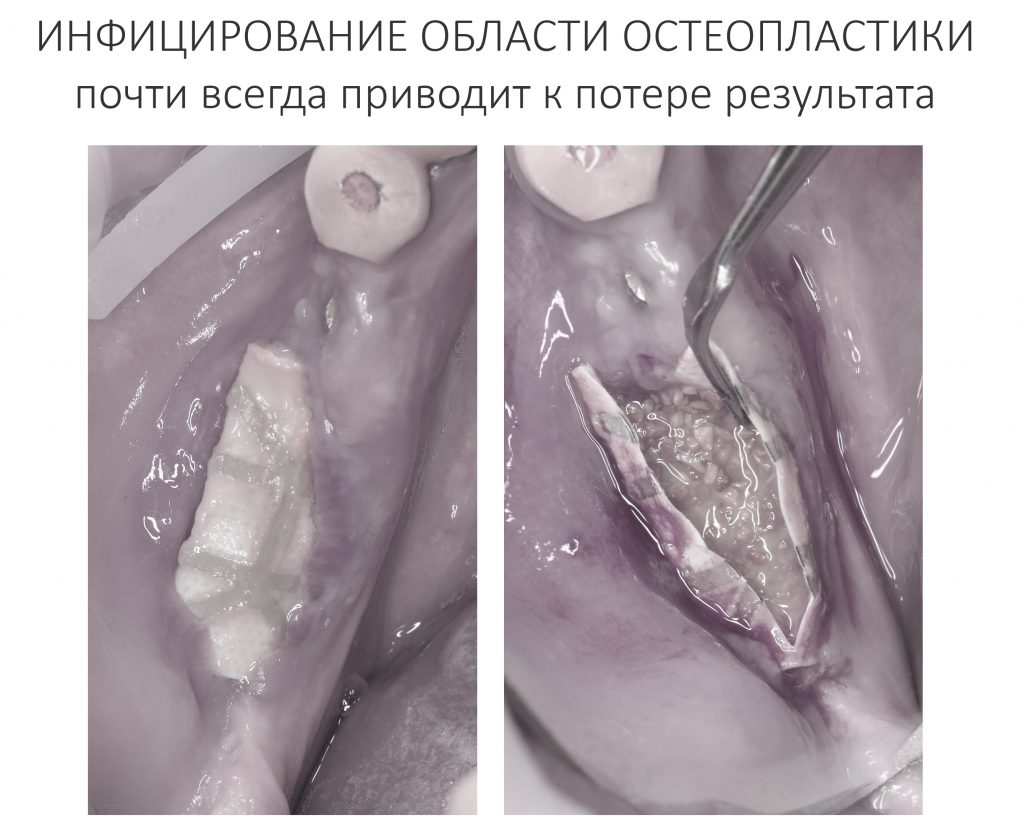
Такие полости — отличная среда для размножения микроорганизмов. Инфицирование экссудата приводит к образованию абсцессов и флегмон — так развиваются послеоперационные осложнения и потеря результата остеопластики.
К счастью, такое бывает редко. Если на предыдущих этапах (отбор, обследование, подготовка пациента, выбор метода, его реализация и т. д.) проведены правильно, то риск инфекционно-воспалительных осложнений очень невелик и сравним с таковым при имплантации. Но об этом мы поговорим чуть позже.
С 3 по 7 день после операции пациенты чувствуют явное улучшение самочувствия. Отёк лица медленно начинает сходить, болезненные ощущения окончательно проходят, нормализуется цвет и тургор слизистой оболочки. Мы называем это время «периодом стихания послеоперационных явлений», с этого момента мы можем давать осторожные прогнозы относительно дальнейшего развития событий.
1-4 недели после операции…
Благодаря предыдущим фазам послеоперационного воспаления, организм «освободил» себя от антигенов и провёл «санацию» оперированной области, удалив из неё всё лишнее. Пора браться за восстановление разрушенного.
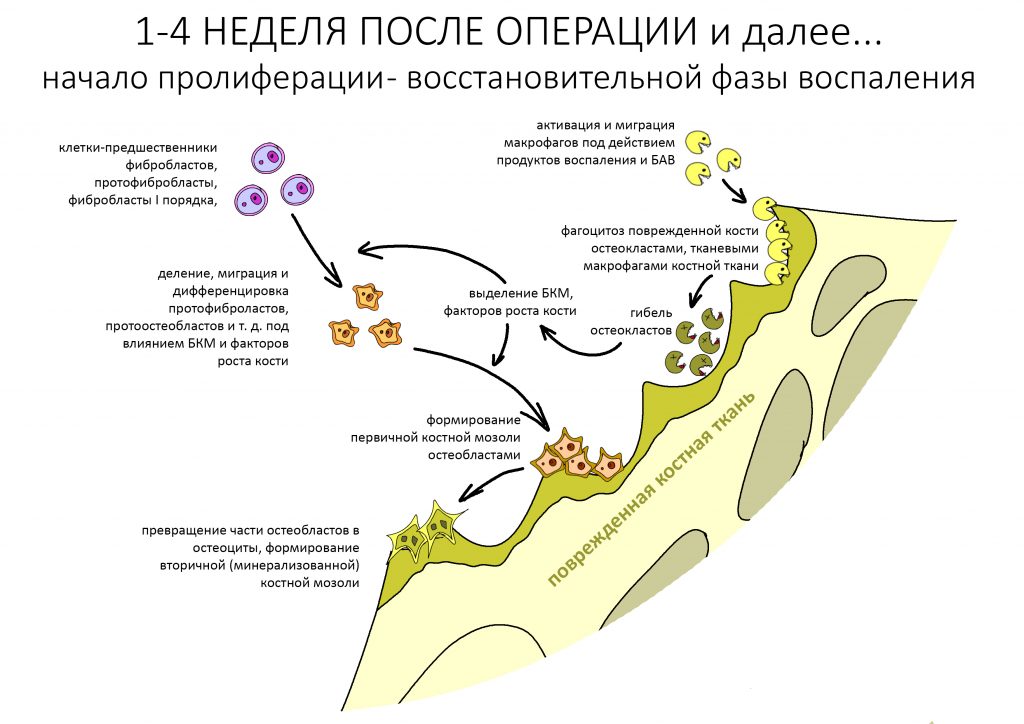
Во время альтеративной фазы образовался целый ряд биологически активных веществ (медиаторов и факторов роста), управляющих миграцией, делением и дифференцировкой клеток. Ключевыми из них являются т. н. «белки костного морфогенеза» (БКМ), более известные в англоязычной аббревиатуре BMP (Bone Morthogenetic Proteins). Их источником являются разрушенные тканевые макрофаги костной ткани, остеокласты. Чем больше остеокластов пришло в оперированную область, тем больше БКМ будет в области операции. Именно поэтому важным этапом любой методики наращивания костной ткани является стимуляция остеокластической активности — в основном, это делается с помощью аутокостной стружки, добавляемой в костнопластический материал.
Источником новых клеток костной ткани являются фибробласты I порядка (протофибробласты, протоостеобласты, незрелые фибробласты и т. д.). Они есть везде, поскольку являются чуть ли не самыми распространёнными клетками нашего организма, за исключением, возможно, клеток крови.
Медиаторы, образовавшиеся в области операции, активируют находящиеся поблизости незрелые фибробласты и стимулируют их миграцию в зону повреждения и деление.
Таким образом начинается последняя фаза постоперационного воспалительного процесса — пролиферация.
При отсутствии специфических для кости БКМ, упоминавшихся ранее, дифференцировка протофибробластов идёт по наименее энергозатратному пути — они развиваются до обычных зрелых фибробластов, основных клеток собственно соединительной ткани, затем часть из них превращается в фиброциты. Однако, наличие необходимого количества белков костного морфогенеза в области имплантации запускает дифференцировку протофибробластов в другом направлении.
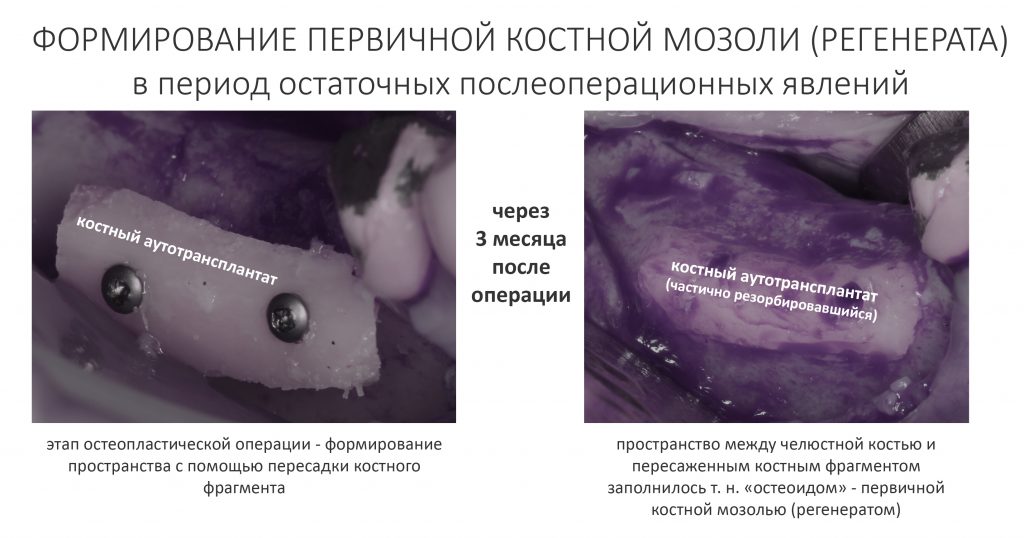
Так формируется первичная костная мозоль (первичный регенерат) — еще не кость в физическо-механическом смысле, но гистологически — уже не собственно соединительная ткань.
Пролиферативная фаза постоперационного воспалительного процесса является, по сути, началом регенерации. Мы называем это время «периодом остаточных послеоперационных явлений» — пациенты еще что-то чувствуют, но эти ощущения сложно назвать «симптомами». Как правило, в этот период нормализуются все физиологические и местные морфологические показатели, что позволяет снять ряд послеоперационных ограничений — человек может жить своей обычной жизнью, не обращая внимания на проведённую операцию.
В период остаточных послеоперационных явлений мы снимаем швы с послеоперационной и, наконец, можем дать более-менее внятные прогнозы по результату проведённого лечения. С уверенностью можно сказать, что самое опасный, с точки зрения развития осложнений, этап позади, в дальнейшем риски возникновения каких-то проблем минимальны. Теперь мы можем оставить пациента в покое и не гонять его на осмотры каждые несколько дней.
от 1 месяца и далее…
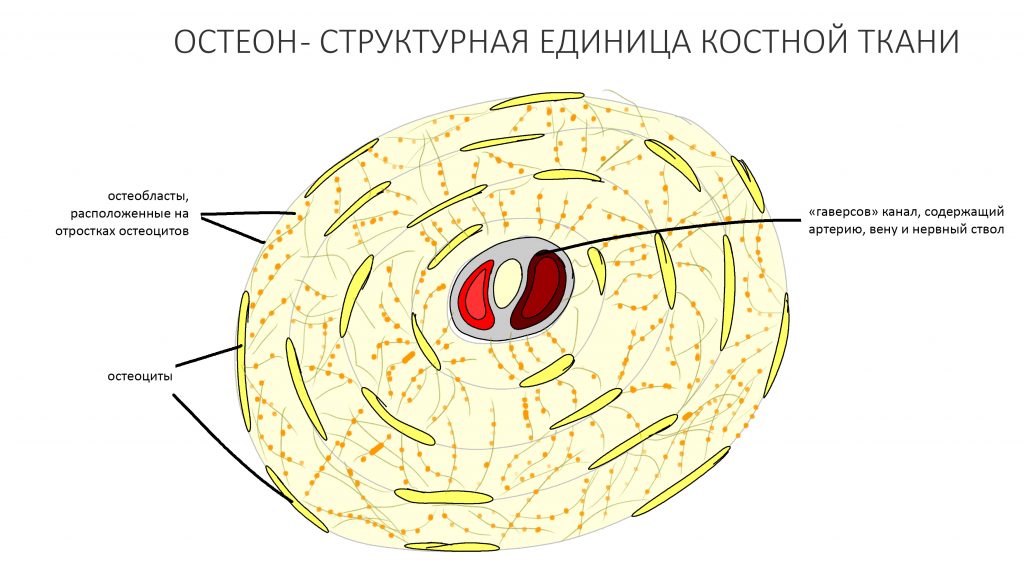
С момента заселения фибробластами/остеобластами сформированного во время остеопластики пространства начинается период окончательного формирования послеоперационного рубца (или регенерата). В это время часть остеобластов превращается в остеоциты, которые, в свою очередь, начинают продукцию минерального компонента межклеточного вещества.
Проще говоря, «кость» становится «костью» в привычном для нас понимании.
Остеоцит — это крупная клетка, имеющая множество отростков и в чём-то напоминающая нейрон. Остеоциты не способны к движению и делению. Постепенно обрастая минерализованным межклеточным веществом, остеоциты формируют структурную единицу костной ткани, т. н. «остеон».
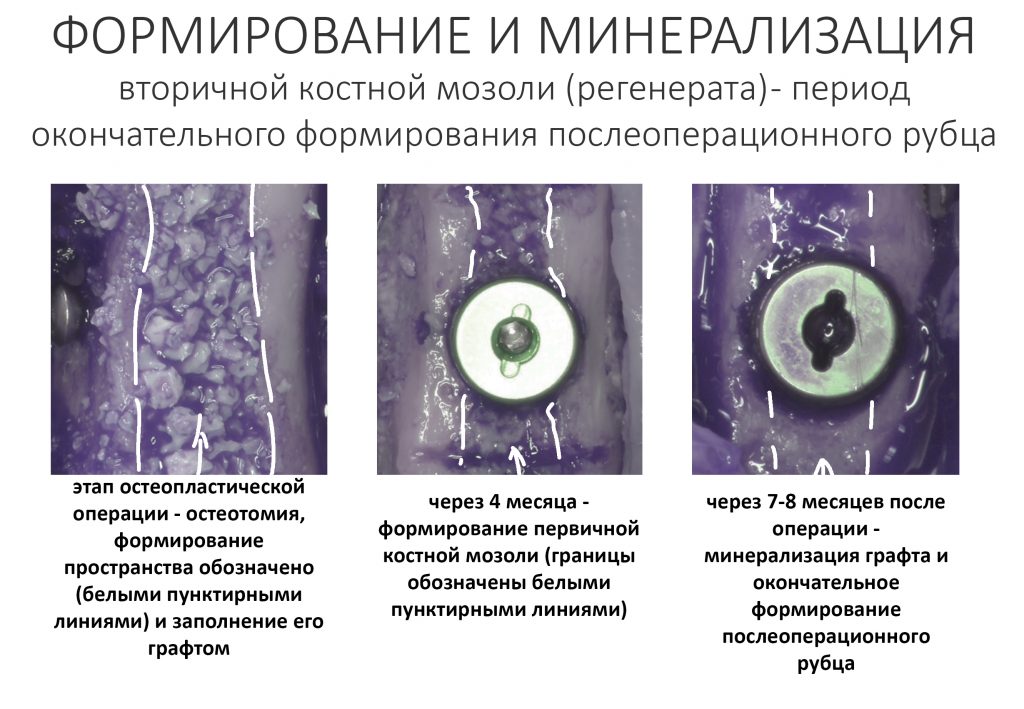
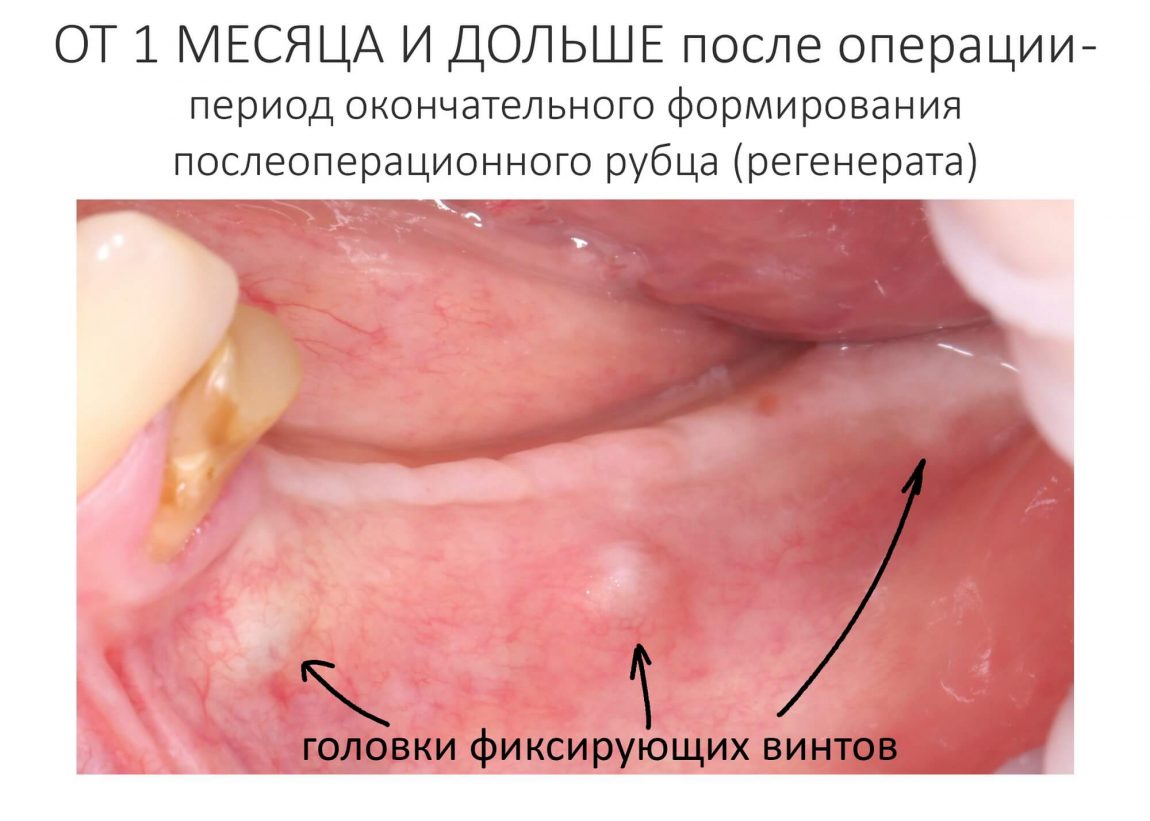
Минерализация регенерата, в зависимости от ряда факторов, занимает от двух до пяти месяцев и заканчивается формированием вторичной костной мозоли (или вторичного регенерата). В этот период какая-то внятная симптоматика отсутствует, пациентов вообще ничего не беспокоит. Изредка пациенты могут замечать просвечивающие через слизистую оболочку головки винтов или пинов, особенно при тонком биотипе десны — но это скорее норма, чем отклонение.
* * *
Что интересно, описанный выше посттравматический (послеоперационный) воспалительный процесс характерен для любого участка организма — то же самое происходит при переломе костей рук или ног, после операций остеосинтеза и т. д. Это естественный физиологический процесс. Что еще раз подтверждает озвученный ранее тезис о том, что во время остеопластической операции мы не наращиваем костную ткань, мы лишь создаём условия для того, чтобы запустить процесс её регенерации. А наращивает кость уже сам организм.
С другой стороны, кость ли это? С морфологической точки зрения, полученный регенерат сильно отличается от естественной костной ткани: у него иная гистологическая структура, васкуляризация, совершенно другие механические свойства. Мы должны всё это учитывать при последующем планировании и проведении дентальной имплантации. К сожалению, в моей практике хватает примеров, когда уверенно хороший результат остеопластики был безнадёжно утрачен во время или после установки имплантатов. Но проблем можно избежать, если отойти от распространённой оценки качества кости по её твердости, не упираться в крутящий момент и с умом относиться к самой операции имплантации.
Рекомендации и назначения в послеоперационном периоде
С представлением о патофизиологических процессах в оперированной области, нам не составит труда выработать и обосновать нужные пациенту рекомендации и назначения в послеоперационной области
Начнём с осмотров.
Послеоперационные осмотры.
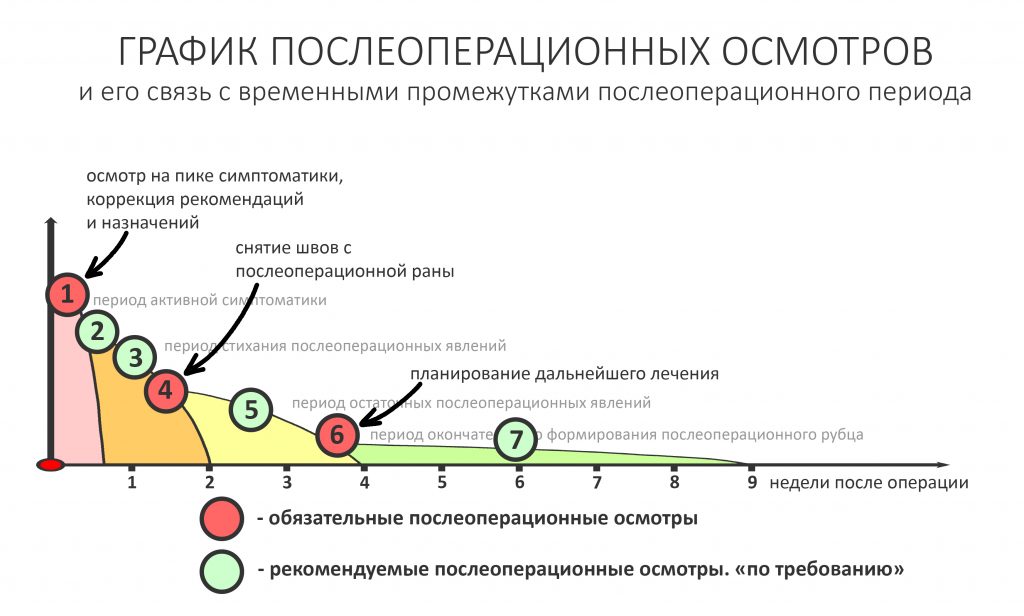
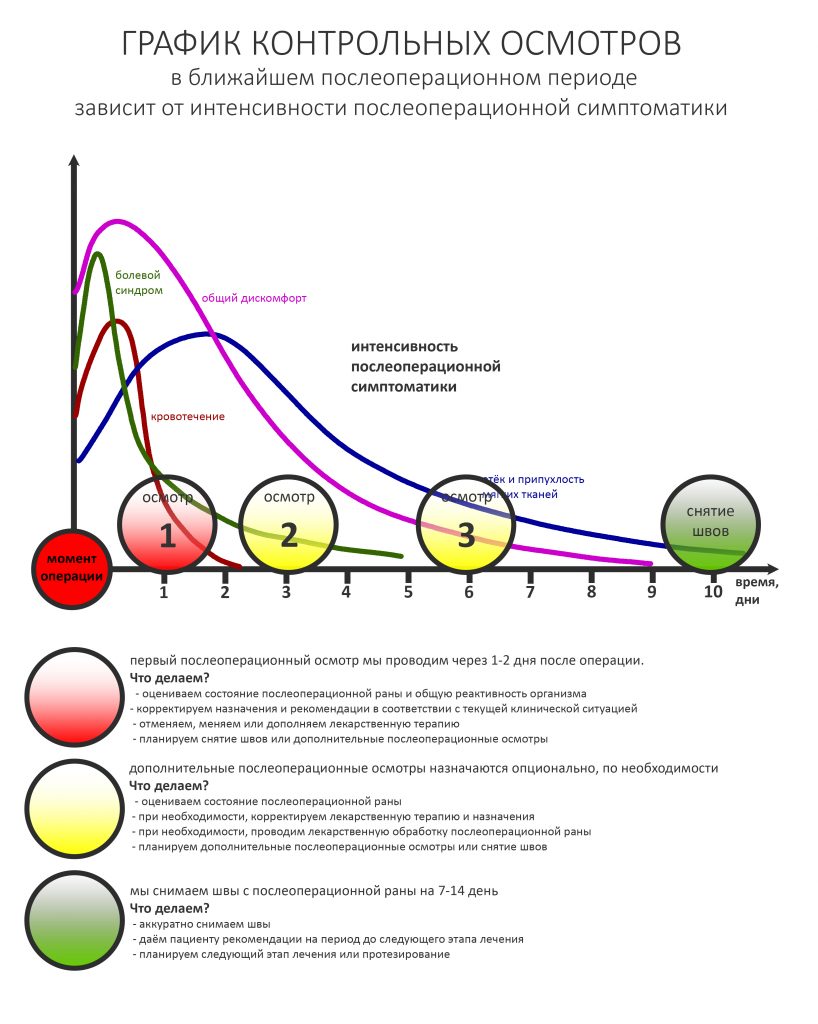
Ранее мы разложили постоперационную реабилитацию на несколько периодов с разным уровнем симптоматики.
В этом ключе совершенно логичным выглядит приглашение пациентов на осмотры в середине и моментах переходов одного периода в другой.
Допустим, мы с вами знаем, что послеоперационная симптоматика достигает своего пика через 36-48 часов после операции. Следовательно, осмотр, проведённый через два дня будет более нужным и показательным, чем, например, через день или неделей позже. В период окончательного формирования операционного рубца частоту осмотров можно сократить, а сами осмотры сочетать с консультацией по дальнейшему лечению. В целом, пациент посещает своего стоматолога от трех до шести раз после операции.
Послеоперационные осмотры — едва ли не самая важная часть всего лечебного процесса. Я напомню, что все возможные осложнения остеопластических операций происходят именно во время постоперационной реабилитации, а не во время оных. Зачастую сам пациент не в состоянии разобраться, являются ли послеоперационные явления вариантом нормы или признаком развивающихся осложнений, а потому ему необходимо наблюдение со стороны врача.
Категорически не приемлем вариант, когда после операции доктор заявляет: «Приходите через неделю, а лучше — через две, на снятие швов!». В таких случаях пациент остаётся без присмотра в самые критичные, с точки зрения рисков развития осложнений, периоды, а доктор теряет возможность вмешаться в ход лечения, если что-то пойдёт не так. Поэтому, как ранее указал мой приятель, доктор должен быть на связи в режиме 24/7, стоматологическая клиника должна работать и иметь возможность принять вас в любое время. Если эти правила не соблюдаются — я бы не рекомендовал планировать в таких клиниках и у таких докторов лечение сложнее простой реставрации кариозного зуба.
Вторым важным компонентом послеоперационных рекомендаций является фармакотерапия.
Лекарственные назначения
Назначая лекарства в постоперационном периоде мы руководствуемся следующими тезисами:
- Посттравматическое воспаление — это крайне важный для запуска регенерации процесс. Чрезмерное подавление воспаления приводит к тому, что регенерация не запускается вообще. С этой точки зрения намного, важнее следить за тем, чтобы интенсивность воспаления не покидало некоторых разумных рамок, а не стремиться победить воспалительную симптоматику любой ценой. Напомню, что даже отек играет свою роль в инициации регенерации и является приемлемой патофизиологической реакцией, а потому фанатичная борьба с ним ни к чему хорошему не приведёт.
- В постоперационном периоде антибактериальная терапия ставит целью профилактику возможных бактериальных осложнений, а не лечение инфекции, не говоря уже о лечении инфекции специфической. Это означает, что назначение антибиотиков должно быть максимально гибким как в плане сроков, так и дозировок. Совершенно излишне назначать их так, будто мы лечим сепсис — струйно внутривенно по килограмму в день.
Специально не пишу названия препаратов и схемы их назначения, дабы вы не начали лечить себя самостоятельно. Всё же, назначение лекарств, их дозировка, схема приёма и отмена — прерогатива вашего доктора, мнению которого вы должны доверять.
Фармакотерапия в послеоперационном периоде является такой же важной и ответственной частью нашей работы, как и всё остальное. Следовательно, она должна:
- проходить под наблюдением лечащего врача. Во время послеоперационных осмотров мы можем (и должны!) контролировать эффективность лекарственных назначений, при необходимости — менять сроки приёма, дозировки и сам препарат.
- быть доступной. Если назначенный препарат нельзя найти в ближайшей аптеке, если для его приобретения нужен какой-то специальный рецепт, то, скорее всего, вы не будете его принимать. Или замените его каким-нибудь фуфломицином по своему усмотрению, что, несомненно, отразится на результате лечения.
- быть удобной. Многие лекарственные препараты выпускаются в разных формах, от растворов и таблеток до пластырей и ректальных свечей. Если приём назначенного препарата связан с какими-то манипуляциями (смешать-развести-ввести), если он причиняет вам дискомфорт, либо просто вам неприятен — вы не будете его принимать.
- быть обоснованной. Это, пожалуй, самое главное. Мы всегда объясняем причины назначения не только конкретной группы препаратов, но и конкретного препарата, в частности. Например, для нас есть разница между ибупрофеном, кетопрофеном и декскетопрофеном, и мы обязаны вам её объяснить. Ваша задача — понять важность сделанных нами назначений. Если вы не понимаете причину назначения того же солкосерила или траумеля — это значит, что в них нет необходимости. И вы, скорее всего, не будете их принимать.
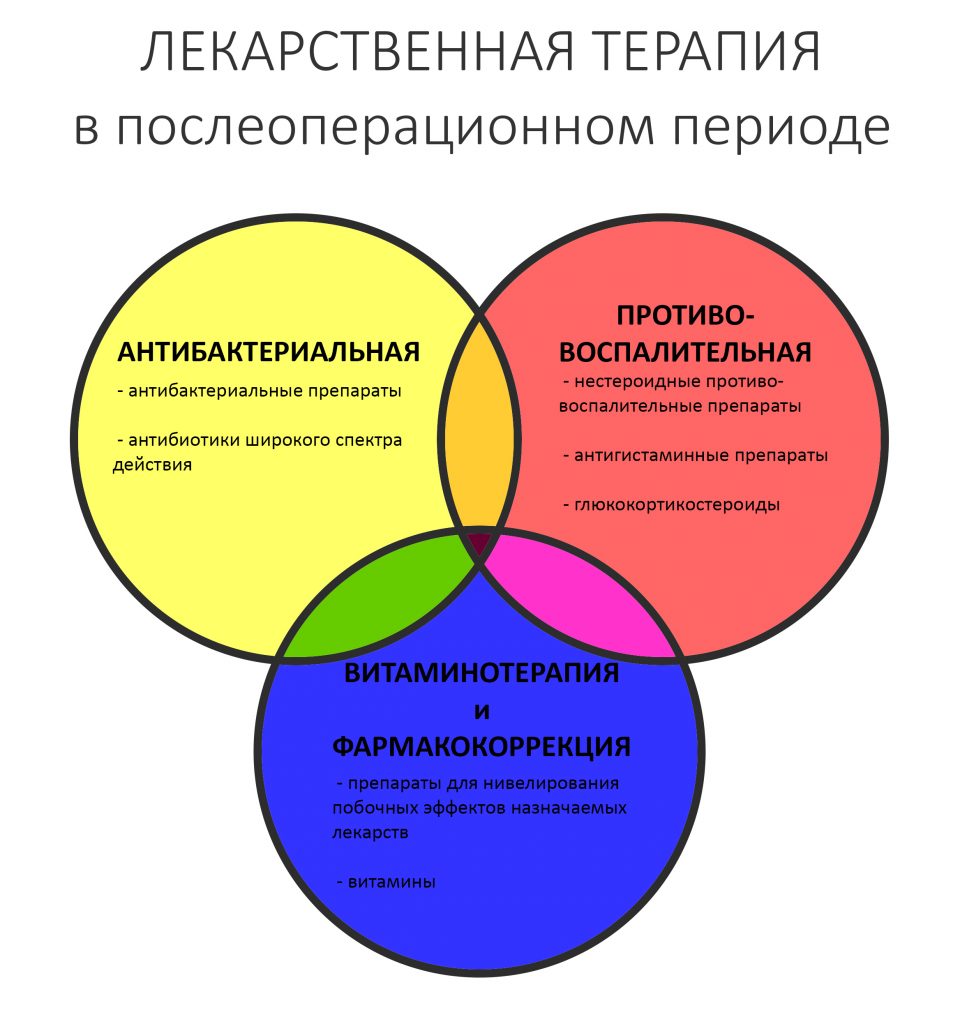
Составные части постоперационной лекарственной терапии.
Антибактериальная терапия. Необходима, поскольку во время хирургического вмешательства операционная рана неизбежно инфицируется микрофлорой полости рта. Последняя представлена значительным разнообразием как аэробных, так и условно анаэробных микроорганизмов, поэтому мы назначаем антибактериальные препараты широкого спектра действия, оставляя за собой возможность корректировки дозировок и сроков приёма, а также замены антибиотика, если на ранее назначенный будет какая-либо реакция, либо если он покажется нам неэффективным.
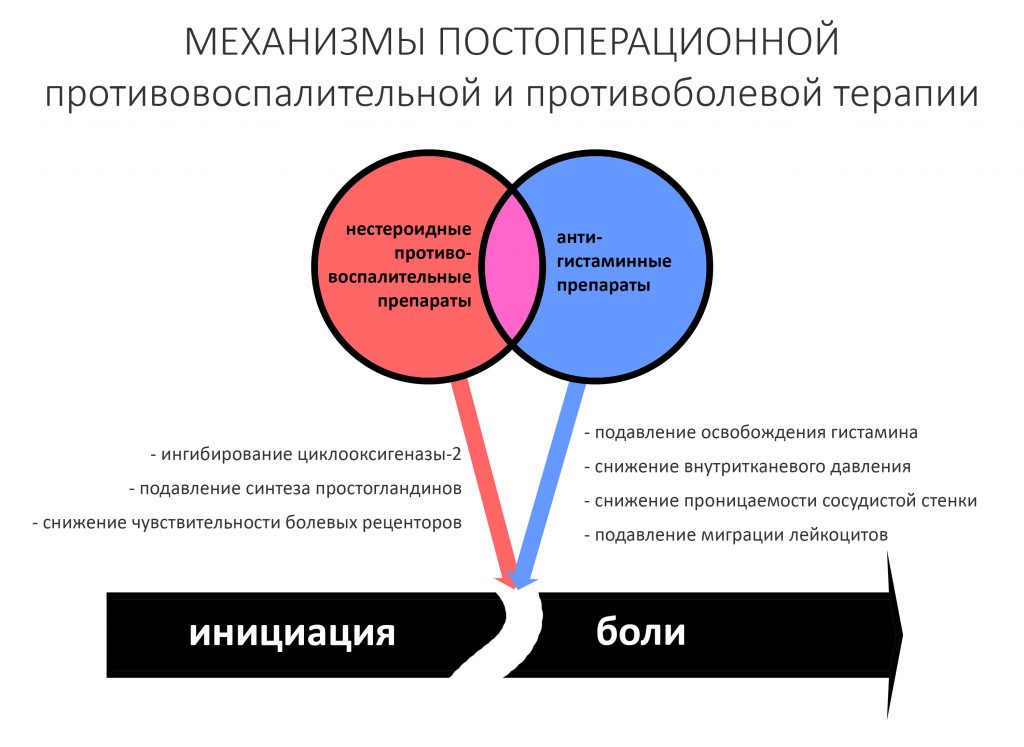
Противовоспалительная терапия. Её ключевой задачей является борьба с самым неприятным симптомом постоперационного воспаления, болью. Поэтому назначаемые противовоспалительные препараты нередко называют «обезболивающими».
Как правило, противовоспалительная терапия реализуется не одним, а несколькими лекарственными препаратами. Основными являются НПВС, нестероидные противовоспалительные средства, более-менее эффективно справляющиеся с болью, при этом имеющие хорошо изученные и не слишком опасные побочные эффекты. Нестероидные противовоспалительные препараты есть в каждой аптеке, отпускаются, в основном, без рецепта в широком спектре форм и дозировок.
Поскольку боль — это субъективный симптом, мы даём возможность пациенту самостоятельно регулировать приём обезболивающих препаратов в некоторых границах. Таким образом, мы обеспечиваем комфортный послеоперационный режим, в котором боль не является доминирующим поводом для беспокойства.
Вторым компонентом противовоспалительной терапии являются антигистаминные препараты. В отличие от вышеуказанных НПВС, они почти не влияют на болевые симптомы, но путём блокады освобождения гистамина, потенцируют противовоспалительное действие нестероидных противовоспалительных препаратов, в т. ч. их обезболивающий эффект.
Ну и, наконец, сразу после операции мы иногда даём пациенту кортикостероидные препараты, обладающие мощным противовоспалительным действием. Их приём помогает пережить самую неприятную часть постоперационной периода, первые сутки после операции. Однако, кортикостероиды обладают значительным количеством неприятных побочных эффектов, а потому мы не назначаем их дольше, чем на 1 день (далее потребность в них отпадает сама по себе).
ВАЖНАЯ РЕМАРКА. Ранее я написал о том, воспалительный процесс играет важную роль в инициации регенерации. Большинство медиаторов, управляющих миграцией, делением и дифференцировкой «строительных» клеток продуцируются в альтеративную фазу воспаления, т. е. в период манифестной симптоматики. Фанатичное стремление подавить воспалительную симптоматику любой ценой (килограммами НПВС и литрами кортикостероидов), равно как и длительный приём противовоспалительных препаратов могут привести к потере результата остеопластической операции из-за проблем с регенерацией.
Дополнительно назначаемые лекарственные препараты. Предназначены для коррекции состояния пациента или нейтрализации побочных эффектов, вызванных приёмом антибактериальных и/или противовоспалительных препаратов. К ним можно отнести антацидные лекарства, пробиотики, витамины, ангио- или гепатопротекторы и т. д. Как правило, их приём сам по себе не связан с проведённой хирургической операцией, а потому они назначаются участковым терапевтом, семейным доктором или врачом-специалистом соответствующего профиля.
Виды лекарственных препаратов, дозировки и сроки приёма индивидуальны для каждого из наших пациентов. Подбирая для вас фармакотерапию, мы учитываем множество факторов, от анамнеза и состояния здоровья, до тяжести и продолжительности хирургической операции. Иными словами, назначенные вам препараты, схемы приёма и дозировки вряд ли подойдут вашему коллеге/родственнику/знакомому даже, если ему сделали «точь-в-точь такую же операцию». Любое стороннее вмешательство в постоперационную лекарственную терапию должно быть обязательно согласовано с лечащим врачом. И уж точно не стоит самостоятельно менять/назначать/отменять назначенные лекарства даже в случае, если вы не видите в них особой необходимости.
Наконец, последним компонентом рекомендаций является послеоперационный режим.
Послеоперационный режим
Проще говоря, это свод правил и предписаний, направленных на снижение рисков возникновения осложнений в послеоперационном периоде. Для удобства наших пациентов, мы сделали специальные памятки и подробно описали их на нашем сайте. И прежде, чем мы рассмотрим их в контексте статьи, я считаю нужным добавить несколько важных оговорок:
- несоблюдение ограничений далеко не всегда приводит к осложнениям. Если вы случайно чихнули или убегали от злющей собаки — это не значит, что результат операции развалится. Оцените свои ощущения, объективные симптомы, при необходимости свяжитесь со своим доктором.
- что не запрещено, то разрешено. Рекомендуемые ограничения касаются только тех ситуаций, которые логично и обосновано могут привести к ухудшению самочувствия или осложнениям. Конечно, мы не можем предвидеть всех аспектов вашей жизни, но это и не нужно — просто придерживайтесь простых и понятных правил.
- чем быстрее вы вернётесь к нормальной жизни — тем лучше для всех. Не нужно загонять перенёсший серьезную нагрузку организм в еще больший стресс. Гуляйте, общайтесь, занимайтесь любимыми делами, но с учётом обозначенных нами ограничений.
- спрашивайте, переспрашивайте, консультируйтесь и будьте на связи с вашим доктором в течение всего послеоперационного периода. В конце концов, мы беспокоимся не меньше вашего, не спим по ночам и также переживаем за результат.
В целом, правила и ограничения в послеоперационном периоде — это не плод наших фантазий и не придуманные кем-то «стандарты» лечения. Они являются логичным предложением улучшить ваше самочувствие и профилактикой возможных осложнений с учётом того, что мы знаем о процессах, происходящих с организмом после операции.
Пить негорячие напитки или воду можно сразу после операции. А вот принимать пищу — только тогда, когда прекратит действие анестезия. (через 2-3 часа).
Это связано с тем, что вы можете повредить слизистую едой и даже не почувствовать этого, пока действует анестезия. У нас в практике были ситуации, когда пациент путал с едой собственную губу и в результате серьёзно себя травмировал.
В течение первых суток после хирургического вмешательства нужно прикладывать лёд к области операции.
Усиление кровотока и расширение сосудов (гиперемия) приводят к быстрому нарастанию припухлости и дарят массу неприятных ощущений. Холод (гипотермия) помогает сгладить эти явления путём замедления патофизиологических процессов, но, к сожалению, не устранить их полностью. Необходимость в гипотермии отпадает на вторые сутки, когда период манифестной симптоматики достигает своего пика.
На 3-4 дня лучше исключить из рациона твердую, горячую, острую и грубую пищу.
Это необходимо для того, чтобы избежать дополнительной травмы и без того воспалённой области операции. Чипсы, орехи, сухари и т. п., могут прорезать отёчную слизистую оболочку, разорвать швы и привести к ухудшению состояния послеоперационной раны.
В нашей практике была ситуация, когда причиной потери результата остеопластической операции стала кожура от семечки, попавшая под десну через едва затянувшуюся рану. Поэтому любые продукты, потенциально способные травмировать слизистую оболочку, должны быть исключены из рациона.
Конечно, это не значит, что вообще нужно перестать есть. Организму необходимы силы и энергия для восстановления, он получает её только с пищей. Питание в послеоперационном периоде должно быть калорийным, даже если вы обычно сидите на диетах, но при этом легкодоступным, минимально задерживающимся в полости рта.
На 3-4 дня следует исключить чрезмерные физические нагрузки, занятия спортом, а также отказаться от посещения бани, сауны или приёма горячей ванны.
Просто потому, что нагрев организма или физическая активность приводят к усилению кровотока, в т. ч. в оперированной области. На фоне остальных патофизиологических реакций, это приводит к усилению симптоматики, может спровоцировать кровотечение, увеличение отёка и расхождение краёв послеоперационной раны со всеми вытекающими.
Ключевые слово этого правила — «чрезмерные». Если для вас физическая активность — это норма, если каждый день в течение последних десяти лет вы пробегаете по десять километров — не нужно бежать двадцать или более. Не нужно давать организму нагрузки, к которым он не привык. И уж точно, что послеоперационный период — не время для олимпийских рекордов.
В течение всего послеоперационного периода поддерживайте хорошую гигиену полости рта.
Зубы можно чистить на противоположной от операции стороне, для чистки лучше использовать мягкую зубную щетку и минимальное количество зубной пасты. Какая это будет зубная паста и какая щётка — большого значения не имеет, гораздо важнее чистить зубы правильно и регулярно.
На этот же период лучше отказаться от использования ирригаторов, поскольку при их использовании можно легко повредить слизистую оболочку в области операции.
После чистки зубов или приёма пищи нужно споласкивать рот раствором антисептика. В качестве антисептика можно использовать любой ополаскиватель для полости рта — они поприятнее на вкус, чем всем известный «Мирамистин», не окрашивают имеющийся зубной налёт в красивый коричневый цвет, дезодорируют полость рта и, что самое главное, обладают совершенно теми же антисептическими свойствами, поскольку содержат, в основном, то же действующее вещество, хлоргексидин.
Нельзя обрабатывать область операции или кожу над ней мазями, кремами и т. д.
Во-первых, это бесполезно — область постоперационного воспаления находится настолько глубоко от кожи, что никакие наносимые на кожу лекарственные средства до неё не доберутся.
Во-вторых, это вредно — некоторые лекарственные кремы и мази повышают проницаемость кожи и слизистых, что делают их уязвимыми от повреждения извне.
Польза от так называемой «йодной сетки» крайне сомнительна, а от бодяги или кремов на её основе (иногда рекомендуют) могут возникнуть серьёзные проблемы.
Максимум, что можно использовать местно — это тональный крем для маскировки гематомы. И всё на этом.
Не нужно пытаться лечить себя самостоятельно — распускать швы, ковыряться в послеоперационной ране, давить на её края, протыкать гематомы и т. д.
Почему? Потому что таким образом вы, скорее всего, навредите себе и своими же руками испортите результат операции. Уверен, что вы обратили внимание на то, что все рекомендации так или иначе связаны с происходящими в ране патофизиологическими реакциями. Чтобы советовать вам что-то, мы должны тщательно их изучить, проанализировать и оценить возможные последствия. Уверен, что ни один пациент никогда ничего подобного не делает перед тем, как начинает самостоятельно себя лечить.
Если вам невтерпеж испытать новый физиотерапевтический приборчик с Алиэкспресса — обязательно проконсультируйтесь с лечащим врачом.
Скачать памятку или еще раз прочитать про рекомендации и назначения можно здесь, на нашем сайте. И если вы не пациент нашей клиники — попросите вашего стоматолога её скорректировать с учётом особенностей вашего клинического случая.
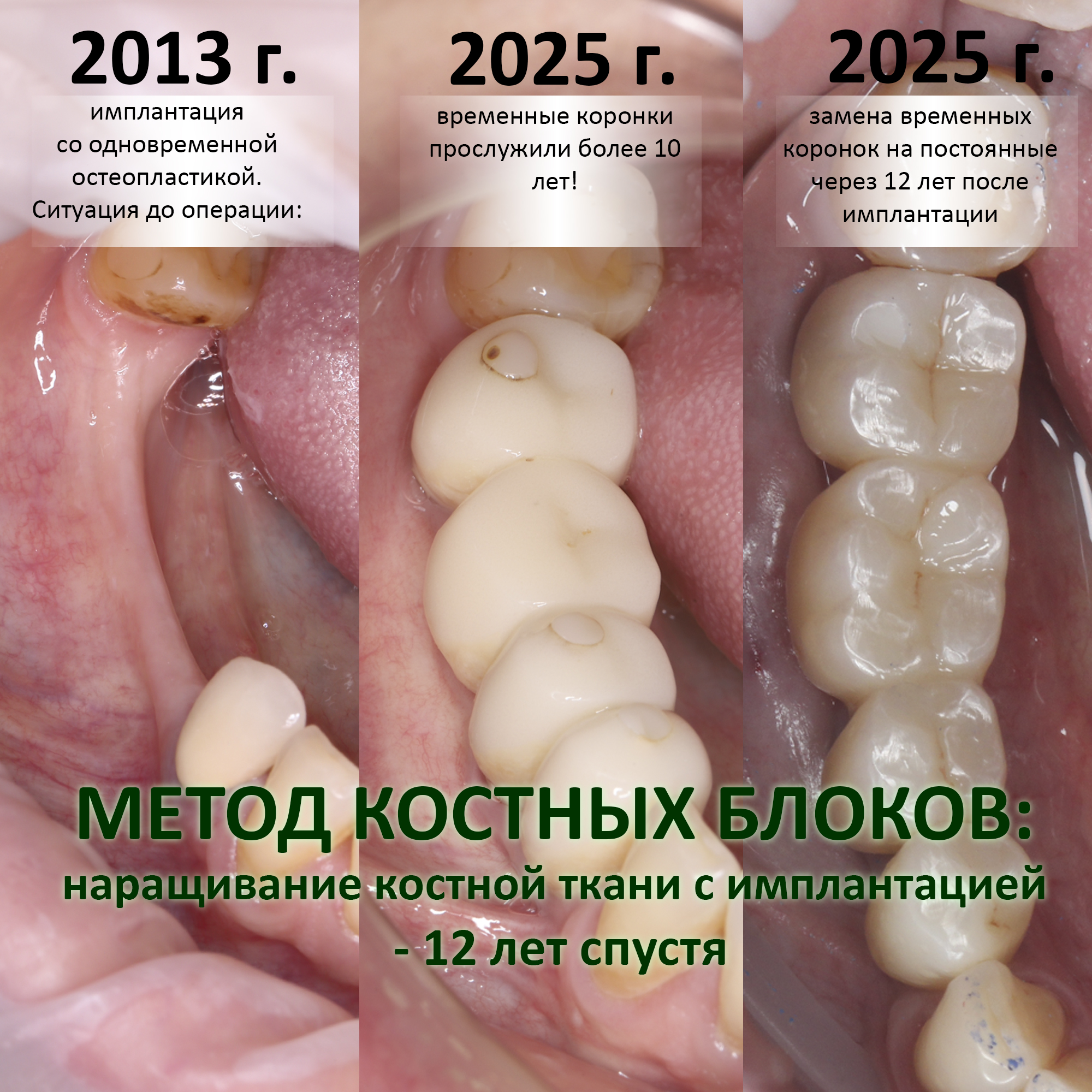
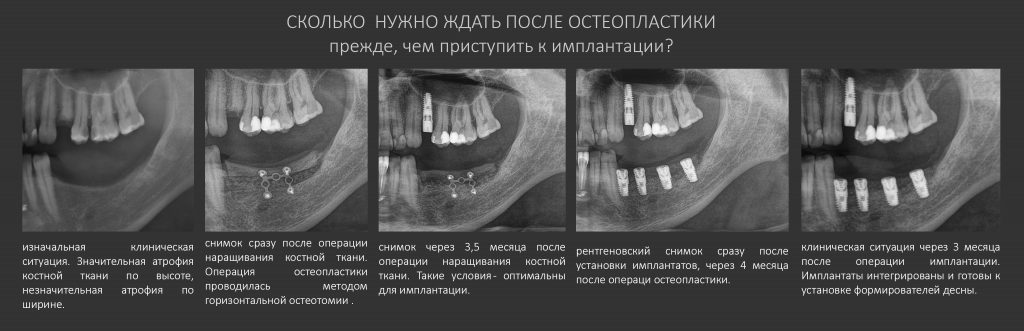
Через какое время после наращивания костной ткани можно проводить имплантацию?
По этому поводу на нашем сайте есть большая и очень подробная статья, ознакомиться с ней можно здесь>>
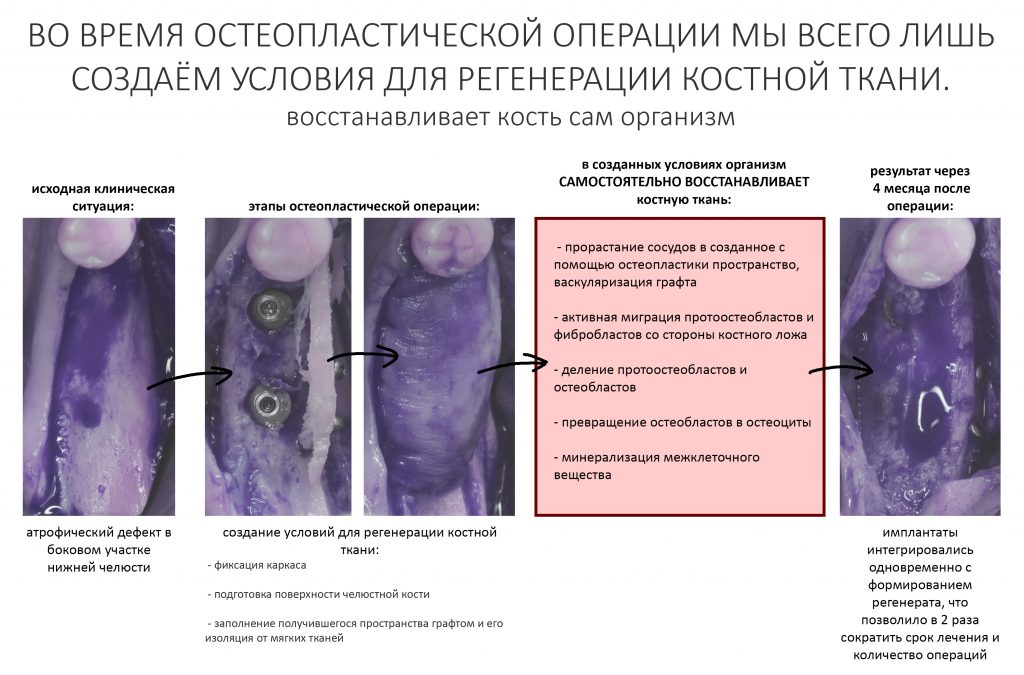
Период окончательного формирования послеоперационного рубца, является, по сути, периодом регенерации (восстановления) костной ткани и всех её морфологических и физиологических параметров. В это время в области операции происходит следующее:
- прорастание сосудов в созданное с помощью остеопластики пространство, васкуляризация графта
- активная миграция протоостеобластов и фибробластов со стороны костного ложа
- деление протоостеобластов и остеобластов
- превращение остеобластов в остеоциты
- минерализация межклеточного вещества
Так появляется то, что мы, собственно, называем костью. Но это только на первый взгляд:
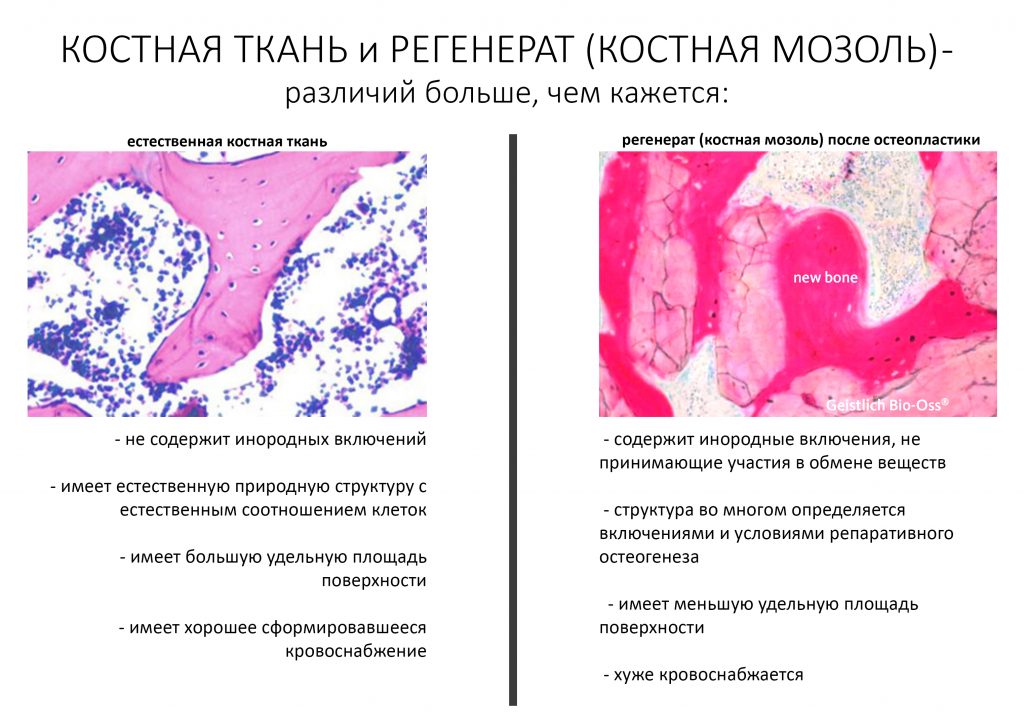
То, что у нас получается в результате остеопластики, по своей микроструктуре мало похожа на нормальную костную ткань. Скорее, это костный рубец (костная мозоль) имеющий иной набор клеток, иную структуру межклеточного вещества, иное кровоснабжение и, конечно же, существенно отличающийся от естественной кости своими физико-механическими свойствами. А потому дальнейшая установка имплантатов в этот участок альвеолярного гребня должна быть максимально щадящей и осторожной — никаких ненормальных крутящих моментов, никакой нагрузки до интеграции имплантатов, минимальная сепарация надкостницы.
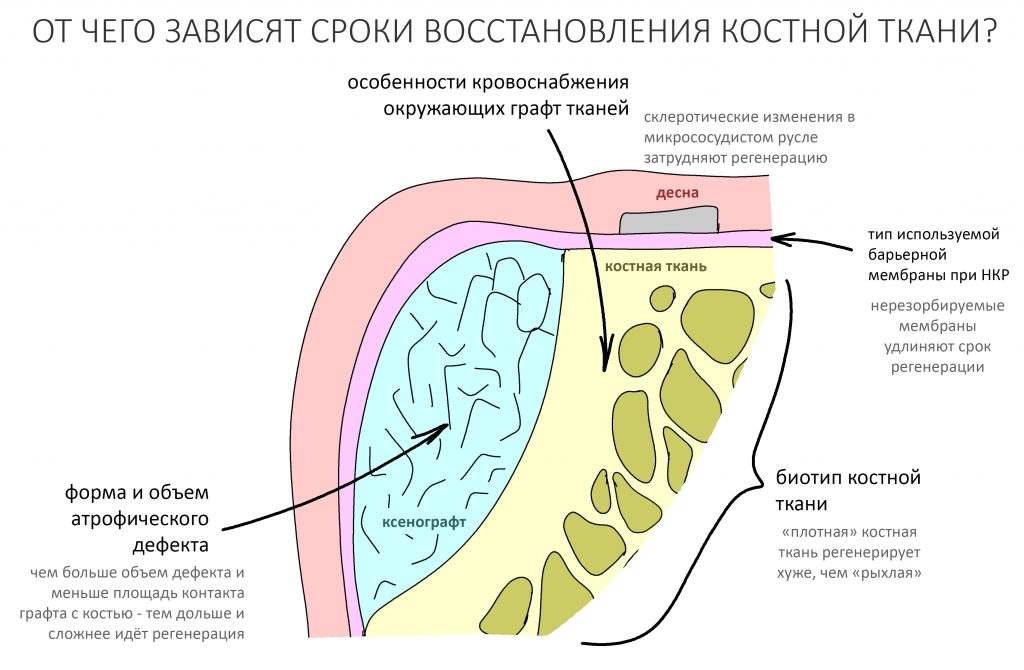
Процесс формирования «новой костной ткани» занимает некоторое время и зависит от целого ряда факторов, ключевыми из которых являются:
- удельное количество остеобластов, способных попасть в графт. Проще говоря, биотип костной ткани в оперируемом участке
- форма костного дефекта и объем восстанавливаемой кости.
- ранее перенесённые операции в этом участке, последствия хронического воспаления, очаги остеосклероза и т. д.
В целом, период формирования окончательного рубца занимает от 2 до 4 месяцев в нормальных условиях и до 6 месяцев в осложнённых случаях. К последним можно отнести операции повторной остеопластики, неблагоприятный биотип костной ткани, значительный объем восстанавливаемого дефекта, возрастные изменения структуры костной ткани и т. д.
Ждать дольше не имеет смысла — если вторичный регенерат (вторичная минерализованная костная мозоль) не сформировалась за 3-4 месяца, то она не сформируется и за год.
Оценка результатов
Вопреки распространенному мнению, с помощью рентгеновских снимков невозможно дать объективную оценку результату остеопластической операции. Изучая данные компьютерной томографии или ортопантомографии, мы получаем информацию о распределении графта и рентгенологической плотности регенерата, что позволяет лишь предполагать, но не утверждать. В нашей практике есть масса примеров, когда рентгенологическая картина никак не отражала реальной ситуации, но это выяснялось лишь во время операции имплантации.
В условиях обычной стоматологической клиники нет возможности оценить структуру, механические и биологические свойства получившейся новообразованной «костной ткани» до повторного входа, т. е. до следующей хирургической операции, установки имплантатов. А потому нужно быть всегда готовым к тому, что во время имплантации что-то может пойти не так. Да и сама операция имплантации может неожиданно и плавно превратиться в повторную остеопластику.
Увы, но это хирургия. Как бы мы ни пытались автоматизировать процесс лечения, — все эти цифровые протоколы, 3D-моделирование, шаблоны и прочее, — в нём всегда останется пресловутый человеческий фактор, а вместе с ним масса неизвестных переменных.
Заключение
Первая часть статьи «Наращивание костной ткани — что нужно знать об этом пациентам?» вышла аж в 2018 году. На сегодняшний день, это, пожалуй, самая большая и информативная публикация на нашем сайте, информации в которой хватит на небольшую книжку. Конечно, это идёт в разрез с существующими трендами — вместо того, чтобы радовать вас видосиками, ежедневными сторизами и красивыми картинками в инстаграме, мы тратим массу времени и сил на редкие статьи, по старинке составляя план публикации, подбирая и создавая иллюстрации, глубоко изучая тему и т. д. Мы нередко встречаем непонимание со стороны своих коллег и даже критику — мол, сейчас люди не способны воспринимать тексты объёмом больше 2 200 знаков, контент скучный, ваши «талмуды» никому не интересны. Нас регулярно упрекают в «недоразвитии» наших страниц в социальных сетях и том, что мы ими совершенно не занимаемся, а вместо этого сидим и пишем то, что никто никогда не прочитает.
А мы пишем… пишем подобные статьи для того, чтобы вам, дорогие друзья, было проще ориентироваться в огромном мире стоматологии и разнообразии предлагаемых вам методов лечения. Пишем для того, чтобы вы представляли, как это самое лечение происходит и от чего зависит его результат. Мы пишем для того, чтобы вы чувствовали свою причастность, свою долю ответственности и свою роль в исходе хирургических операций, чтобы вы были субъектом, а не объектом лечения.
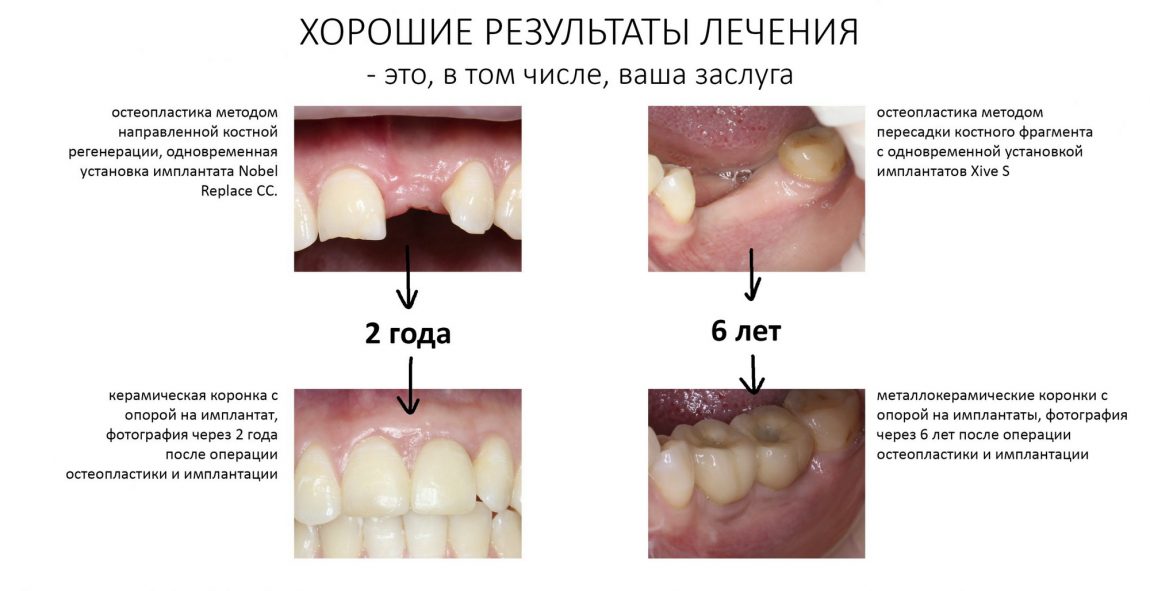
Да, в успешных результатах остеопластических операций есть немаленькие заслуги наших пациентов — они читают, вникают, задают правильные вопросы, затем решаются на операцию и очень ответственно относятся к последующему лечению, потому что ПОНИМАЮТ, что им делали, что происходит в их организме и почему вообще интегрируются имплантаты и растёт костная ткань. А помогают им в этом наш сайт и наши публикации.
Я очень надеюсь, что и для вас они будут полезными.
Спасибо, что дочитали до конца.
С уважением, Станислав Васильев, хирург-имплантолог.