Это продолжение статьи, посвященной остеопластике («наращиванию костной ткани»), проводимой одновременно с имплантацией. Начало статьи — здесь, рекомендую ознакомиться.
Уважаемые друзья, прежде, чем мы с вами приступим к обсуждению важной темы, а именно — сочетанию имплантации и наращивания костной ткани в одной операции, я бы хотел сделать пару объявлений.
Во-первых, на моем сайте и в блоге появился новых хэштег #Ankylos. Что-то мало я пишу про эти замечательные импланты. Буду писать больше. Прошу любить и жаловать.
OneDrive.OneHole — семинар по немедленной имплантации. Всего осталось три семинара. Их расписание доступно на странице «Для врачей«.
«Самая частая операция» — еще один семинар, посвященный удалению зубов, который я хотел бы анонсировать. Мы проведем его совместно с Ассоциацией Молодых Стоматологов 18 сентября.
Ну и, уже знакомые вам XiVEDAY и RegenerationDay, которые нельзя пропустить ни одному имплантологу, особенно начинающему.
Врачам, ассистентам и специалистам из других немедицинских отраслей я рекомендую периодически заглядывать на страницу «Люди, которых я ищу«. Там периодически появляются вакансии и различные предложения о сотрудничестве. Если вам нужна работа (или подработка) — пишите или звоните.
* * *
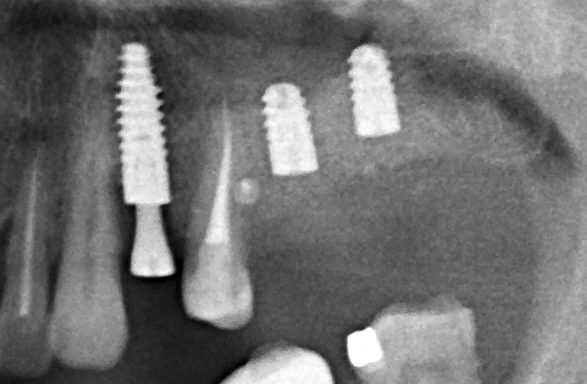
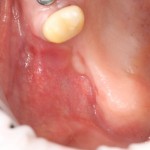
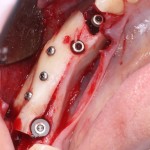
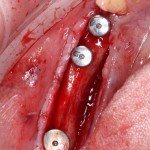
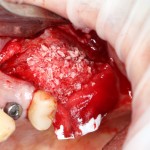
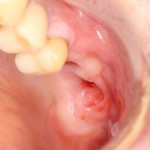
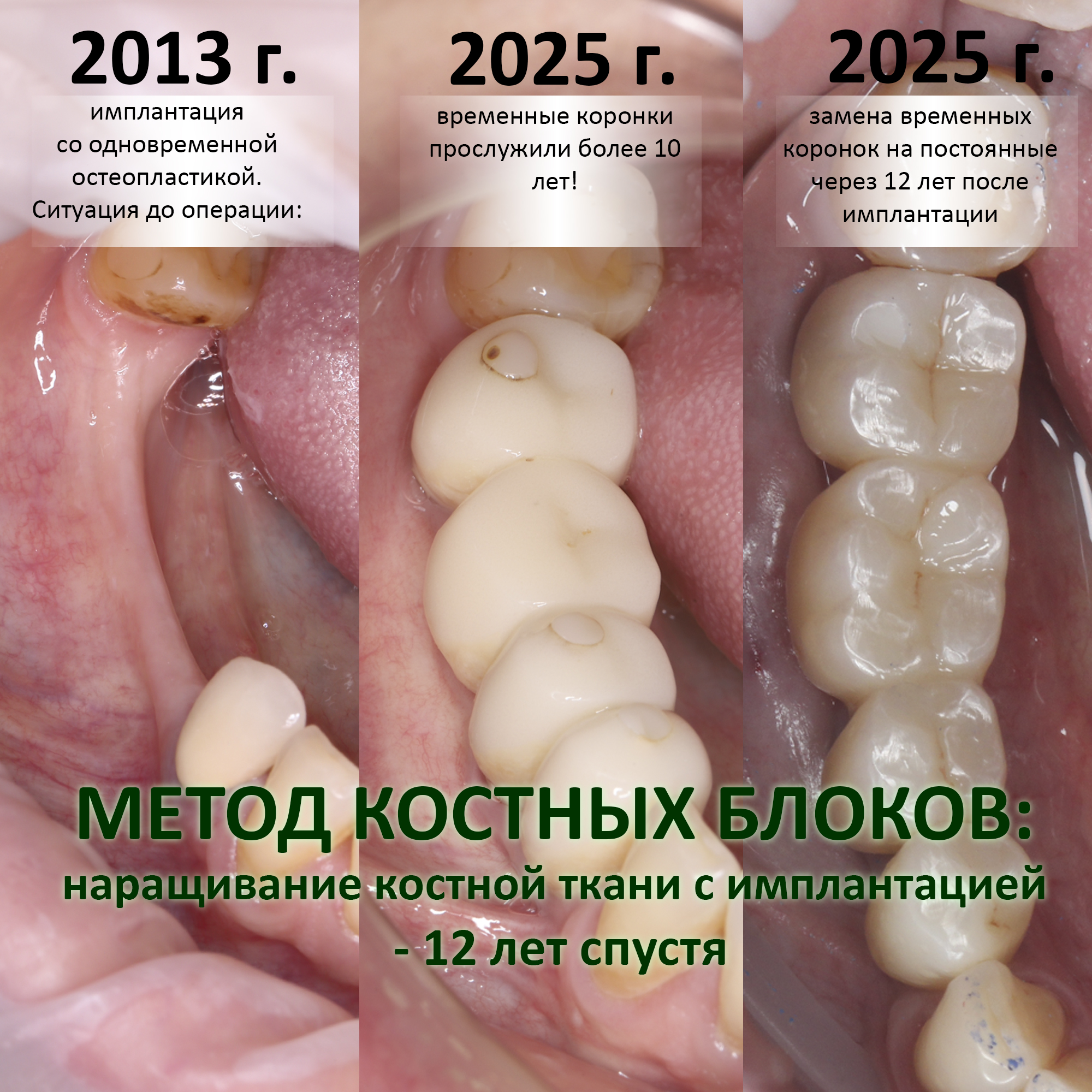
В прошлый раз мы с вами говорили о сочетании имплантации и остеопластики методом аутотрансплантации крупных костных фрагментов. Сегодня мы продолжим тему и поговорим о сочетании имплантации и остеопластики методом направленной костной регенераци (НКР), что встречается гораздо более часто и, на первый взгляд, выглядит более естественно. Вот ситуация до операции:
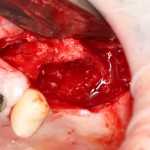
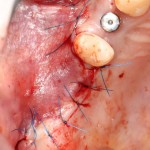
во время операции (плюс снимок по завершении):
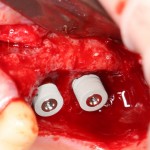
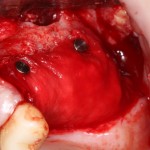
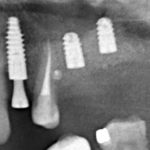
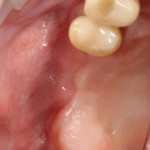
вот через два года после:
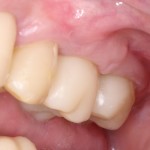
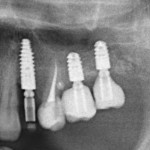
Очень просто. Чтобы это понять, необходимо ответить на несколько вопросов, как клинических, так и технических:
- Хватает ли объема костной ткани для позиционирования имплантов нужного размера в нужное положение? (имплантологическое правило #2)
- Импланты какого типа удобнее использовать в данном клиническом случае?
- Обеспечивает ли имеющийся объем и тип слизистой оболочки герметичность послеоперационной раны?
- Какой метод остеопластики наиболее подходит для данного клинического случая? И почему?
- Будут ли в ходе операции использоваться биоматериалы? Если да, то какие и в каком объеме?
Честно ответив на эти вопросы, мы с вами получим возможность не только правильно спланировать хирургическое вмешательство, но и спрогнозировать его результат.
Попробуем это сделать. Ниже я приведу ответы на вопросы и ход моих рассуждений при планировании и проведении данной операции.
Хватает ли объема костной ткани для позиционирования имплантов нужного размера в нужное положение?
Проще говоря, речь идет о соблюдении имплантологического правила #2:
— размер и положение импланта в челюстной кости должен соответствовать размеру и положению естественного зуба.
Если это правило по каким-то причинам не выполняется, то теряется весь смысл совмещенной имплантации и остеопластики. Ведь, если мы говорим о цели имплантологического лечения, то она выглядит несколько иначе, чем «просто воткнуть имлантат так, чтобы он держался». Я даже больше скажу — импланты можно поставить в 146% случаев даже в условиях выраженной атрофии кости: можно просто взять имплантат поменьше и потоньше, поставить его немного кривовато и т. д. Можно ли потом такие успешно и качественно протезировать? Вряд ли.
И вот, чтобы ответ на последний вопрос был утвердительным, нам необходимо еще до операции точно знать, достаточным ли будет объем костной ткани для правильного позиционирования импланта. Это мы определяем по общим правилам позиционирования имплантов, а именно:
— фронтальная группа зубов (резцы и клыки): ось импланта выходит на небную поверхность предполагаемой коронки или, в крайнем случае, на режущий край.
— премоляры и моляры (малые и большие коренные зубы) — геометрический центр дефекта зубного ряда, центр коронки.
Существует небольшое количество исключений из имплантологического правила #2, все они связаны с особенностями планируемой протетической конструкции. В частности, схемы протезирования All-On-4 или All-On-6 могут требовать иного подбора и позиционирования имплантов.
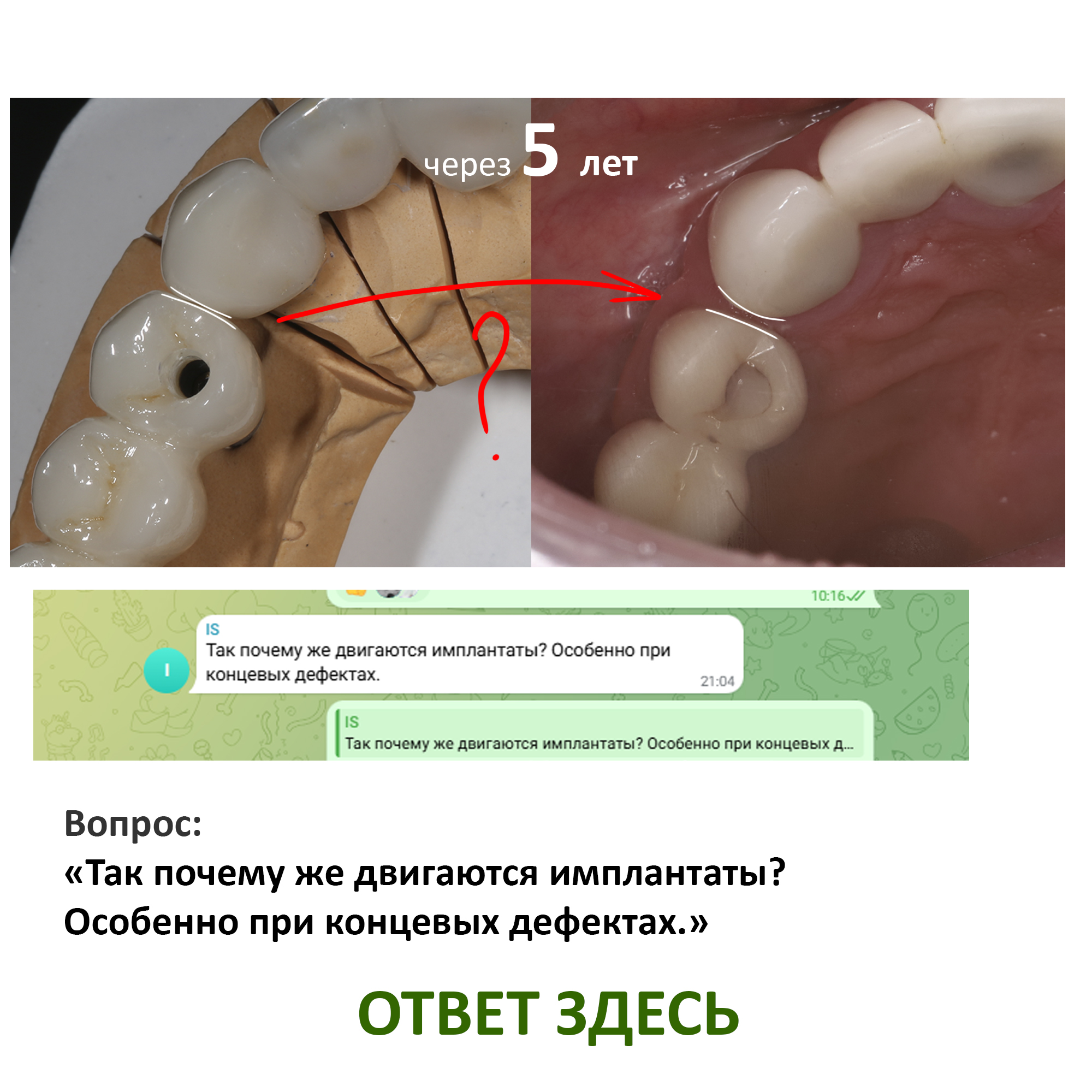
Очень важная деталь. Первичная стабилизация, которую долгое время называли необходимым условием дальнейшей остеоинтеграции, не является обязательной. Если речь идет о правильном позиционировании имплантов, то про нее можно вообще забыть. Пусть установленный имплантат еле держится в костной ткани, но стоит в правильном положении, чем наоборот.
Можно пожертвовать первичной стабильностью в угоду правильного положения. И ни в коем случае нельзя пытаться добиваться первичной стабильности в ущерб правильному положению. Иначе это приводит вот к таким проблемам:
А история тут была такая: доктор изначально планировал немедленную имплантацию с немедленной нагрузкой, но вдруг стабильности импланта оказалось недостаточно — и он решил закрутить его поглубже. Результат…. собственно, вы видите результат.
Еще одна важная ремарка, касающаяся достижения первичной стабильности импланта. Использование биоматериалов никак ее не улучшает. Другими словами, если вы поставили имплантат, но он, на ваш взгляд, «держится плохо», бесполезно пытаться прижать его графтом или чем-то там еще. Будет только хуже. Поэтому, не используйте биоматериалы с целью улучшить первичную стабильность импланта. У них есть другое предназначение (см. RegenerationDay).
Единственное, что влияет на первичную стабильность имплантов — это их макродизайн или, если хотите, внешний вид (см. XiVEDAY). Поэтому, работая в изначально сложных участках и небольших объемах костной ткани, подбору имплантов нужно уделить особое внимание.
Какие импланты удобнее использовать в данном клиническом случае?
В рассматриваемом сегодня клиническом случае мой выбор имплантов объяснить просто. Я выбрал Ankylos Dentsply Implants по следующим причинам:
- Хотя концепция имплантов Ankylos делает первичную стабильность необязательной, все же, она достижима сочетанием хирургического протокола и макродизайна имплантов. В переводе с заумного языка это значит, что при правильной подготовке лунки имплантат способен удержаться даже четвертью своей длины. Впрочем, это характерно для всех имплантов Friadent.
- Ankylos — это субкрестальные импланты, которые можно полностью «утопить» в костную ткань. В нашем клиническом случае я предполагаю погрузить их в подготовленный графт на 1-3 мм. А это очень удобно.
- Протетическая концепция Ankylos предполагает использование единой платформы со сложным типом соединения для любых супраструктур. Это облегчает работу хирурга на этапе формирование десны и ортопеда на этапе протезирования.
Безусловно, в этой клинической ситуации можно было бы использовать любую имплантационную систему — результат лечения был бы таким же. Но, в данном контексте я стараюсь сделать акцент на методике подбора имплантов вообще:
— выбираем ту имплантационную систему, которая удобна в конкретном клиническом случае.
Именно поэтому в нашей клинике мы работаем не одной имплантационной системой, а тремя. И все они — Dentsply Implants.
Обеспечивает ли имеющийся объем и тип слизистой оболочки герметичность послеоперационной раны?
Если вернуться на несколько статей назад и вновь рассмотреть «Факторы успеха остеопластических операций«, а именно «Фактор III. Герметичность послеоперационной раны«, становится понятным, почему считаю его одним из наиболее важных. Именно слизистая оболочка является барьером между внешней средой (бактериями, ферментами полости рта и всякими бяками) и весьма чувствительным к инфицированию графтом. Планируя операцию остеопластики мы, фактически, должны заранее сказать, сможем ли мы свести края и герметизировать послеоперационную рану? Либо планировать хирургический доступ так, чтобы впоследствии обеспечить достижение герметичности.
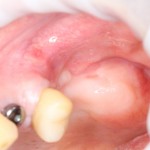
В данном клиническом случае есть одна проблема — почти полное отсутствие кератинизированной десны на вершине и с вестибулярной стороны альвеолярного гребня.
Если мы сделаем разрез по подвижной слизистой оболочке, его, скорее всего, потом будет очень легко свести и зашить. Но все, что легко сводится — так же легко расходится, а это значит, что герметизировать такую рану без дополнительных средств будет очень сложно, практически, невозможно.
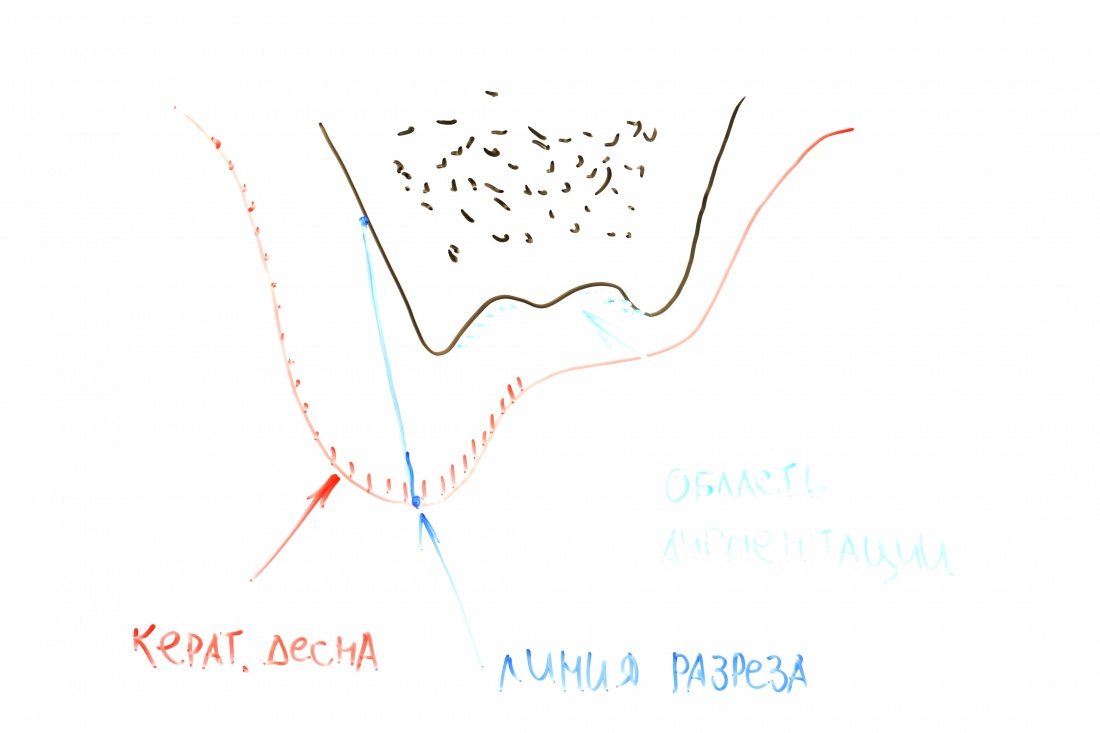
Поэтому, несмотря на определенные неудобства, мы переносим наш разрез в пределы кератинизированной десны, пусть и очень небно.
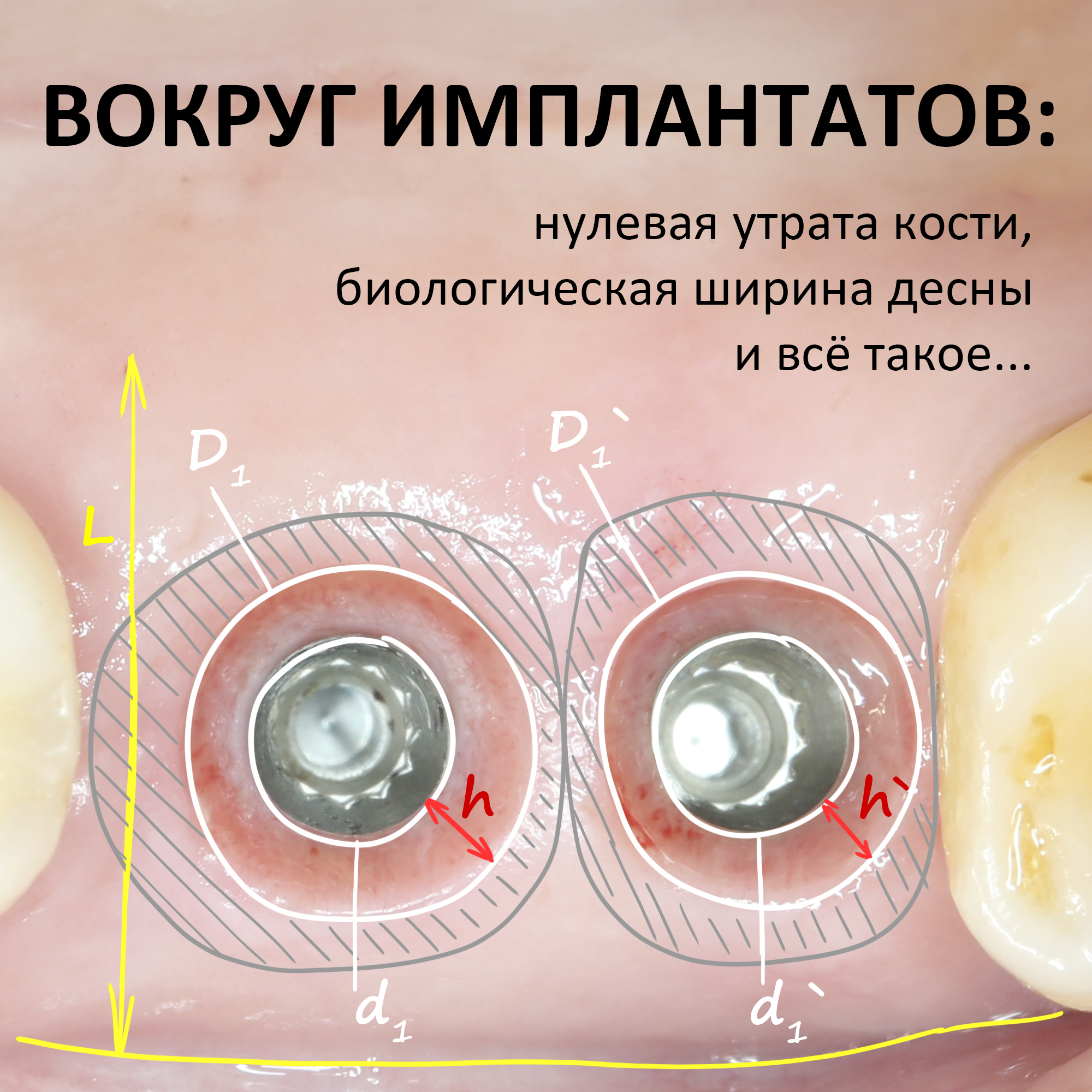
А еще здесь есть еще один секрет обеспечения герметичности раны. Понять его по фото невозможно, поэтому покажу схему:
Таким образом, даже небольшое расхождение швов не приведет к инфицированию графта и, как следствие, неудачному результату.
Какой метод остеопластики наиболее подходит для данного клинического случая? И почему?
Я неоднократно писал, что
желаемый результат можно получить любым методом остеопластики.
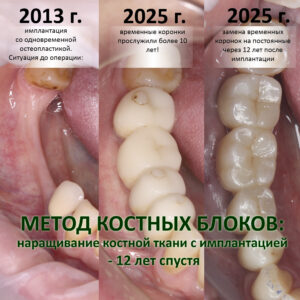
Например, в этой работе мы использовали те же импланты Ankylos Dentsply Implants в сочетании с аутотрансплантацией крупных костных фрагментов. Как видите, весьма успешно:
Подробнее об это методике можно почитать здесь, в первой части этой статьи.
Другими словами, успех «наращивания костной ткани» зависит, почти исключительно, от двух вещей:
— от того, насколько хорошо хирург-имплантолог понимает то, что делает (см. Факторы успеха остеопластических операций)
— от того, какой метод наиболее удобен в конкретной клинической ситуации.
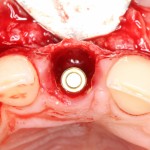
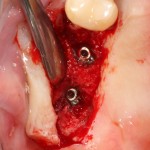
Вернемся к нашему клиническому случаю. Мы уже поставили импланты с расчетом на будущую высоту альвеолярного гребня и положение будущих зубов:
И, если в предыдущей части мы рассматривали ситуацию, когда принимающее ложе имеет относительно простой рельеф, и у нас не возникло сложностей с адаптацией аутоблока, то в случае, рассматриваемом сегодня, нормальная и точная адаптация крупного костного фрагмента, практически, невозможна. Именно поэтому мы решили использовать направленную костную регенерацию (НКР), поскольку с адаптацией тестообразного по консистенции графта проблем, обычно, никогда не бывает. Как, например, в этом случае:
То есть, выбирая метод остеопластики, мы, в первую очередь, рассматриваем не столько вопросы «применимости» и «результативности», ибо применить можно абсолютно все, сколько вопросы «удобства» и «упрощения» хирургических этапов. И, я повторюсь, в данном случае НКР просто проще.
Будут ли в ходе операции использоваться биоматериалы? Если да, то какие и в каком объеме?
Думая, с чем сравнить биоматериалы, к контексте их использования при остеопластике, я вспомнил про грустную (и актуальную) для себя тему — строительство дома:

Каждый, кто имел дело с бетоном, цементом и заливкой опалубки, знает, что в бетон при заливке нередко добавляют щебень, камни, керамзит и прочую ерунду. Для чего? Щебень не улучшает качество бетоносмеси, не делает ее более прочной или стойкой к трещинам. НО! Щебень увеличивает объем бетоносмеси, в результате там, где требовалось десять кубометров дорогостоящего бетона, можно обойтись семью кубами того же бетона плюс тремя кубами относительно дешевого щебня.
У биоматериалов, используемых для остеопластики (в первую очередь мы говорим о графтах, «заменителях костной ткани») то же самое назначение. Нам не всегда удается получить нужный объем аутокостной стружки, необходимой для регенерации, да и стружка эта в процессе физиологической резорбции всегда теряет часть объема (а это тоже нужно учитывать, планируя остеопластику), поэтому, если нам требуется заместить достаточно большое пространство, мы вводим в аутокостную стружку биоматериал. Иначе говоря, графт, неважно какой, играет роль щебня в нашей бетоносмеси — он увеличивает ее объем, тем самым снижая травматичность и сложность остеопластики.

Поверьте, друзья, другого назначения у графтов нет. Они не улучшают костную ткань, не регенерируют сами и никак не способствуют регенерации. Смиритесь с этим. Или учите биологию с физиологией хотя бы в рамках первых курсов медицинского университета.
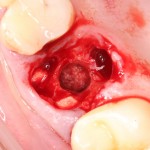
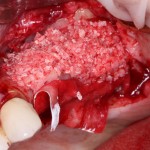
В описываемом клиническом случае нам нужно замещать достаточно большой объем костной ткани, поэтому использование ксенографта (Geistlich Bio-Oss) выглядит совершенно разумным. Мы смешиваем его с аутокостной стружкой, источником клеток и факторов роста костной ткани, в пропорции, примерно 50/50, получая, при этом, около 3 куб см готового к использованию графта:
С помощью него мы «достраиваем» недостающую часть альвеолярного гребня, полностью перекрывая импланты. Напомню, что субкрестальные Ankylos Dentsply Implants вполне допускают такой подход.
Костная ткань, в отличие от слизистой оболочки, регенерирует очень медленно. Если ее не отделить от быстрорастущих тканей, то место, где должна регенерировать костная ткань, быстро заполняется грануляциями — и, в итоге, для кости не остается пространства для роста. Чтобы отделить одно от другого, используются коллагеновые барьерные мембраны.
В нашем случае мы используем Geistlich Bio-Gide. Почему? Потому, что, имхо, это лучшее, что есть на рынке барьерных мембран. Почему? См. RegenerationDay.
Далее, нам остается герметизировать послеоперационную рану тщательным и аккуратным наложением швов. Напомню, как разрезы, так и швы делаются в пределах кератинизированной слизистой оболочки. Это позволит уберечь рану от расхождения краев.
Послеоперационное ведение включает в себя периодические осмотры, антибактериальную и противовоспалительную терапию, некоторые правила послеоперационного режима на период 3-7 дней. Швы снимаются на 12-14 день, после чего ждем 3-4 месяца до момента регенерации костной ткани и интеграции имплантов.
Вот снимок сразу после операции:
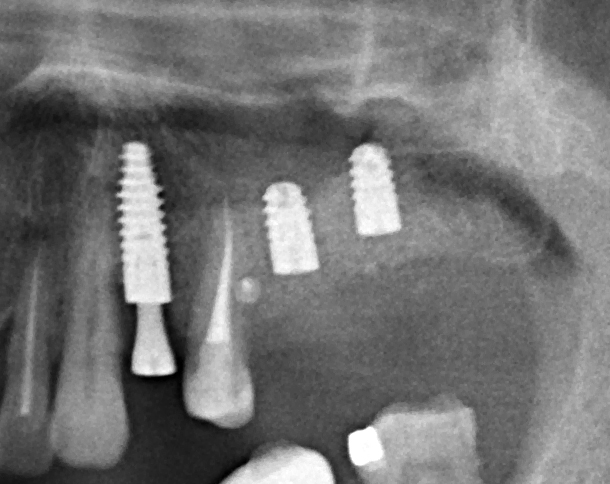
На самом деле, далее нет ничего необычного или интересного.
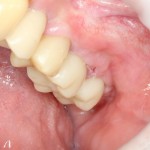
Через 4 месяца область операции выглядит примерно так.
Мы делаем контрольный снимок.
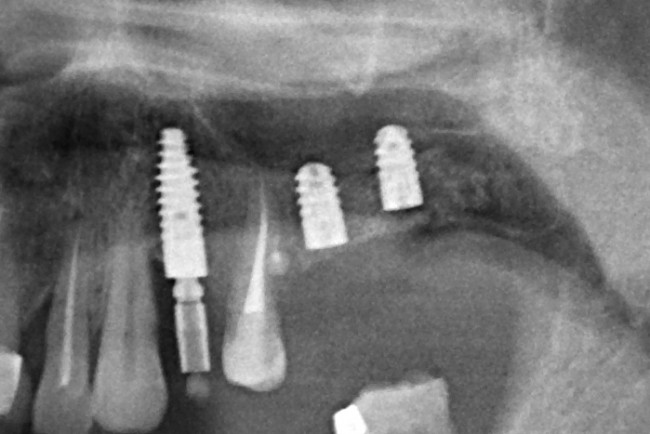
Что на нем можно увидеть? Ничего. Для многих это будет открытием, но определить интеграцию/отторжение имплантов по рентгеновским снимкам возможно только в очень запущенных случаях. Мы можем лишь приблизительно сказать, что с графтом-регенератом все в порядке и остеопластика, можно сказать, удалась.
Можно приступать к формированию десны. Напомню, что для длительного и счастливого функционирования имплантов в боковом участке необходима кератинизированная десна в объеме не менее 2 мм вокруг шейки импланта. Где ее взять? Все там же, с небного края альвеолярного гребня!
Именно поэтому при формировании десны мы смещаем разрез настолько внутрь, насколько это вообще возможно. В целом, он не отличается от того, что мы делали при первой операции.
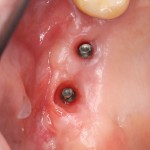
Следующая задача — найти импланты, которые полностью заросли костной тканью:
Ставим на них формирователи десны, ушиваем рану с расчетом на вторичное натяжение.
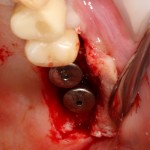
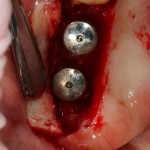
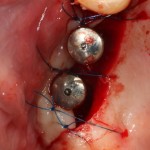
Здесь важно предупредить пациента о возможном сильном кровотечении. Иногда бывает.
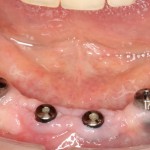
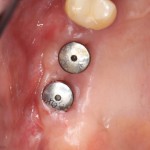
Через пару недель область, где мы провели уже две операции, выглядит примерно так:
или, если снять формирователи:
Можно передавать пациента ортопеду для временного протезирования. Что он и делает:
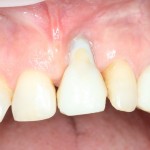
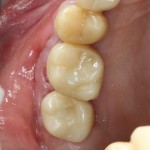
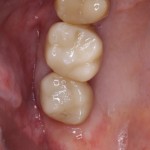
Важным условием гарантийных обязательств в нашей клинике являются профилактические осмотры, которые проводятся один или два раза в год (см. Гарантии и Долгосрочное наблюдение). Через полтора года после протезирования, при очередном осмотре мы сделали фотографии и снимок:
ортопантомограмма:
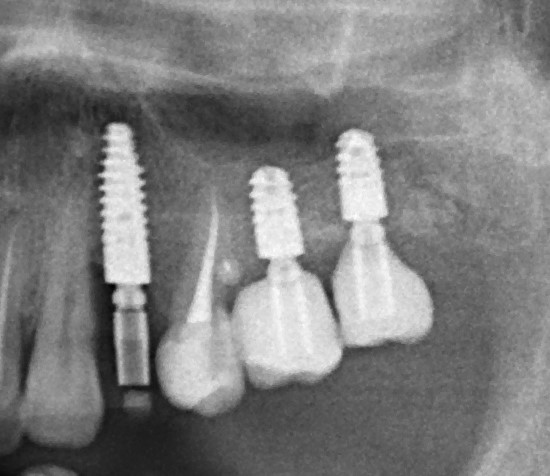
Сравните это с тем, что было раньше:
Как вам?
Самое удивительное то, что в этой работе нет ничего удивительного, сложного или волшебного. Простое соблюдение простых правил, четкое понимание физиологических и биологических закономерностей регенерации костной ткани и интеграции имплантов, и всё на этом. Но, самое главное — это клинический случай наглядно демонстрирует эффективность сочетания остеопластики с имплантацией и результат, который можно при этом получить.
Буду рад ответить на вопросы и комментарии.
Спасибо, что дочитали до конца.
С уважением, Станислав Васильев.