Дабы быть последовательным, я рекомендую вернуться и перечитать ряд публикаций, которые последовательно подведут тебя к сегодняшней теме.
- Сохранение и формирование десневого контура: от простого к сложному и наоборот.
Часть I. — вводные сведения о слизистой оболочке полости рта, платформах имплантатов и компонентах имплантационных систем, предназначенных для этапа формирования десневой манжеты. - Сохранение и формирование десневого контура: от простого к сложному и наоборот.
Часть II. — мукогингивопластика как этап имплантологического лечения, методы мукогингивопластики, анализ показаний и противопоказаний к пластике десны, а также способы снизить необходимость этого хирургического вмешательства путём правильного подбора компонентов для формирования десневой манжеты. - Коллагеновая матрица Geistlich Mucograft — почему, как, зачем и каким образом?
Часть I. — начальная статья о первой коллагеновой матрице, её свойствах и принципах действия. - Коллагеновая матрица Geistlich Mucograft — почему, как, зачем и каким образом?
Часть II. — хирургическая тактика использования коллагеновых матриц на примере операции вестибулопластики, показания и противопоказания. - Периимплантит. Часть I: Причинно-следственные связи
- Периимплантит. Часть II: Профилактика и лечение
- Лечение периимплантита за 8 шагов — краткая выжимка из двух предыдущих статей специально для тех, кто не любит много читать.
С исторической точки зрения будет интересно оглянуться назад и посмотреть все публикации, начиная с нашего первого знакомства с коллагеновыми матрицами — хэштег Mucograft или Geistlich в помощь.
Уважаемые друзья, сегодня мы поговорим о коллагеновой матрице Fibro-Gide. Это еще один биоматериал, предназначенный для пластики десны и известный мне, по крайней мере, с 2014 года. Да-да, вы не ослышались — впервые о концепте подобного материала и самом названии Fibro-Gide я узнал почти десять лет назад, когда в составе первой российской делегации побывал на фабрике Geistlich Pharma в швейцарском Вольхусене (кантон Люцерн):
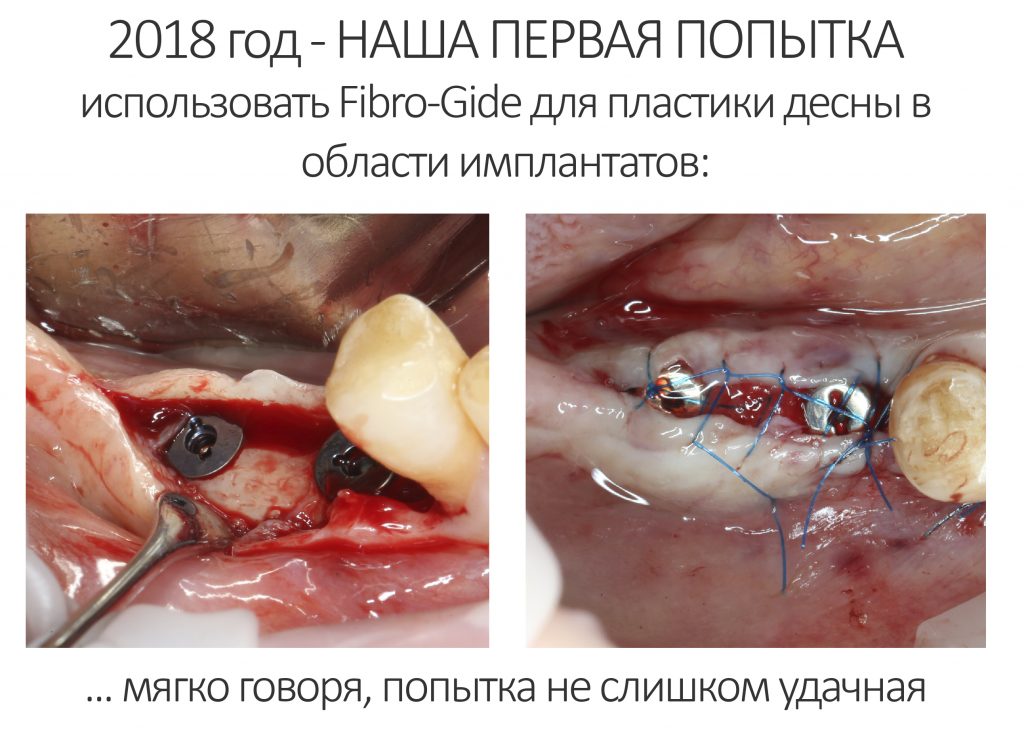
В 2018 году мы впервые использовали Fibro-Gide в нашей клинике. В России он еще не продавался, поэтому я специально летал за ним в Германию.
Наперёд замечу, что результаты первого использования Fibro-Gide были, мягко говоря, неоднозначными. И, тем не менее, с 2018 года мы накопили более, чем достаточный опыт использования коллагеновых матриц в разных клинических ситуациях, в том числе Fibro-Gide. Сегодня я расскажу вам о наших наработках и поделюсь своими рассуждениями об этой разновидности биоматериалов.
Важная ремарка. Исторически сложилось так, что в нашей Уютной КЛИНИКЕ ИН мы используем только материалы компании Geistlich Pharma, а потому накопили чрезвычайно большой опыт работы с ними. Этот опыт, как положительный, так и отрицательный, является темой сегодняшней публикации, основная цель которой отнюдь не стимуляция продаж Fibro-Gide, а снижение количества ошибок и предотвращение косяков при его использовании. Компания Geistlich не имеет никакого отношения к этой статье. Более того, её мнение расходится с моим по целому ряду вопросов. Иными словами, это не реклама.
В отличие от большинства коллег и значительного числа производителей биоматериалов, я глубоко убежден в том, что
- не существует волшебных биоматериалов. Будучи биосовместимыми или биоинертными, биоматериалы не влияют или почти не влияют на физиологические процессы в органах и тканях, в т. ч. на регенерацию. Влияние биоматериалов на организм определяется, исключительно качеством и чистотой их производства. Чем оно меньше — тем лучше.
- по факту, все биоматериалы-графты ухудшают качество костной ткани, так и десны. Поэтому использование биоматериалов должно быть, как минимум, обоснованным и оправданным с точки зрения предполагаемого результата и рисков возможных осложнений.
- при всех своих положительных свойствах, биоматериалы никогда не смогут в полной мере заменить собственные ткани организма. Регенерат, который мы получаем в результате использования графта, нельзя назвать полноценной костной тканью или десной. Поэтому дальнейшая работа с ним требует известной осторожности.
- использование биоматериалов — это всегда компромисс. Мы используем их лишь по одной причине — у нас нет или почти нет выбора. Альтернативные варианты хирургического вмешательства, если возможны вообще, получаются значительно более травматичными и опасными для пациента.
- удовлетворительные долгосрочные результаты хирургического лечения мы можем получить, применяя биоматериалы абсолютно любых производителей. Если и есть между ними какая-то разница, то она, в первую очередь в физических свойствах и микроструктуре, во многом определяющих удобство их использования. По аналогии с имплантатами: какой бы ни была имплантационная система, существуют единые и наиболее общие для всех правила имплантологического лечения, коих стоит придерживаться.
Собственно, кому из производителей понравятся эти тезисы? Но не стоит забывать, где собака и где её хвост:
Задача производителей — своей продукцией облегчить работу хирургов, сделать её более удобной и безопасной, а не превратить докторов в менеджеров по продажам биоматериалов. Задача докторов — использовать биоматериалы для снижения сложности, травматичности и рисков осложнений хирургических материалов, а не продавать их.
Я уже писал об этом, когда рассказывал о биоматериалах для наращивания костной ткани. Однако, по порядку.
Десна, её параметры и значение для имплантологии.
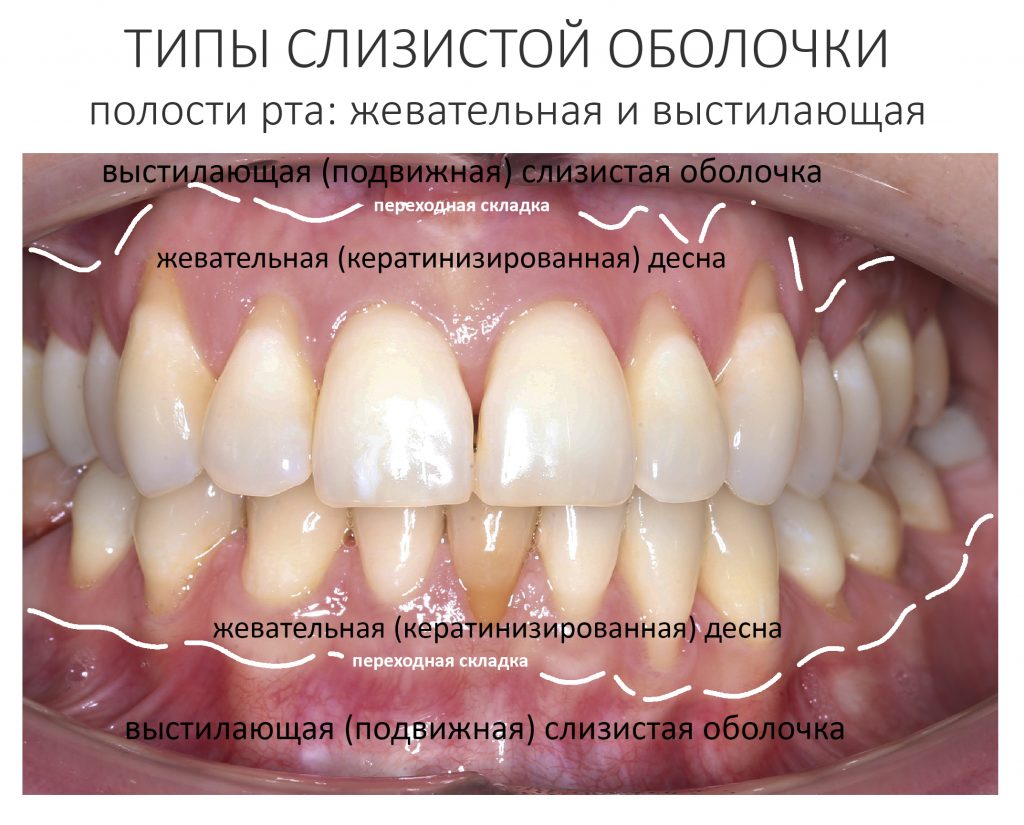
Для тех, кому лень перечитывать вот это, я напомню, что по своим морфофункциональным свойствам слизистая оболочка полости рта делится на выстилающую и жевательную.
В различных источниках названия типов слизистой полости рта могут отличаться: «подвижная и прикреплённая», «кератинизированная и некератинизированная», а то и просто «десна» и «слизистая». На мой взгляд, определения «выстилающая» и «жевательная» наиболее внятно отражают морфологию и функцию слизистой оболочки, поэтому я буду пользоваться именно этими терминами.
Жевательная слизистая оболочка (то, что мы обычно называем десной), наиболее плотная, толстая и практически неподвижная, покрывает те участки альвеолярного гребня и нёба, на которые приходится основная механическая нагрузка во время жевания. Постоянный контакт с травмирующими кусочками пищи снизил её чувствительность, повысил прочность и способность к регенерации — это очень важно. Её ключевая функция — защита альвеолярного гребня, зубов и периодонта. Подслизистый слой отсутствует, фактически, десна срастается с надкостницей, что обуславливает её неподвижность и низкую чувствительность к механическим нагрузкам.
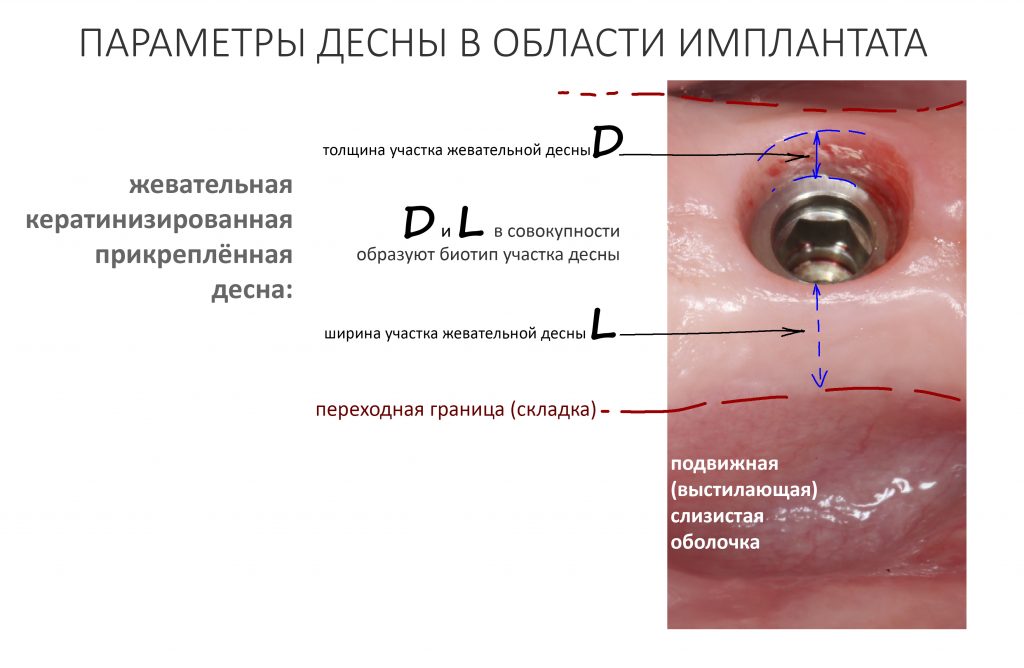
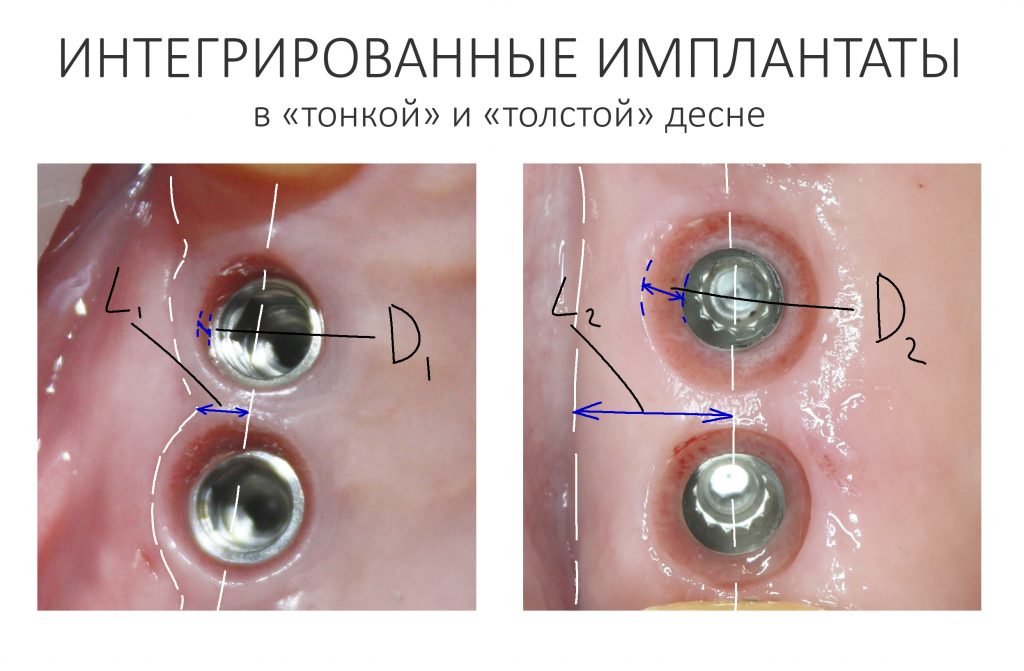
Десна (жевательная слизистая оболочка) имеет два важных, с клинической точки зрения, параметра: ширину участка и толщину.
В совокупности, они образуют т. н. «биотип», совокупность оцениваемых визуально морфологических характеристик слизистой оболочки. Мы можем выделить несколько биотипов, но чаще просто говорим о «толстой» или «тонкой» десне.
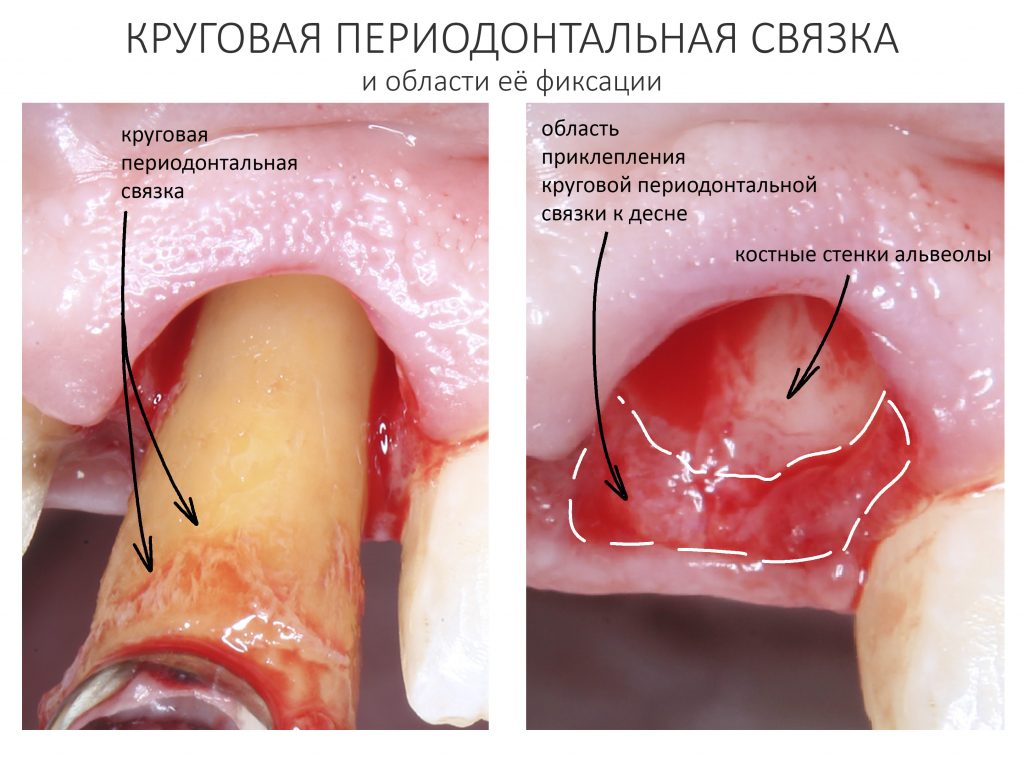
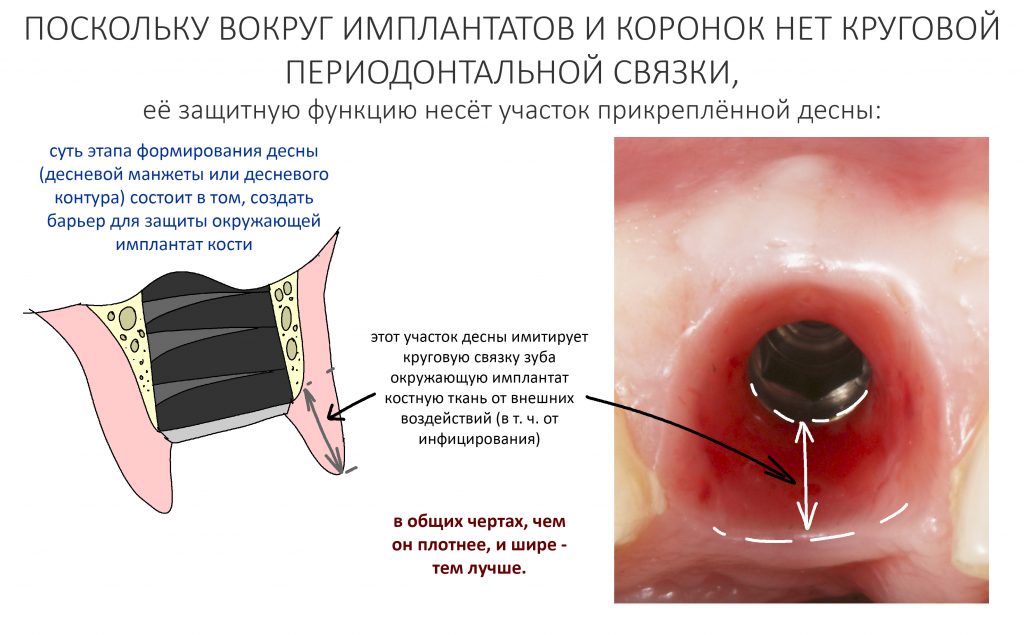
В области естественных зубов десна участвует в формировании периодонта. Часть периодонтальных волокон вплетаются в неё в области шейки зуба, образуя круговую периодонтальную связку.
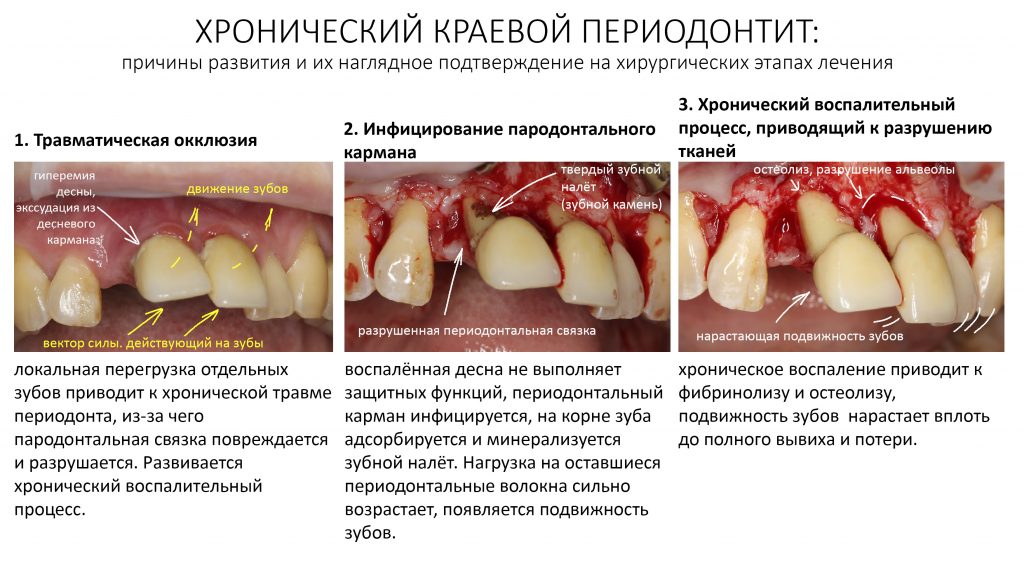
Плохая гигиена полости рта, чрезмерное растяжение и разрыв периодонтальных волокон, связанные с перегрузкой зубов, приводят к одному из самых неприятных и сложных в лечении стоматологических заболеваний — краевому периодонтиту (пародонтиту), в этиологии которого лежит хроническая травма, осложнённая инфекционным воспалительным процессом
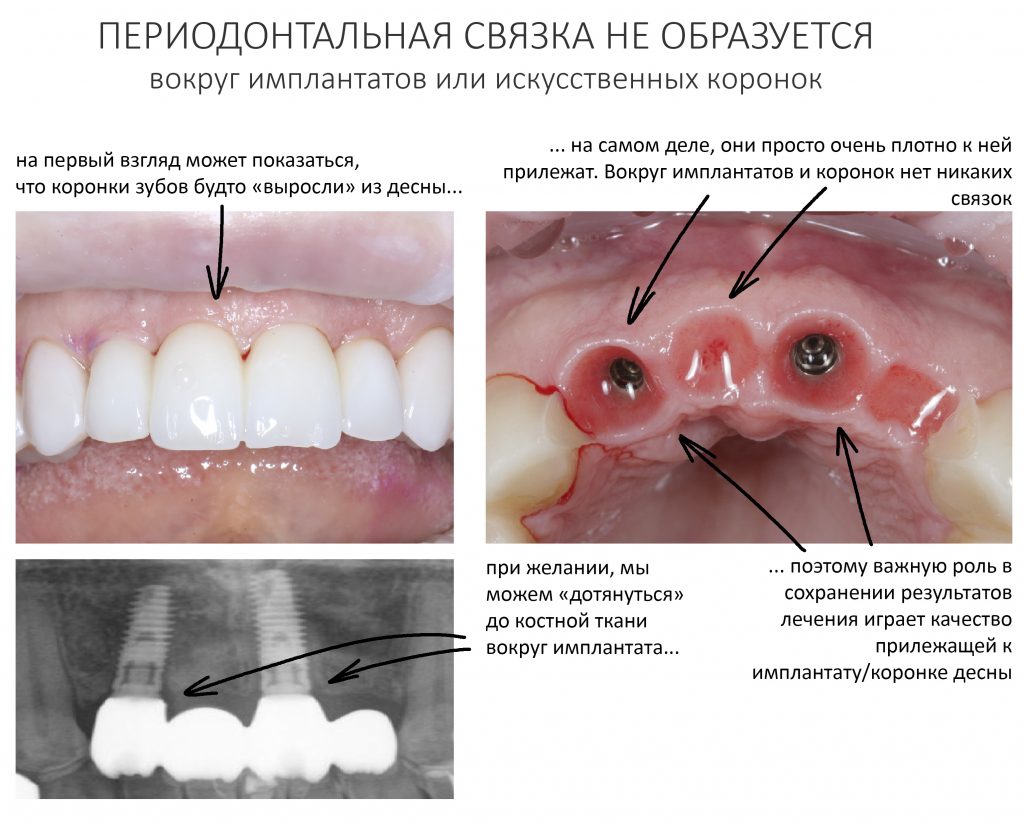
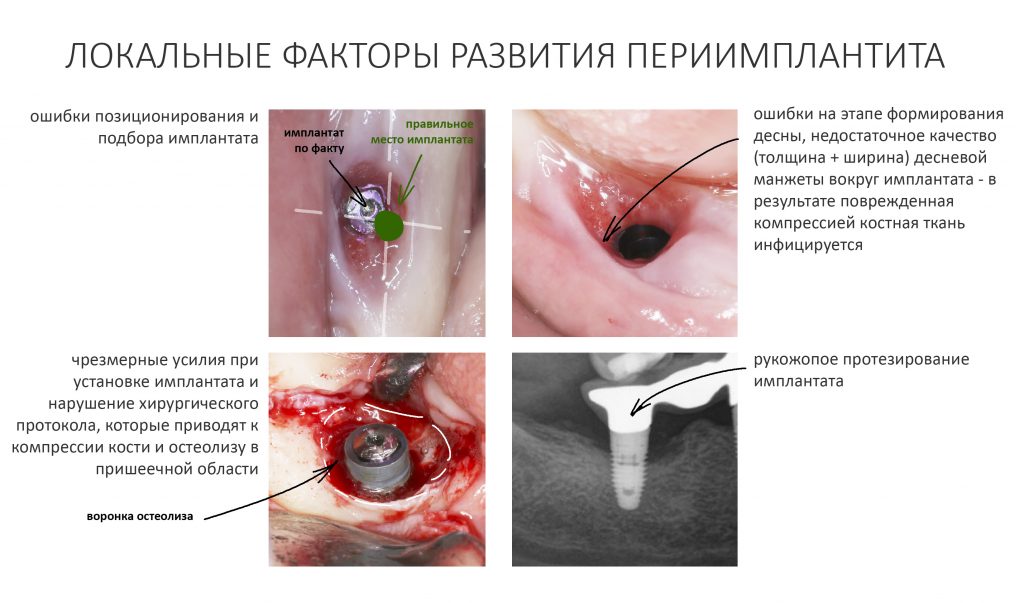
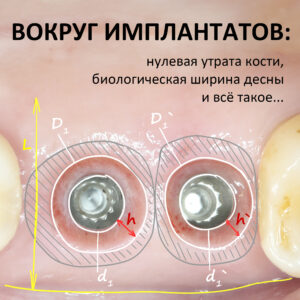
Ежу понятно, что вокруг имплантатов или коронок, опирающихся на имплантат, никакой периодонтальной связки нет и никогда не будет. Если мы залезем в борозду между коронкой и слизистой, то можем «потрогать» не только сам имплантат, но и окружающую его костную ткань.
Иными словами, окружающая непосредственно имплантат кость совершенно беззащитна перед инфицированием и внешним воздействием. А поврежденная несоблюдением хирургического протокола кость, которую передавили излишним усилием при установке имплантата — тем более.
Развивается периимплантит, представляющий серьезную и весьма распространенную проблему в современной дентальной имплантологии. Периимплантит нельзя вылечить полностью, но можно приостановить, тем самым существенно продлить срок службы имплантатов и повысить качество жизни пациента.
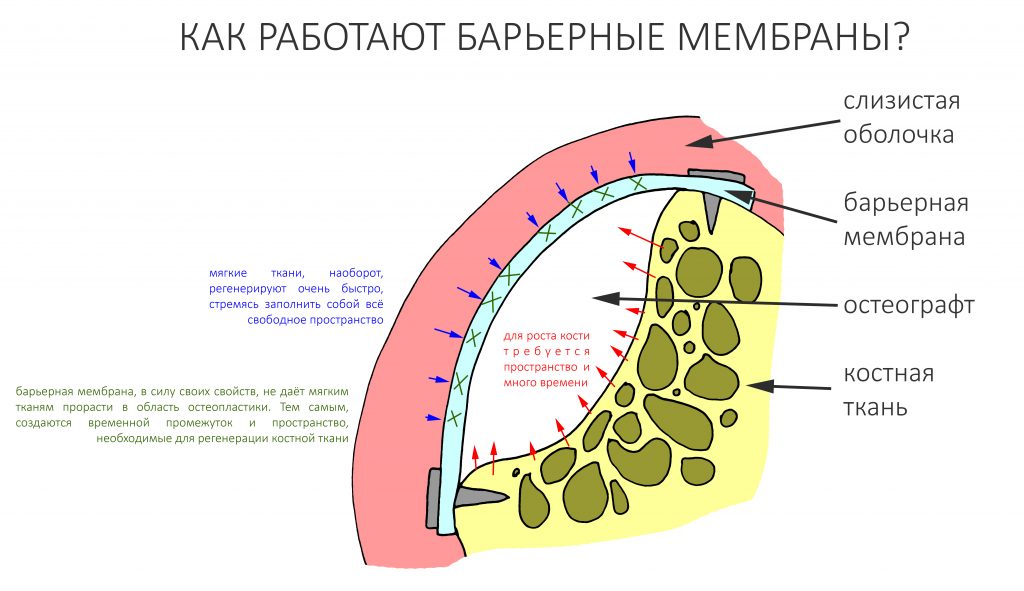
Помимо точного и вдумчивого отношения ко всем хирургическим этапам дентальной имплантации, эту проблему в значительной степени решает этап формирования десневого контура, о котором я писал ранее. Задача этого этапа — создать достаточную по толщине, поверхности и объему плотную десневую манжету вокруг платформы имплантата — играя роль периодонтальной связки, она защищает окружающую имплантат костную ткань и препятствует её повреждению внешними факторами.
Все эти ваши концепции «нулевой убыли костной ткани», «биологической ширины» и т. д. ставят целью создание достаточной по параметрам десневой манжеты, но реализуют её несколько в другом ключе:
Также не стоит забывать о том, что методы «сохранения костной ткани вокруг имплантата», продвигаемые одним прибалтийским фашистом, являются действенными лишь в случае правильного и вдумчивого проведения предыдущих этапов, в противном случае они могут серьезно осложнить ситуацию. И уж точно, исправить рукожопую имплантацию они не в состоянии.
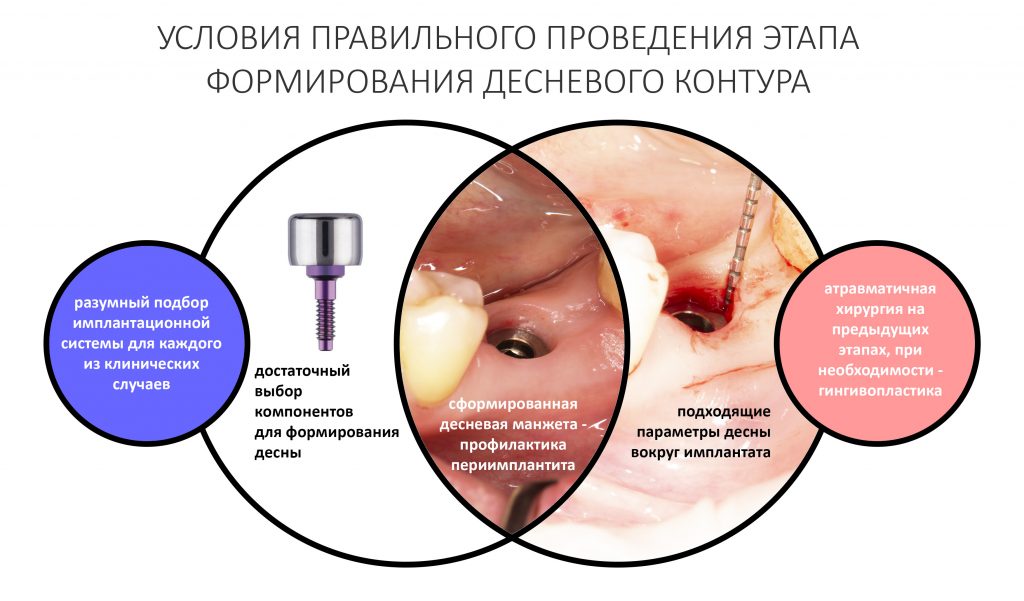
В общем, этап формирования десневого контура важен. Для того, чтобы провести его правильно, нужны соответствующие условия:
- достаточный диапазон компонентов имплантационной системы для формирования или сохранения десны. Об этом речь шла где-то здесь, рекомендую почитать>>
- соответствующий биотип десны, из которой будет формироваться новый контур «прорезывания» искусственного зуба
Первое является более-менее стандартным, относится к конструктиву имплантационной системы и является одним из факторов её выбора для решения клинических задач, что уже обсуждалось неоднократно. Второе — это индивидуальная особенность пациента и конкретной клинической ситуации, никак не зависящая от нас и выбранной нами тактики лечения. Для достижения наилучших и долгосрочных результатов имплантологического лечения, мы должны уделять внимание как первому, так и второму. Так формируется ключевая клиническая задача — изменение биотипа слизистой оболочки в ходе хирургического этапа стоматологической реабилитации.
И прежде, чем мы рассмотрим варианты решения этой клинической задачи, нам стоит отвлечься и изучить коллаген, являющийся не только основным структурным белком нашего организма, но и исходным сырьём для значительного числа используемых нами биоматериалов.
Коллаген — основной структурный белок нашего организма
Если быть точным, то коллаген — это не один, а целая группа белков, отличающихся между собой как молекулярным строением. так и свойствами. Коллаген встречается только у животных — его нет в растениях, бактериях, грибах и т. д. Более того, коллаген — это основной строительный белок нашего (и не только) организма, на его долю приходится до 40% массы тела. Несмотря на распространение, коллаген — одна из самых загадочных и малоизученных биоструктур, ученые продолжают открывать всё новые его типы (сейчас известно около тридцати), расшифровывать структуру, изучать его синтез и распад. Оно и понятно — исследование коллагена открывают широкую дорогу в биоинженерию, к созданию искусственных органов и тканей, лечению огромного количества болезней и т. д. В общем, раскрытие всех тайн этого белка — священный Грааль современной биохимии.
В контексте сегодняшней темы, нам интересуют два момента: строение коллагена и его распад. По остальным вопросам можно обратиться к соответствующей литературе — для стоматологов особо подчеркну, что в этих ваших инстраграмчиках и ютубчиках этого нет.
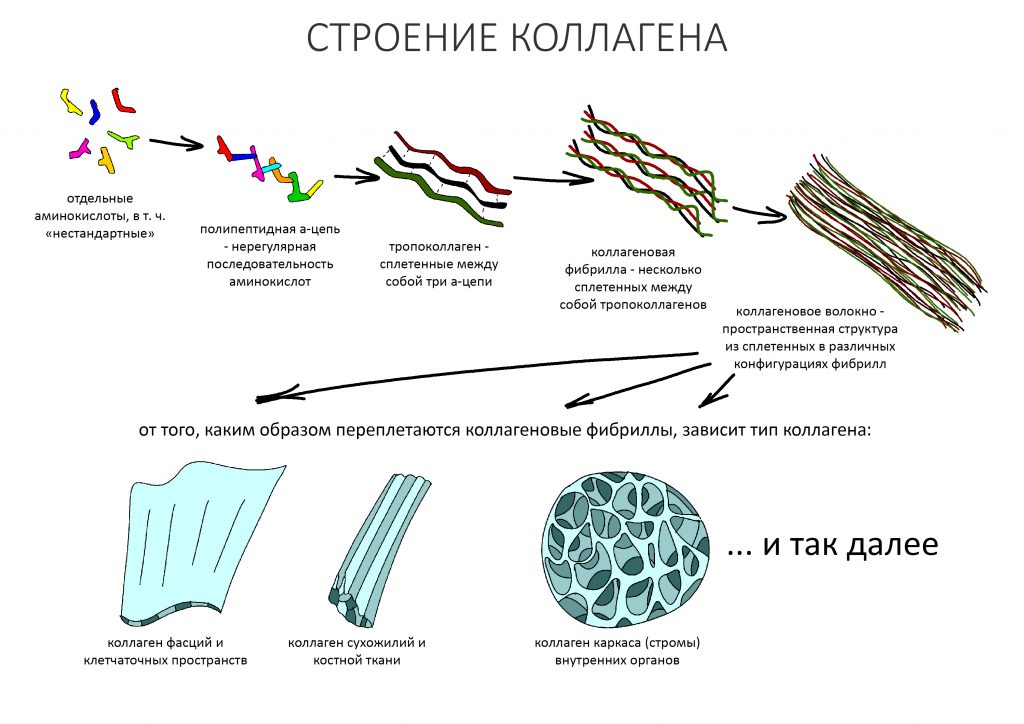
Коллаген представляет из себя пространственную нерегулярную структуру, состоящую из трех нитей аминокислот (а-цепей), скрученных в некое подобие веревки. Эта структура называется «тропоколлагеном», она весьма стабильна и существует за счет межмолекулярных водородных связей, формирующихся между некоторыми аминокислотами в a-цепях. Несколько тропоколлагенов склеиваются между собой за счет отдельных аминокислот и их специфических модификаций, формируя коллагеновую фибриллу. Фибриллы, в свою очередь, объединяются в коллагеновое волокно:
От того, каким образом происходит это объединение, получаются различные типы коллагенов. Нас интересует, в основном, коллаген I типа, в котором отдельные коллагеновые волокна похожи на многожильный сплетенный канат, что обуславливает их прочность и эластичность. Коллагеновые волокна соединяются в различные структуры, образуют связки, фасции, строму (каркас) внутренних органов и т. д.
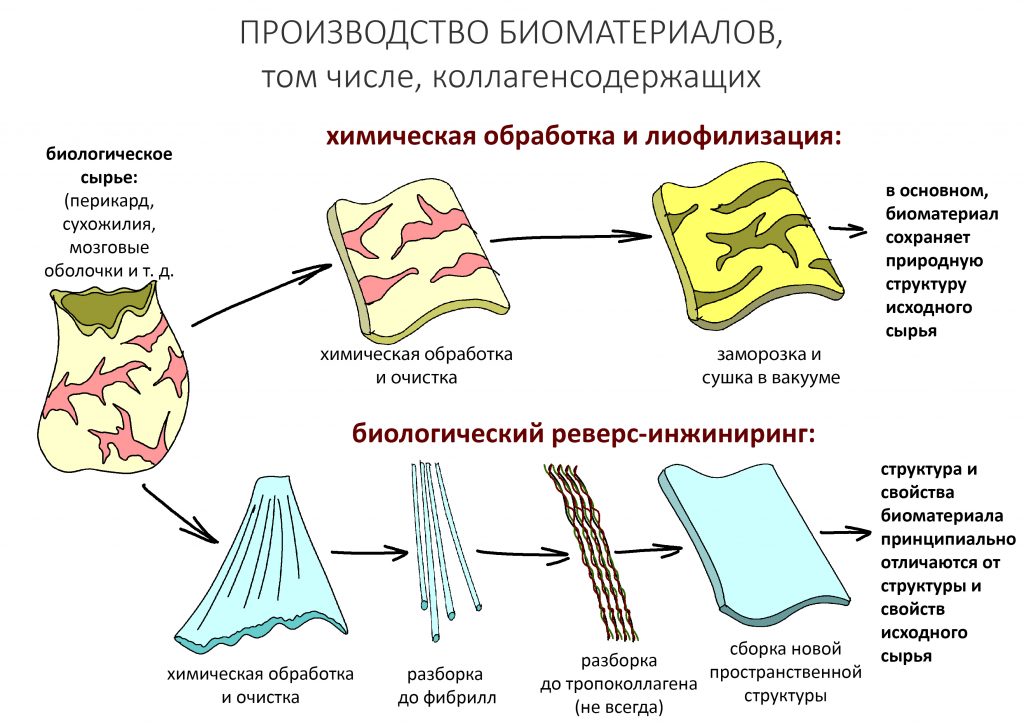
Почему это важно? Это важно для представления о технологиях производства биоматериалов. За исключением отдельных фриков, использующих лиофилизированные фрагменты алло- или ксенотканей (например, перикарда, пяточного жира, связок или твердой мозговой оболочки), большинство вменяемых производителей следуют такой схеме: взяли ткань, «разволокнили» её на отдельные коллагеновые волокна, затем — на отдельные фибриллы, из которых потом «собирается» новая барьерная мембрана или матрица. Ежу понятно, что сам производственный процесс, его параметры, ингредиенты и технологические этапы держатся в секрете, но суть везде одна и та же — реверс-инжиниринг природного синтеза коллагеновых волокон:
Поэтому когда вам рассказывают о «свинячьем» происхождении коллагена в мембране, матрице или графте, нужно знать, что от свиньи в них осталось чуть менее, чем ничего.
Понятливый Еж также напоминает, что именно такой способ производства (назовём его биологическим реверс-инжинирингом) гарантирует безопасность и биосовместимость используемых биоматериалов, в то время как технология лиофилизации целых фрагментов тканей…. ну, вы догадываетесь.
Замечу кстати, что производителей коллагеновых материалов в мире не так много — всего 4-5 фабрик, включая известную вам Geistlich Pharma. Большинство компаний, например Collagen Matrix, обслуживает пять-шесть брендов:

от того удивительнее то, что мембраны этих брендов имеют разную стоимость. Свободный рынок и высококонкурентная среда, епта!
Не менее интересной темой является распад коллагена. О нём стоит поговорить подробнее.
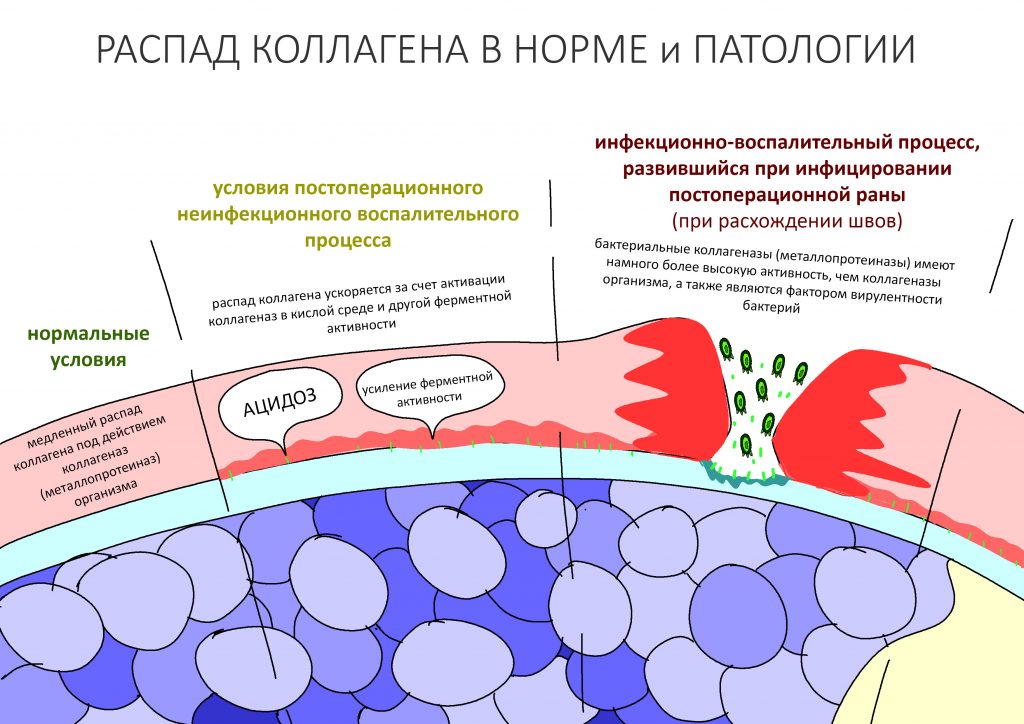
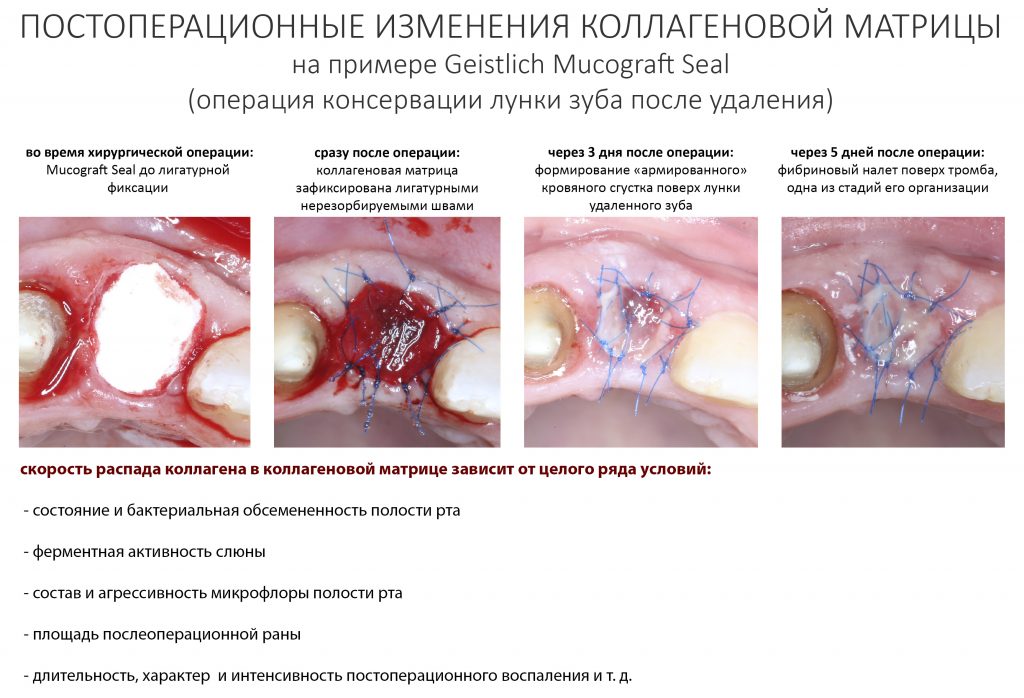
Коллагеназы (металлопротеиназы) — ключевые ферменты, участвующие в разложении коллагеновых волокон на составные части. Они вырабатываются как самим организмом, так и бактериями, живущими в полости рта. Для многих патогенных и условно-патогенных организмов коллагеназы являются основным фактором вирулентности, то есть способности вызывать заболевания. Кроме того, активность бактериальных коллагеназ весьма значительная — и это, кстати, объясняет, почему разошедшиеся над барьерной мембраной швы почти всегда приводят к её разрушению и неудачному результату остеопластики.
Важная ремарка: кто бы что ни говорил, но коллагеновые барьерные мембраны должны быть наглухо ушиты. Открывшаяся в полость рта барьерная мембрана - это почти всегда пиздец.
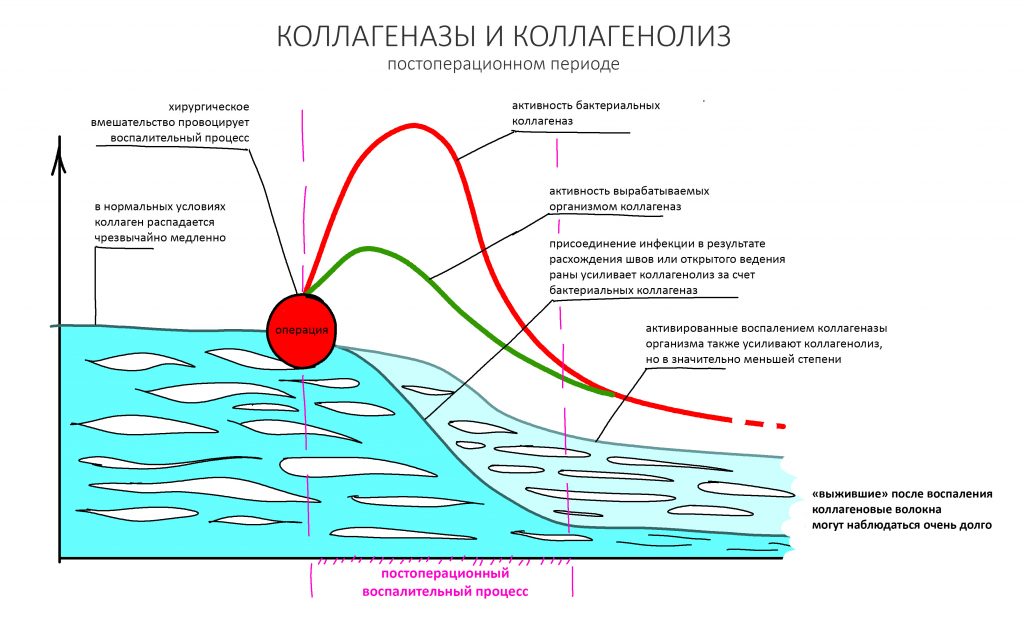
В нормальных условиях обмен коллагена идёт чрезвычайно медленно. При воспалении и в кислой среде активность вырабатываемых организмом коллагеназ значительно повышается, что ускоряет распад «стороннего» коллагена барьерных мембран и матриц — как раз этим объясняется их резорбция, исчезновение со временем. После стихания послеоперационного воспалительного процесса отдельные коллагеновые волокна, оставшиеся от использованных биоматериалов, могут определяться биохимическими и гистологическими методами чрезвычайно долго, вплоть до 10-12 месяцев.
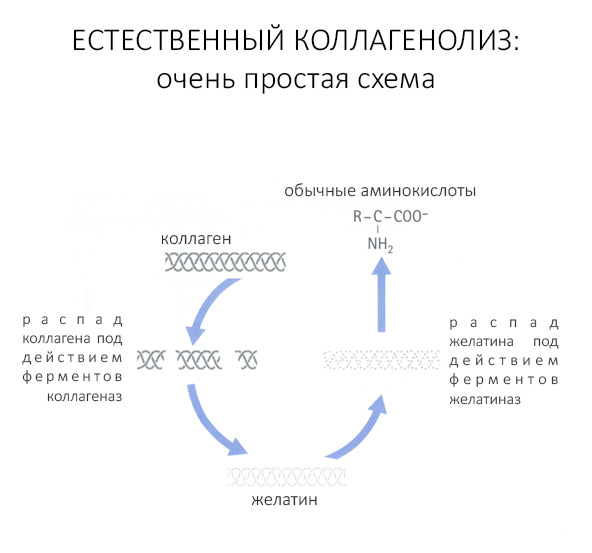
Естественный биологический распад коллагена можно описать следующей схемой:
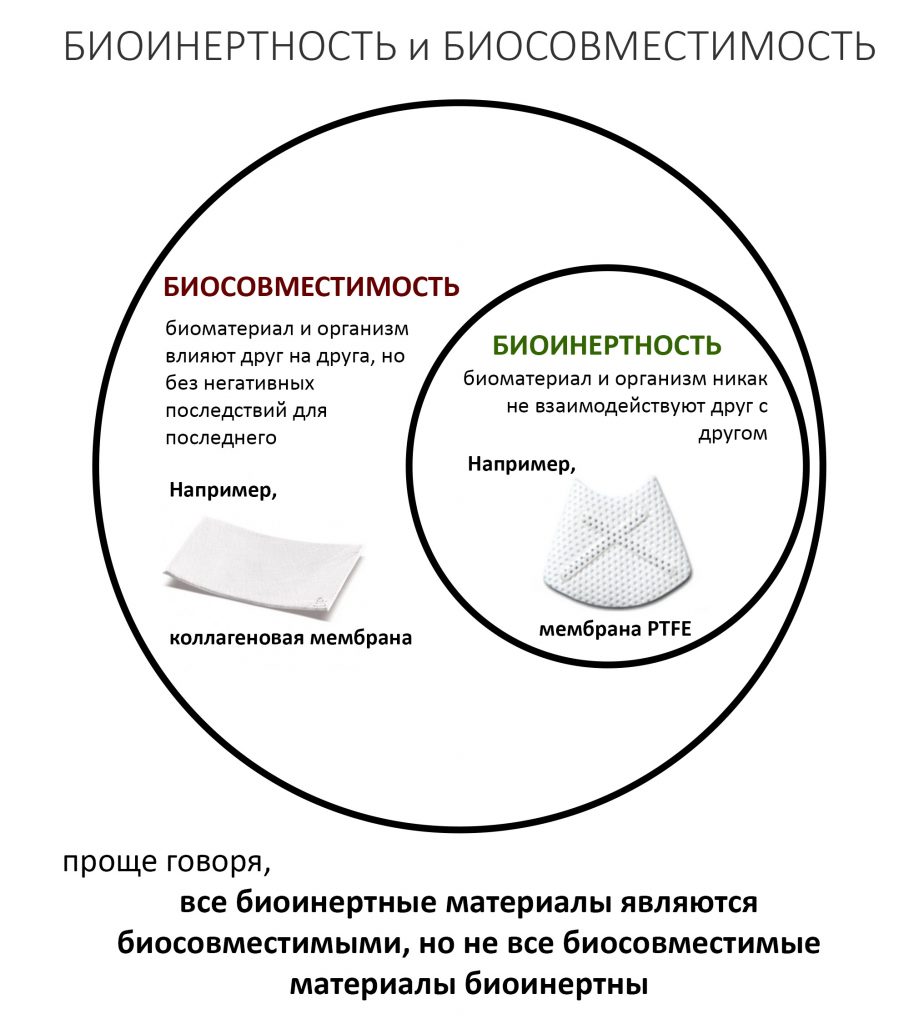
То, что коллаген прочный, эластичный и при этом весьма устойчивый к вырабатываемым ферментам белок, сделало его почти идеальным сырьем для производства биоматериалов. Однако, даже при идеальнейшей обработке он является биосовместимым, но ни в коем случае не биоинертным — и в это, на самом деле, очень важно:
Биоинертность подразумевает отсутствие взаимного влияния и взаимодействия организма. Типичный пример — это барьерная мембрана из политетрафторэтилена (PTFE, тефлона). В методе направленной костной регенерации она играет ту же самую роль, что и известные всем коллагеновые мембраны, однако не резорбируется и после использования извлекается в неизменном виде.
Биосовместимость предполагает взаимодействие биоматериала и организма, но без вредного воздействия на последний. Резорбция коллагеновой мембраны, коллагенсодержащего графта, полилактозного шовного материала (например, Викрила) и т. д. под воздействием ферментов и за счет фагоцитоза — это и есть то самое взаимодействие.
Коллагенсодержащие биоматериалы, в том числе матрицы и мембраны, разрушаются организмом при помощи вырабатываемых им коллагеназ, но в условиях отсутствия яркой тканевой реакции и влияния микрофлоры этот процесс растягивается на время, достаточное для начальной фазы регенерации костной ткани или десны. Собственно, в этом заключается главный принцип их использования.
В ходе этого процесса, меняются физические свойства и структура коллагеновых биоматериалов:
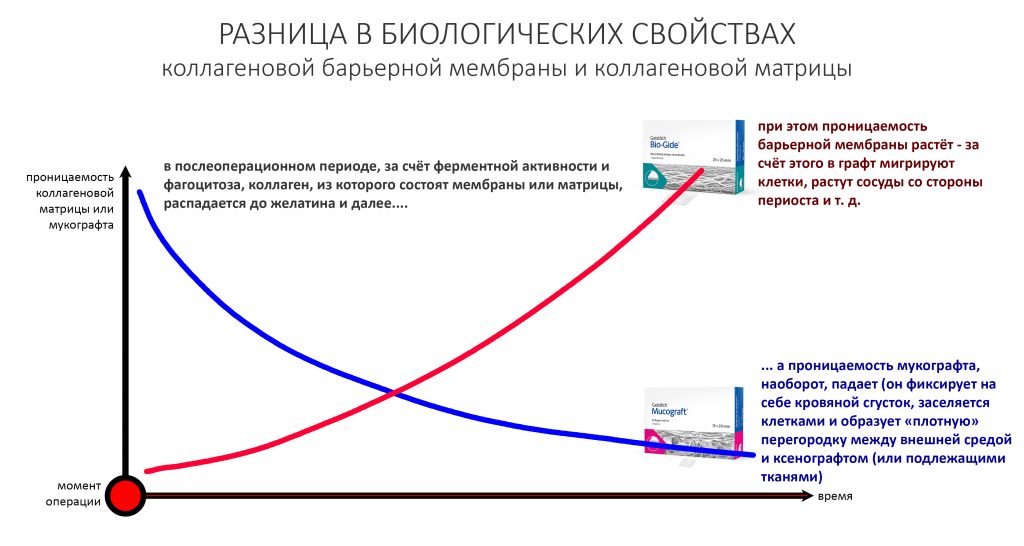
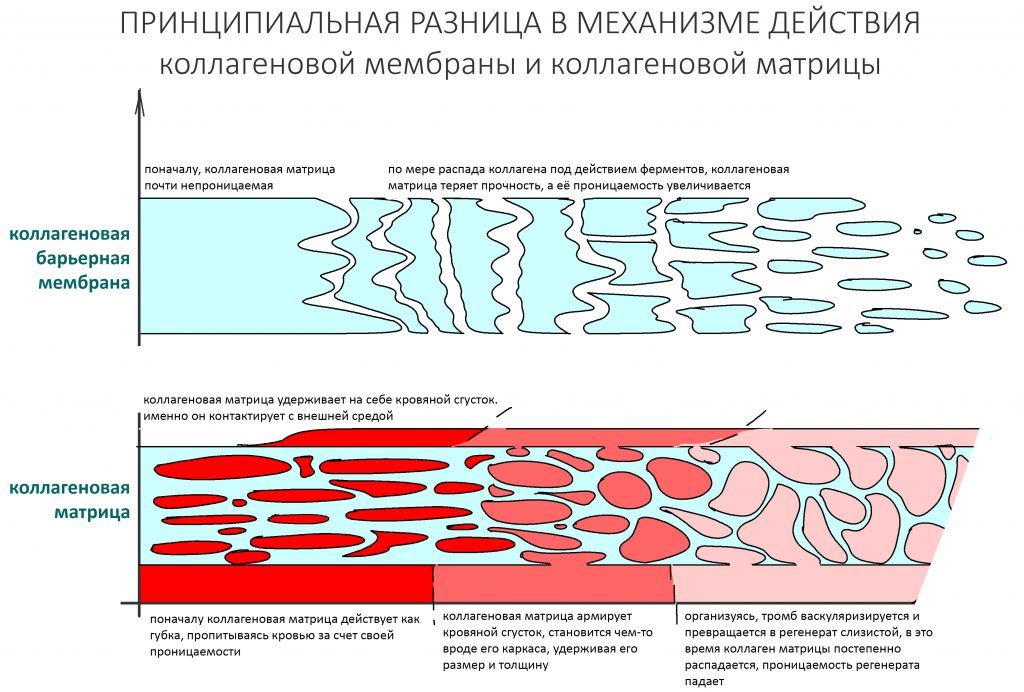
Несмотря на то, что в биоматериалах мы имеем дело с одним и тем же коллагеном и реакциями его распада, в барьерных мембранах и матрицах свойства меняются по-разному:
В этом есть некий диссонанс, не находите? После этой статьи я получил немало вопросов именно по этому графику — типа, с какого хрена я взял, что проницаемость матрицы падает, а мембраны увеличивается?
Объяснением служит разница в принципах действия мембран и матриц.
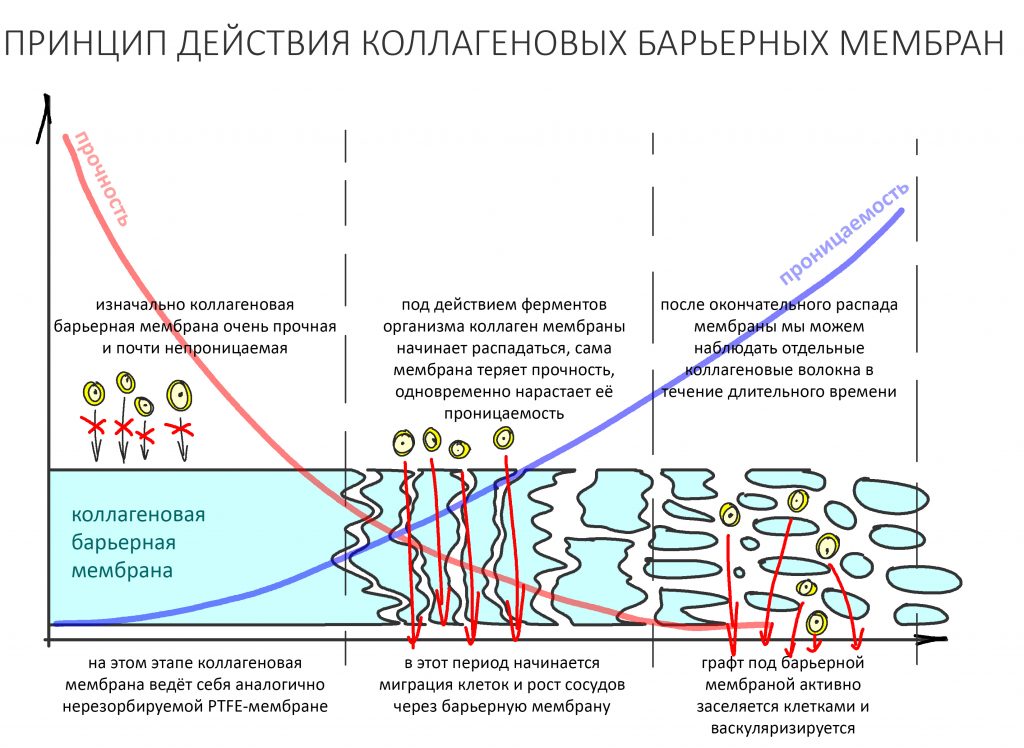
Лечебная эффективность барьерной мембраны основана на разделении тканей с разной скоростью регенерации — и здесь важную роль играет её непроницаемость и прочность.
С этой точки зрения, в первое время после операции остеопластики коллагеновая барьерная мембрана ничем не отличается от тефлоновой. Однако, со временем под действием коллагеназ она начинает распадаться — сначала на отдельные коллагеновые волокна, потом на фибриллы, затем превращается в желатин и т. д. На этом этапе падает её прочность и растет проницаемость. В рекламных буклетах вы наверняка видели красивые картинки с проросшими через мембрану сосудами и т. д. — так вот, это происходит не сразу после остеопластики, и не через несколько дней. Для того, чтобы мембрана стала проницаемой для растущих сосудов, необходимо, чтобы:
- активные коллагеназы, появившиеся в области операции во время постоперационного воспаления, «довели» барьерную мембрану до полупроницаемого состояния.
- закончились альтеративная и экссудативная фазы постоперационного воспаления, а оно само перешло в пролиферативную стадию.
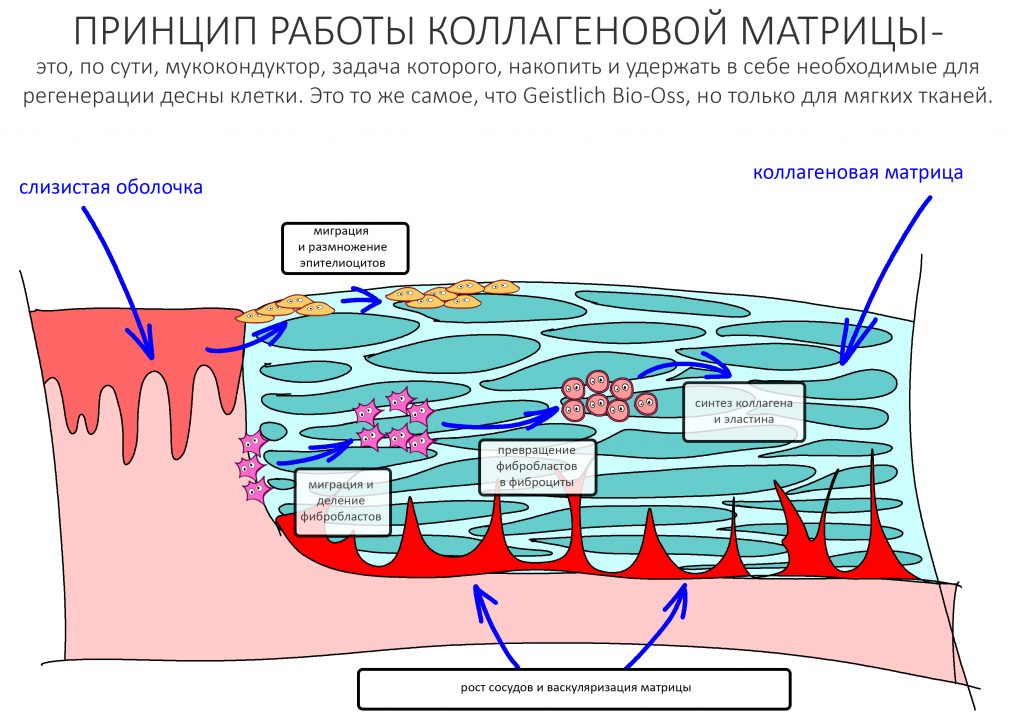
Коллагеновая матрица работает иначе.
По принципу действия коллагеновая матрица является графтом. Её главная задача — накопить в себе побольше клеток, чтобы стать каркасом для будущей ткани. Для того, чтобы накопить клетки, она должна быть проницаема — иначе, как клетки в неё проникнут? Сразу после операции матрица заполняется клетками крови, в результате чего образуется что-то вроде «армированного» кровяного сгустка. Внутри него происходят те же самые процессы свёртывания крови, образования фибриновых нитей, ретракция и т. д., в результате чего получается армированный коллагеновыми волокнами тромб. Эффективность матрицы во многом будет определяться толщиной этого сформированного тромба, который в течение некоторого времени становится непроницаемым, набирает прочность, нём запускается гистогенез, ангиогенез и т. д. Строго говоря, то же самое происходит при любой травме, сопровождаемой повреждением тканей и сосудов — будь то кожа, слизистая и т. д. Коллагеновая матрица просто делает тромб более предсказуемым, стабильным и долгоживущим.
Именно поэтому коллагеновую матрицу Mucograft можно вести «в открытую», а барьерную мембрану — нет. Обсуждаемый в этой статье Fibro-Gide вести «в открытую» также нельзя, потому что… об этом будет в следующей части статьи.
Почему появилась необходимость в коллагеновых матрицах?
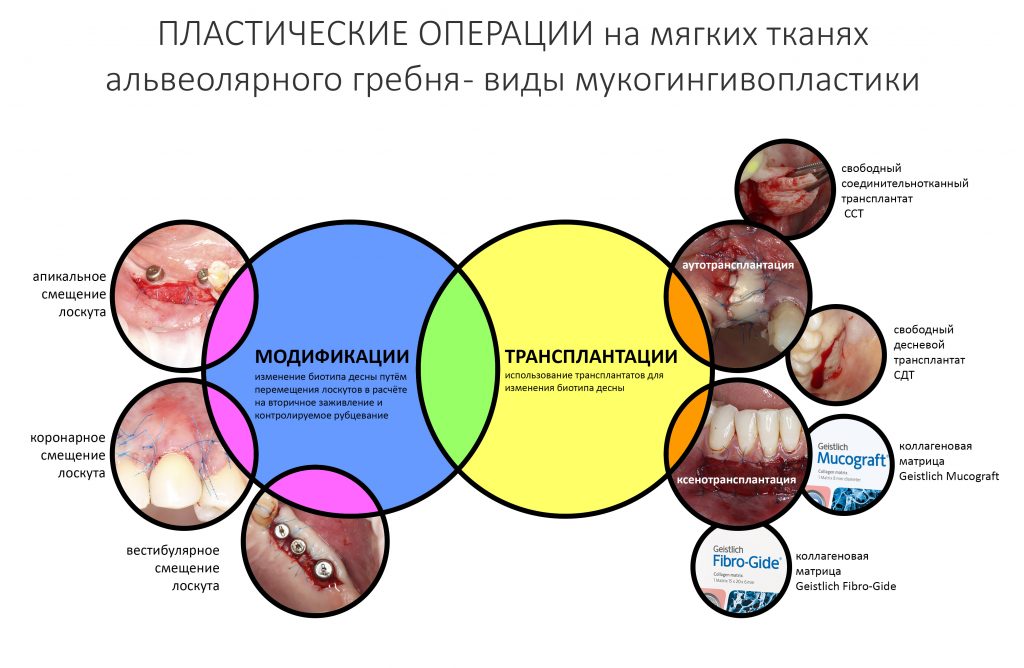
Об этом мы тоже говорили. Все существующие варианты пластических операций на десне мы можем свести к двум большим группам:
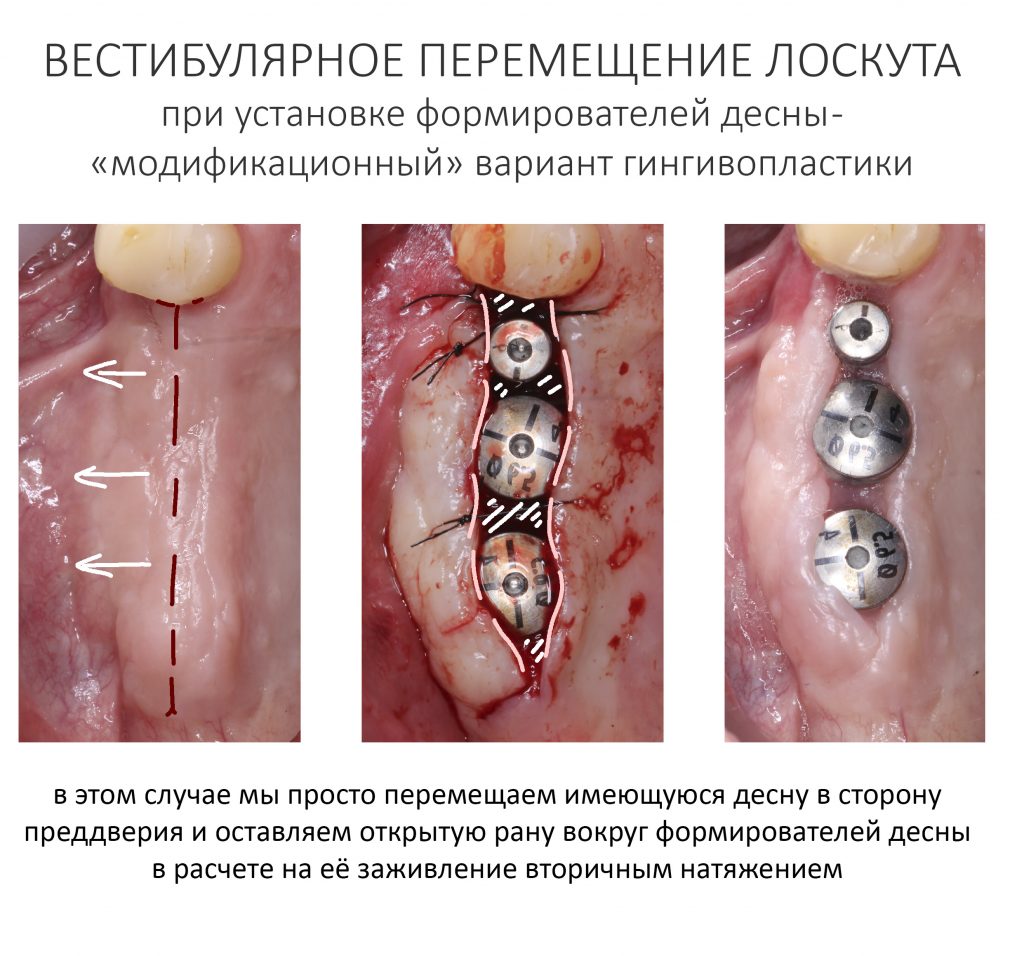
К модификациям относятся операции изменения геометрических параметров слизистой оболочки путём перемещения «местных» лоскутов. Иначе говоря, мы просто перетягиваем одни участки десны на место других, кроим и вышиваем — а далее надеемся, что всё это нормально заживёт и образует нужный нам результат. Примерном таких операций может быть вестибулярное смещение лоскута при установке формирователей десны, вестибулопластика с открытой раной, краевая гингивотомия и т. д. В основной своей массе, методы модификации не требуют использования биоматериалов.
Второй группой методов гингивопластических операций являются трансплантации. Необходимость в трансплантациях возникает в тех клинических случаях, где мы сталкиваемся с существенным дефицитом какого-либо параметра десны, либо с невозможностью решения клинической задачи путём модификации. В таких ситуациях мы используем трансплантат, который нужно откуда-то взять.
Причём, сам трансплантат по своим свойствам должен более-менее соответствовать тому участку десны, куда он перемещается, в противном случае он не решит поставленных нами клинических задач: нельзя восполнять дефекты жевательной десны с помощью выстилающей слизистой оболочки и наоборот, хотя всем известны не только попытки, но и отработанные методики реконструкции тканей полости рта с помощью кожных или подкожных трансплантатов — вспомнить хотя бы филатовский стебель и все прочие шагающие лоскуты на ножке. Результаты такого лечения являются следствием безвыходности и серьезных компромиссов, которые в дентальной имплантологии недопустимы. Поэтому мы возьмём за правило, что если мы собираемся восстановить оперировать жевательную десну, то и трансплантат у нас тоже должен быть из жевательной десны. Это важно.
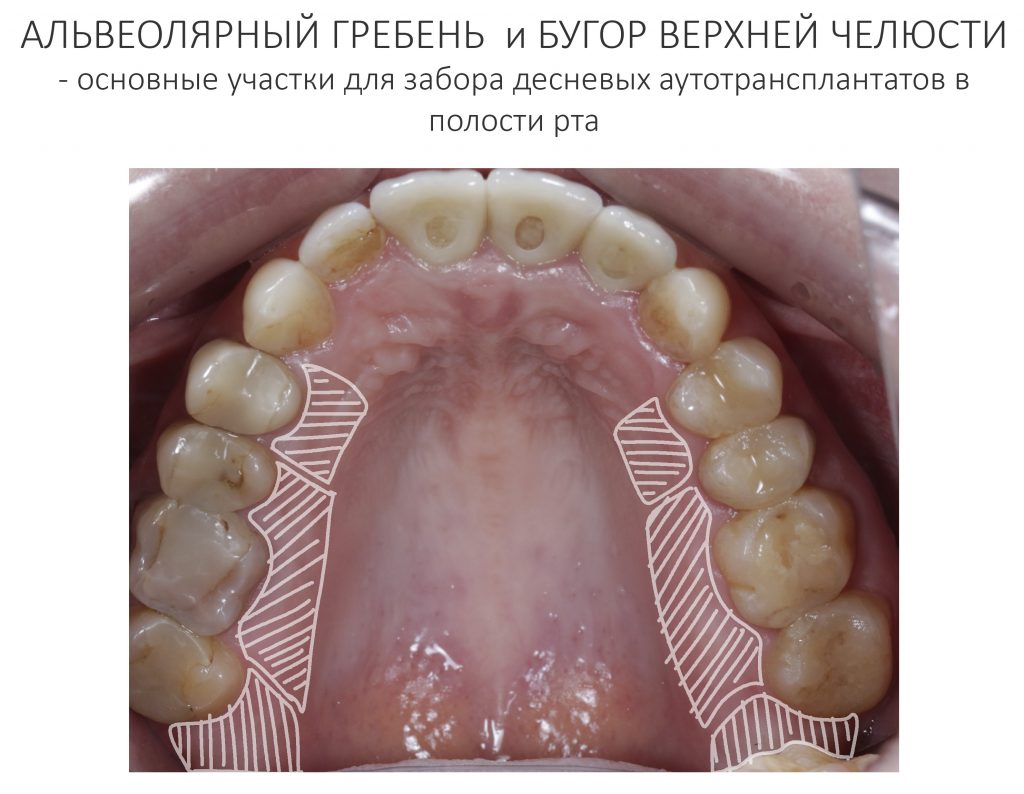
Так вот, ключевая проблема гингивопластик-трансплантаций состоит в том, что донорских участков для получения необходимых по размеру и свойствам трансплантатов у нас не так много.
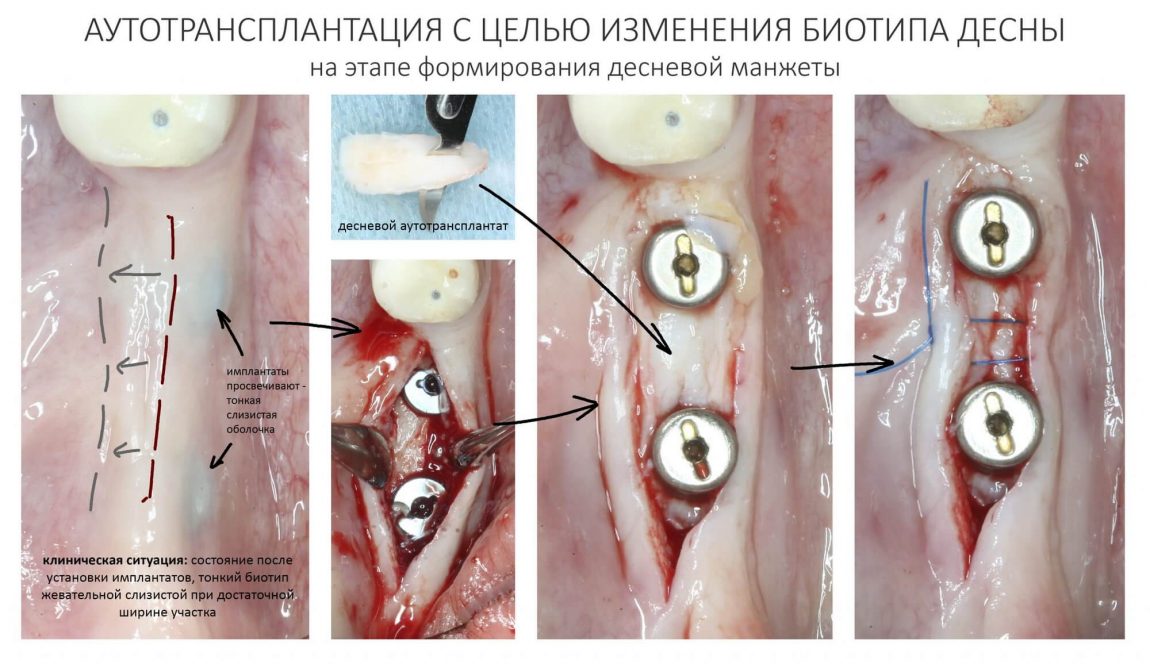
Кроме того, забор десневого трансплантата оставляет в полости рта рану, которую сложно ушить, которая находится в очень чувствительном месте и за которой весьма сложно ухаживать. Я уже не говорю о том, что с донорским участком связан основной дискомфорт и большинство осложнений после гингивопластических операций — за примерами далеко ходить не нужно. При этом мы существенно ограничены в объемах получения трансплантатов, а у людей с «тонким» биотипом слизистой оболочки получить трансплантат для изменения толщины десны вообще невозможно.
Все эти проблемы были выявлены не вчера, они известны всем и очень хорошо изучены. Работа над их решением шла в разных направлениях: были попытки использовать дермальные трансплантаты, экспандеры, тефлоновые пленки и т. д. Но дальше всех в этом продвинулась компания Geistlich Pharma, предложив использовать для восполнения дефектов слизистой оболочки ксенотрансплантаты — по аналогии с ксенографтами для кости.
Мы уже писали коллагеновой матрице Mucograft и особенностях её применения в клинических ситуациях, связанных с увеличением ширины участка жевательной десны. Я был одним из первых докторов в России, кто использовал Mucograft в своей практике, а сейчас наша Уютная КЛИНИКА ИН не только широко использует все виды коллагеновых матриц, но еще обучает других докторов обращению с ними.
Появление Fibro-Gide, коллагеновой матрицы, предназначенной для «утолщения» слизистой оболочки полости рта, было лишь вопросом времени, поскольку потребность в этом биоматериале не просто большая, а огромная. Как я уже отметил выше, мы используем Fibro-Gide с 2018 года, и сейчас две трети гингивопластических операций, связанных с увеличением толщины десны в области имплантатов проводятся с использованием этого биоматериала. Проблемы постоперационного периода, связанные с донорским участком, ушли в прошлое. Ну, или почти ушли.
Как это работает?
Я не зря указал на аналогию с графтами для кости, потому как принцип действия коллагеновых матриц очень похож на таковой у костных ксенотрансплантатов. В чем состоит лечебный эффект последних — известно всем. Так вот, коллагеновые матрицы работают точно также:
С этой точки зрения, коллагеновая матрица похожа на всем известный Bio-Oss с тем лишь отличием, что состоит из не из минерального вещества, а из коллагена. Последний, как мы уже обсуждали выше, подвержен действию коллагеназ, поэтому со временем резорбируется, причём скорость резорбции не поддаётся сколько-нибудь точной оценке, в каждом клиническом случае она будет индивидуальной. Можно предположить, что на неё влияет ряд факторов:
но если кратко, то чем дольше и интенсивнее протекает постоперационное воспаление, чем хуже гигиена полости рта (во рту больше микробов) — тем быстрее происходит разрушение коллагена в матрице, тем быстрее она теряет свои свойства. Как и в случае с минеральным ксенографтом, для достижения наилучшего результата лечения нам нужно, чтобы коллагеновая матрица сохраняла свою структуру как можно дольше — вот почему для проведения гингивопластических операций важны как хороший уровень гигиены полости рта, так и грамотное постоперационное ведение пациента. В противном случае, вместо результата лечения мы получаем какую-то фигню и навсегда теряем интерес к биоматериалам.
Продолжение следует…
В следующей части статьи мы обсудим показания и противопоказания к использованию коллагеновых матриц, подготовку и проведение хирургического вмешательства (изменения толщины слизистой оболочки в области имплантатов), постоперационное ведение и возможные ошибки и осложнения. Рекомендую подписаться на наш сайт или страницы в социальных сетях, чтобы не пропустить всё самое интересное.
С уважением, Станислав Васильев,
имплантолог, уютная КЛИНИКА ИН.
















4 комментария
Станислав Васильев огромное спасибо за ваш труд. Читаю вас с 2019 года. Прочел все что есть на сайте, очень многие статьи перечитывал по несколько раз. Действительно эксклюзивный материал, как говорится «аналогов нет»)) Вы наш лучик здравого смысла и логики, который светит в темноте инстаблогеров, «мегапуперкрутых» лекторов и им подобных клоунов- хвастунов.
Хотел поинтересоваться по поводу : «…..что методы «сохранения костной ткани вокруг имплантата», продвигаемые одним прибалтийским фашистом…». Вы имели ввиду Линкевичуса? И его книгу «нулевая утрата кости»? Я понимаю по каким моментам вы с ним не согласны , хотя справедливости ради я только от вас и от него слышал что «топить или не топить» имплант зависит от его конструктивных особенностей. Так что он сделал? Просто мне книга его понравилась и вроде тоже начал ему симпатизировать (но вы конечно номер один)) а тут от вас такое выражение про него. Интересно с чем это связано
P.S.: Когда выходит вторая часть вашей книги? И где ее можно будет заказать? Про первую вообще случайно узнал, вы хоть оповестите нас о выходе книги на сайте пожалуйста)
Николай, добрый день. Спасибо за отзыв о моей работе. Это мотивирует на дальнейший труд. Забегая вперёд скажу, что второй том «Онтологии» сейчас находится на предпечатной подготовке и выйдет в тираж, как только позволят финансовые и мощностные возможности.
Теперь к Линкевичусу. Да, Вы правы. Каким бы ни был специалист, какой бы полезной ни была его книга (на самом деле, она представляет из себя плагиат чуть более, чем наполовину), какие бы правильные профессиональные идеи он ни продвигал — всё это мгновенно обнуляется его гражданской позицией и отношением к действительности. То, что сей прибалт является ярым русофобом — давний секрет Полишинеля. Однако, продвигать идею отстранения всех российских докторов (в т. ч. Вас) от международных конгрессов, поставить топить за запрет ввоза в нашу страну стоматологических товаров и оборудования (чему есть документальное подтверждение) — это, простите меня, уже слишком. Симпатизировать человеку, который считает тебя недочеловеком и всячески желает жопы даже не нашему государству, а обычным людям, докторам и пациентам — ну, не знаю. Я так не могу.
С другой стороны, имеет ли он ценность? В его книге нет ничего такого, до чего нельзя дойти своей головой. Почти все его идеи и тезисы — ворованные.
Еще раз спасибо Вам за комментарий. Желаю хорошего дня и чистого неба.
С уважением, Станислав Васильев.
Мда, был лучшего мнения об этом субъекте. Очень жаль что даже доктора подвержены влиянию пропаганды и ненависти по национальному признаку…
Еще раз огромное спасибо за ваши труды, сообщите пожалуйста на сайте или в соц сетях когда выйдет второй том, очень жду. Удачи и хорошего настроения Вам
Я очень рассчитываю, что второй том выйдет ближе к осени. Сейчас мы занимаемся версткой и предпечатной подготовкой. Т. е., осталось немного.
Вам желаю хорошего дня и настроения.
С уважением, Станислав Васильев.